A k├Čr├╝lbel├╝l 40-60-80-120 milli├Īrdos k├│rh├Īzi ad├│ss├Īg
qaly | 2013-01-29 08:14:11
A tegnapi nap folyam├Īn jelent meg egy ├Łr├Īs a vil├Īggazdas├Īg has├Ībjain, miszerint a k├│rh├Īzak tartoz├Īsa kritikus m├®rt├®k┼▒re duzzadt. Els┼æ alkalommal fordul el┼æ, hogy az el┼æz┼æ ├®v ad├│ss├Īg├Īllom├Īny├Īt nem konszolid├Īlta sz├Īz sz├Īzal├®kban a korm├Īnyzat, ├Łgy az idei ├®vet eleve t├Čbb t├Łz milli├Īrdos tartoz├Īssal kezdik a k├│rh├Īzak. Van olyan besz├Īll├Łt├│, aki m├Īr csak k├®szp├®nz ellen├®ben hajland├│ gy├│gyszert biztos├Łtani. Hozz├Īteszem teljesen jogosan. Arr├│l nem is besz├®lve, hogy ha a k├│rh├Īz nem fizet a kisebb besz├Īll├Łt├│ ak├Īr t├Čnkre is mehet, de a t├Čbbieknek sem lesz egyszer┼▒ az ├®lete. Ha a c├®g nem tudja mag├Īt finansz├Łrozni a piacr├│l ┼æ maga is k├®nytelen lesz r├Čvid lej├Īrat├║ hitelekb┼æl fenntartani a m┼▒k├Čd├®s├®t, amit term├®szetesen be├®p├Łt majd az ├Īrba is, a k├│rh├Īzak ├®s a szakt├Īrca pedig nem fog tudni megfelel┼æen nyomott ├Īron eszk├Čzh├Čz ├®s gy├│gyszerhez jutni m├®g k├Čz├Čs er┼ævel sem. Arr├│l nem is besz├®lve, hogy a tartoz├Īsok remek t├Īptalajul szolg├Īlnak a korrupci├│ sz├Īm├Īra is; annak a kez├®ben, aki eld├Čnti a kifizet├®sek sorrendj├®t ├®s idej├®t nagy hatalom lapul. Rem├®lhet┼æleg a k├Čzbeszerz├®sekkel ezeket a vissza├®l├®seket siker├╝l majd besz├╝ntetni. A besz├Īll├Łt├│k term├®szetesen ├®vek ├│ta kongatj├Īk a v├®szharangot, mindeddig sikertelen├╝l. Tavaly ├®v v├®g├®n 27 milli├Īrd forintot osztottak sz├®t a k├│rh├Īzak k├Čz├Čtt, mely csup├Īn ad├│ss├Īgaik egy r├®sz├®nek t├Črleszt├®s├®re volt elegend┼æ. Az, hogy mekkora r├®sz├®re sz├Īmomra m├®g mindig rejt├®ly. Ez az eg├®sz ├╝gyben v├®lem├®nyem szerint az egyik legmegd├Čbbent┼æbb; a k├│rh├Īzi ad├│ss├Īgok a "becsl├®sek szerint"!? Egy centraliz├Īlt ├Īgazat, melynek k├Čz├Čs fenntart├│ja a GYEMSZI, nem tudja, hogy mennyi a fill├®rre ├®s napra pontos ad├│ss├Īg? Vagy nem akarja k├Čzz├® tenni, ami nem kisebb baj. Az egyik forr├Īs a tavaly ├®v v├®gi ad├│ss├Īgot 60 milli├Īrdra becs├╝li, m├Łg egy m├Īsik lap vil├Īgosan r├Īk├®rdez: tudjuk -e egy├Īltal├Īn mennyi az annyi? Itt m├Īr felbukkannak 110-120 milli├Īrdos ├Čsszegek is, m├®ghozz├Ī miniszteri forr├Īsra hivatkozva. ├ēn ink├Ībb az ut├│bbi sz├Īmokban hiszek sajnos.
Sz├Īmoljunk!
Egy kor├Ībbi (90-es ├®vek v├®g├® k├®sz├╝lt) ├üSZ jelent├®sre leltem a napokban, ami szerint "├¢sszes ad├│ss├Īguk 1997. janu├Īr 1-├®n (a vizsg├Īlt id┼æszak elej├®n) 6 milli├Īrd Ft volt..." A k├│rh├Īzi ad├│ss├Īg├Īllom├Īny teh├Īt 1997-ben 6 milli├Īrd forintra r├║gott. A mai 100 milli├Īrdos tartoz├Īs - 6%-os diszkontr├Īt├Īval sz├Īmolva - a 15-16 ├®vvel ezel┼ætti ad├│ss├Īgnak re├Īl├®rt├®ken durv├Īn nyolcszorosa! Vizsg├Īljuk meg m├Īsk├®pp is; ha ├Čsszevetj├╝k az 1997. ├®vi E-alap kiad├Īsait (566 milli├Īrd forint) az akkori ad├│ss├Īg├Īllom├Īnnyal (6 milli├Īrd), l├Īthatjuk, hogy a tartoz├Īs k├Čr├╝lbel├╝l az ├Īgazati k├Člts├®gvet├®s 1%-a volt. 2012-ben az 1400-1500 milli├Īrdos kiad├Īsokkal szemben egy 100-120 milli├Īrdos tartoz├Īs ├Īll! Nyolc sz├Īzal├®k; az ad├│ss├Īg-teljes b├╝dzs├® ├Čsszevet├®s├®ben is nyolcszoros a k├╝l├Čnbs├®g, m├®g ha a legoptimist├Ībb 60 milli├Īrddal sz├Īmolunk akkor is n├®gyszeres a szorz├│!
Els┼æ l├®p├®sk├®nt elengedhetetlen, hogy az ├Īgazati vezet├®s krist├Īlytiszta k├®pet kapjon a jelenlegi rendszerr┼æl; hol, h├Īnyan, milyen min┼æs├®gben dolgoznak, hol mennyi az ad├│ss├Īg, milyen szerz┼æd├®sek vannak ├®rv├®nyben. B├Īr elvileg folyik a rendszer pontos felt├®rk├®pez├®se, m├®g mostan├Īban is sok a megd├Čbbent┼æ mell├®ny├║l├Īs. En├®lk├╝l pedig lehetetlen egy j├│l m┼▒k├Čd┼æ rendszert ├®p├Łteni. Megk├Łs├®relj├╝k a j├Čv┼æben tematikusan felt├Īrni a fentihez hasonl├│ ├Čsszef├╝gg├®seket az alapell├Īt├Īst├│l a rehabilit├Īci├│ig, a forr├Īsteremt├®st┼æl a mikroallok├Īci├│ig, az ├Īgazati miniszt├®riumt├│l a vid├®ki szakrendel┼ækig, hogy legal├Ībb mi tiszt├Īn l├Īthassuk a jelenlegi rendszert.
A kardiol├│giai megbeteged├®sek vil├Īgszerte a vezet┼æ hal├Īlokok k├Čz├® tartoznak. Haz├Īnkban sem m├Īs a helyzet, ├®pp ez├®rt az eg├®szs├®g├╝gy, az eg├®szs├®gpolitika egyik legf┼æbb c├®lja a kardiovaszkul├Īris hal├Īloz├Īs visszaszor├Łt├Īsa, hisz a magas mortalit├Īs elvesztegetett (eg├®szs├®ges) ├®let├®veket jelent, amely nem csak emberileg, de gazdas├Īgilag is k├Īros. Az ut├│bbi ├®vtizedekben az er┼æfesz├Łt├®seket siker koron├Īzta, mely k├Čsz├Čnhet┼æ a szakmai oldal felk├®sz├╝lts├®g├®nek ├®s a technika, valamint a gy├│gyszeripar fejl┼æd├®s├®nek egyar├Īnt. Haz├Īnkban a kering├®si rendszer megbeteged├®sei okozta mortalit├Īs (hal├Īloz├Īsi ar├Īnysz├Īm) a k├Čvetkez┼æk├®pp alakult:
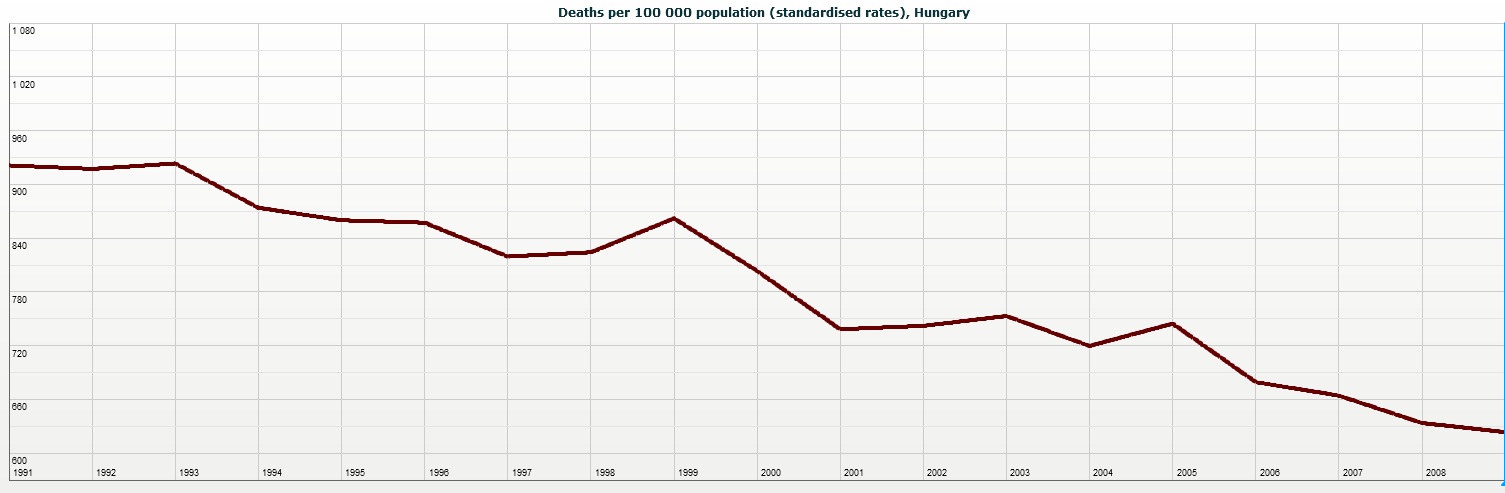
(kering├®si rendszer betegs├®gei okozta hal├Īloz├Īs /100.000f┼æ, OECD adatb├Īzis)
A kering├®si rendszer megbeteged├®sei ├Īltal okozott hal├Īloz├Īsi ar├Īnysz├Īm a kilencvenes ├®vek ├│ta k├Čzel fel├®re cs├Čkkent, a tendencia j├│l l├Īthat├│. A c├®l el├®r├®s├®ben nagy seg├Łts├®g├®re van az ├Īgazatnak az orvosi technol├│gia fejl┼æd├®se. Mind a diagnosztika, mind a ter├Īpia ter├╝let├®n ├│ri├Īsi l├®ptekkel halad el┼ære a szakma.
Kardiol├│giai innov├Īci├│
K├®palkot├│ diagnosztika: Kat├®terezni vagy nem kat├®terezni: ez itt a k├®rd├®s. Legal├Ībbi a kardiol├│gia alapvet┼æ, "shakespeare-i" k├®rd├®s├®t ├Łgy lehetne megfogalmazni. Term├®szetesen m├Īs fontos dilemm├Īk is felmer├╝lnek a kardiol├│giai diagnosztika sor├Īn, azonban az iszk├®mi├Īs sz├Łvbetegs├®g ├Čsszt├Īrsadalmi s├║lya vitathatatlanul rendk├Łv├╝li. ├ēvente haz├Īnkban k├Čzel 20.000 koszor├║├®r-kat├®terez├®s t├Črt├®nik. Ez a magas sz├Īm is azt mutatja, hogy megker├╝lhetetlen k├®rd├®sr┼æl besz├®l├╝nk. A beavatkoz├Īsra ker├╝l┼æ betegek azonban egy jelent┼æs r├®sz├®n├®l ez csup├Īn diagnosztikus ├®rt├®k┼▒, azaz nem ker├╝l sor ├®rt├Īg├Łt├Īsra, vagyis a panaszok h├Ītter├®ben nem a koron├Īri├Īk sz┼▒k├╝lete ├Īll. Re├Īlis elv├Īr├Īs, hogy ezt a viszonylag k├Člts├®ges, a beteget megterhel┼æ beavatkoz├Īst elker├╝lhess├╝k, ha a beteg ├Īllapota lehet┼æv├® teszi a non-invaz├Łv, ├║gynevezett konzervat├Łv ter├Īpi├Īt, vagy esetleg nem is ig├®nyelne semmilyen kezel├®st. A modern k├®palkot├│ elj├Īr├Īsok lehet┼æv├® teszik a koszor├║erek lek├®pez├®s├®t, vagy ak├Īr a sz├Łvizom v├®rell├Īt├Īs├Īnak ├Ībr├Īzol├Īs├Īt. A cardio-CT a koszor├║erek m├®sztartalm├Īnak pontos m├®r┼æeszk├Čze. Seg├Łts├®g├®vel meg├Łt├®lhet┼æ a koszor├║erek ├Īllapota, ├Łgy k├Čvetkeztethet├╝nk az esetleges sz┼▒k├╝letek s├║lyoss├Īg├Īra. A sz├Łv MRI a szerv pontos anat├│miai viszonyait, mozg├Īs├Īt, a sz├Łvizom ├®letk├®pess├®g├®t is el├®nk t├Īrja. Az ├®letk├®pess├®g k├®rd├®se fontos, hisz egy infarktus ut├Īn csak akkor van ├®rtelme kat├®terezni ├®s helyre├Īll├Łtani a kering├®st, ha van es├®ly arra, hogy az ├®rintett ter├╝leten funkci├│j├Īt m├®g megtartott, ├®l┼æ sz├Čvetet tal├Īlunk. Az izot├│pdiagnosztika seg├Łts├®g├®vel mind a "hagyom├Īnyos" m├│dszerekkel, mind (m├®g pontosabban) a modernebb PET-CT seg├Łts├®g├®vel meghat├Īrozhat├│ a sz├Łvizom perf├║zi├│ja, azaz v├®rell├Īt├Īsa, valamint ├®letk├®pess├®ge. Egyre t├Čbb olyan diagnosztikai eszk├Čz ├Īll teh├Īt rendelkez├®sre, mely alkalmas arra, hogy kisz┼▒rje azokat a betegeket, akiknek nincs sz├╝ks├®g├╝k koszor├║├®r-kat├®terez├®sre, megk├Łm├®lve ┼æket a kock├Īzatokat is rejt┼æ, dr├Īga ├®s eset├╝kben felesleges beavatkoz├Īst├│l. A szem├®lyre szabott, k├Člts├®ghat├®kony, minim├Īlinvaz├Łv m├│dszerek fel├® kell elmozdulnunk.
Ter├Īpia: A kev├®sb├® szerencs├®s betegek eset├®ben azonban v├®g├╝l kat├®terez├®sre ker├╝l a sor. Sok kardiol├│gus szerint persze csak k├®tf├®le kardiol├│giai beteg l├®tezik; akit m├Īr megkat├®tereztek ├®s akit meg fognak. A beavatkoz├Īs sor├Īn be├╝ltetett t├Īg├Łt├│ h├Īl├│k (stentek) "evol├║ci├│ja" is t├Čretlen. A be├╝ltetett "k├Čz├Čns├®ges" f├®mh├Īl├│kat sorra v├Īltj├Īk fel a gy├│gyszerkibocs├Īt├│ stentek, amelyek ├Łgy cs├Čkkentik a visszasz┼▒k├╝l├®s es├®ly├®t a koron├Īri├Īkban. A leg├║jabb fejleszt├®s pedig a felsz├Łv├│d├│ stent. Ez k├®t ├®v alatt lassan felsz├Łv├│dik az ├®rp├Īly├Īb├│l, ├Łgy nem marad idegen sz├Čvet a koszor├║├®rben. N├®h├Īny h├│napja pedig be├╝ltett├®k haz├Īnkban is az els┼æ v├®gleges m┼▒sz├Łvet. M┼▒sz├Łv. V├®gleges. Lassan az├®rt a sci-fi vil├Īg├Īban ├®rezhetj├╝k magunkat, de a fejl┼æd├®s nem lassul, s┼æt! Csehorsz├Īgban be├╝ltett├®k az els┼æ vezet├®k n├®lk├╝li pacemakert, melyet k├Čzvetlen├╝l a sz├Łvbe helyeznek, nem pedig a b┼ær al├Ī. K├®nyelmes, egyszer┼▒, biztons├Īgos, kisebb a fert┼æz├®s ├®s a komplik├Īci├│ vesz├®lye. A pacemakerek k├Čz├Čtt tal├Īlunk olyat is, amely online kapcsolaton kereszt├╝l, t├Īvolr├│l m├│dos├Łthat├│, vesz├®ly eset├®n pedig jelz├®st k├╝ld. A sz├Łvritmuszavarok detekt├Īl├Īs├Īra fejlesztett├®k ki azt a be├╝ltethet┼æ eszk├Čzt, mely folyamatos EKG monitoriz├Īl├Īst biztos├Łt, ak├Īr ├®veken kereszt├╝l. Ez a ritka, de ann├Īl vesz├®lyesebb ritmuszavarok diagnosztik├Īj├Īban ├│ri├Īsi jelent┼æs├®ggel b├Łr (b├Īr ez ink├Ībb a diagnosztika t├Īrgyk├Čr├®be tartozik).
Az eg├®szs├®gipari innov├Īci├│ t├Čretlen, a piac ├®s az ig├®nyek ├│ri├Īsiak, ez k├╝l├Čn├Čsen igaz a kardiol├│gia ter├╝let├®re. A k├Čzelj├Čv┼æben felbukkan├│ fejleszt├®sek alapjaiban v├Īltoztathatj├Īk majd meg a medicin├Īt, azonban egy ├│ri├Īsi probl├®m├Īt nem hagyhatunk sz├│ n├®lk├╝l: ezek a m├│dszerek hihetetlen├╝l dr├Īg├Īk. Egy orsz├Īg eg├®szs├®g├╝gyi rendszere sem lesz k├®pes k├Čzp├®nzb┼æl finansz├Łrozni ├®s kihaszn├Īlni ezeket a fejleszt├®seket. A forr├Īsteremt├®s strukt├║r├Īj├Īnak alapvet┼æ ├Ītgondol├Īsa, a k├Člts├®gek megoszt├Īsa sz├╝ks├®ges haz├Īnkban is ahhoz, hogy l├®p├®st tudjunk tartani a modern ter├Īpi├Īs ├®s diagnosztikai elj├Īr├Īsokkal. Saj├Īt magunk nehez├Łtj├╝k meg a legnagyobb t├Īrsadalmi terhet okoz├│ betegs├®gek elleni harcot, ha nem alkalmazkodunk a technol├│giai robban├Īsal j├Īr├│ v├Īltoz├Īsokhoz.
 Sokan, sokf├®lek├®ppen ├Łrtak m├Īr a h├Īlap├®nzr┼æl, m├®gis megpr├│b├Īlom j├│magam is fel├Īll├Łtani a megfelel┼æ "diagn├│zist" az eg├®szs├®g├╝gy ezen terh├®r┼æl. Helyesebb lenne ink├Ībb k├│rokot mondani diagn├│zis helyett, hisz a jelen helyzet ismert, ink├Ībb az ezt kiv├Īlt├│ ├®s fenntart├│ okok boncolgat├Īsa az ├®rdekes. Agyoncs├®pelt t├®ny, hogy a m├Īsodik vil├Īgh├Ībor├║t k├Čvet┼æen, a m├Īsik, a "gonosz" rendszerben kezd┼ædtek a gondok. Politikai indokokb├│l az eg├®sz orvosi hivat├Īshoz, orvosi karhoz val├│ hozz├Ī├Īll├Īs megv├Īltozott, az eg├®szs├®g├╝gyben el├®rhet┼æ fizet├®seket m├®lt├Īnytalanul alacsonyan hat├Īrozt├Īk meg, aminek k├Čvetkezt├®ben kialakult a rendszer, amit ma klasszikusan a h├Īlap├®nz int├®zm├®ny├®nek nevez├╝nk (ez nem jelenti azt, hogy kor├Ībban az orvosok ne kaptak volna, vagy fogadtak volna el p├®nzbeli vagy m├Īs juttat├Īst a gy├│gy├Łt├Īs├®rt cser├®be, most azonban a mai ├®rtelemben vett h├Īlap├®nz rendszert vizsg├Īlom). Az├│ta eltelt lassan egy negyed ├®vsz├Īzad ├®s m├®gis - ne legy├╝nk sz├®gyenl┼æsek kimondani - az ├®g vil├Īgon semmi v├Īltoz├Īs nem t├Črt├®nt. S┼æt...M├®g azt sem mern├®m kijelenteni, hogy a szolg├Īltat├Īsokhoz val├│ hozz├Ījut├Īs, vagyis az e t├®ren jelentkez┼æ egyenl┼ætlens├®g ├®s a p├Īrhozamosan m┼▒k├Čd┼æ "h├Īlap├®nzes rendszer" b├Īrmelyik tagja megsz┼▒nt vagy cs├Čkkent volna (term├®szetesen a szolg├Īltat├Īsok k├Čre k├Čzel sem ugyanaz, mint 20-25 ├®ve).
Sokan, sokf├®lek├®ppen ├Łrtak m├Īr a h├Īlap├®nzr┼æl, m├®gis megpr├│b├Īlom j├│magam is fel├Īll├Łtani a megfelel┼æ "diagn├│zist" az eg├®szs├®g├╝gy ezen terh├®r┼æl. Helyesebb lenne ink├Ībb k├│rokot mondani diagn├│zis helyett, hisz a jelen helyzet ismert, ink├Ībb az ezt kiv├Īlt├│ ├®s fenntart├│ okok boncolgat├Īsa az ├®rdekes. Agyoncs├®pelt t├®ny, hogy a m├Īsodik vil├Īgh├Ībor├║t k├Čvet┼æen, a m├Īsik, a "gonosz" rendszerben kezd┼ædtek a gondok. Politikai indokokb├│l az eg├®sz orvosi hivat├Īshoz, orvosi karhoz val├│ hozz├Ī├Īll├Īs megv├Īltozott, az eg├®szs├®g├╝gyben el├®rhet┼æ fizet├®seket m├®lt├Īnytalanul alacsonyan hat├Īrozt├Īk meg, aminek k├Čvetkezt├®ben kialakult a rendszer, amit ma klasszikusan a h├Īlap├®nz int├®zm├®ny├®nek nevez├╝nk (ez nem jelenti azt, hogy kor├Ībban az orvosok ne kaptak volna, vagy fogadtak volna el p├®nzbeli vagy m├Īs juttat├Īst a gy├│gy├Łt├Īs├®rt cser├®be, most azonban a mai ├®rtelemben vett h├Īlap├®nz rendszert vizsg├Īlom). Az├│ta eltelt lassan egy negyed ├®vsz├Īzad ├®s m├®gis - ne legy├╝nk sz├®gyenl┼æsek kimondani - az ├®g vil├Īgon semmi v├Īltoz├Īs nem t├Črt├®nt. S┼æt...M├®g azt sem mern├®m kijelenteni, hogy a szolg├Īltat├Īsokhoz val├│ hozz├Ījut├Īs, vagyis az e t├®ren jelentkez┼æ egyenl┼ætlens├®g ├®s a p├Īrhozamosan m┼▒k├Čd┼æ "h├Īlap├®nzes rendszer" b├Īrmelyik tagja megsz┼▒nt vagy cs├Čkkent volna (term├®szetesen a szolg├Īltat├Īsok k├Čre k├Čzel sem ugyanaz, mint 20-25 ├®ve).
Mi tartja teh├Īt fenn m├®g mindig a h├Īlap├®nz int├®zm├®ny├®t, m├®ghozz├Ī "atombiztosan", mik├Čzben ez az egyik legkomolyabb forr├Īsa az ├Īgazati korrupci├│nak ├®s az egyenl┼ætlens├®geknek? Rem├®lem az eszmefuttat├Īsom legal├Ībb r├®szben v├Īlaszt ad a k├®rd├®sekre.
K├®t k├╝l├Čnb├Čz┼æ "szinten" sz├╝letnek a h├Īlap├®nz int├®zm├®ny├®t lehet┼æv├® t├®v┼æ ├®s fenntart├│ okok.
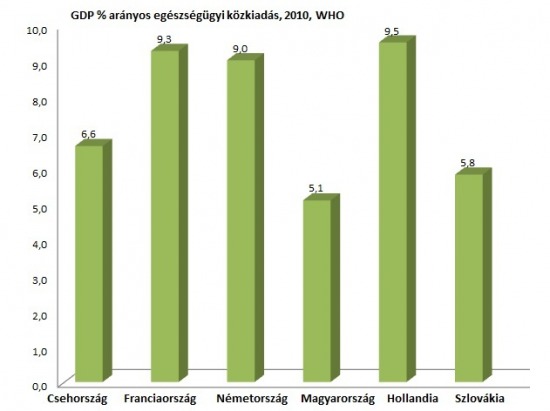
1. Makroszinten legf┼æbb forr├Īsa az el├®gtelen finansz├Łroz├Īs, de enn├®l tov├Ībbmegyek, mert az el├®gtelen finansz├Łroz├Īs ├Čnmag├Īban nem helyes kifejez├®s, ugyanis minden att├│l f├╝gg, hogy mit v├Īrunk egy rendszert┼æl; ha aut├│t "v├Īrok el" az ├╝zletben akkor 1000 forint el├®gtelen finansz├Łroz├Īs, ha csak egy kil├│ kenyeret, akkor b┼æven el├®gs├®ges. Az elv├Īr├Īsaink r├Īad├Īsul az eg├®szs├®g├╝gyben meglehet┼æsen rosszul defini├Īltak, hisz nincs egy tisztess├®ges n├®peg├®szs├®g├╝gyi korm├Īnyzati terv sem, ami kijelenten├®, hogy a k├Čvetkez┼æ X ├®vben az al├Ībbi mutat├│k el├®r├®se a c├®l (a sz├╝let├®skor v├Īrhat├│ ├®lettartam emel├®se 1,5 ├®vvel, a 100.000 f┼ære jut├│ daganatos ├®s kardiovaszkul├Īris betegs├®gek sz├Īm├Īnak cs├Čkkent├®se 20 sz├Īzal├®kkal stb.), amit ezzel ├®s ezzel a m├│dszerrel ├®s ennyi p├®nz├®rt fogunk el├®ri. Konkr├®t c├®l n├®lk├╝l bolyongani ├®s fenntartani valamit pedig mindig k├Člts├®gesebb kaland, mint egy vil├Īgos strat├®gia ment├®n fejl┼ædni. Mindenesetre elv├Īr├Īsnak vehetj├╝k, hogy minden lakos megfelel┼æ id┼æben a megfelel┼æ ell├Īt├Īshoz kell, hogy jusson, a szem├®lyes sz├╝ks├®gletei alapj├Īn. A szolg├Īltat├Īsi csomag pedig gyakorlatilag mindenre kiterjed. Ezek f├®ny├®ben m├Īr meg├Īllap├Łthatjuk, hogy a forr├Īsok az elv├Īrt "outputhoz" k├®pest ar├Īnytalanul sz┼▒k├Čsek. Az elv├Īr├Īsok k├Čz├Čtt r├Īad├Īsul a szakmailag legjobb ell├Īt├Īs biztos├Łt├Īsa szint├®n c├®lk├®nt jelenik meg. A "szakmailag legjobb" persze nem egzakt fogalom, de a nemzetk├Čzi (eur├│pai uni├│s vagy amerikai) orvosi guidelineok megfelel┼æ t├Īmpontot ny├║jtanak egy-egy ter├Īpi├Īs vagy diagnosztikus protokoll megv├Īlaszt├Īs├Īban ├®s pontos kivitelez├®s├®ben. Javar├®szt ezeket a guidelineokat veszik ├Īt a magyar szakmai t├Īrsas├Īgok is (esetleg kisebb v├Īltoztat├Īsok mellett). Most vess├╝nk egy pillant├Īst a nemzetek eg├®szs├®g├╝gyi k├Čzkiad├Īsaira(WHO adatb├Īzis, 2010):
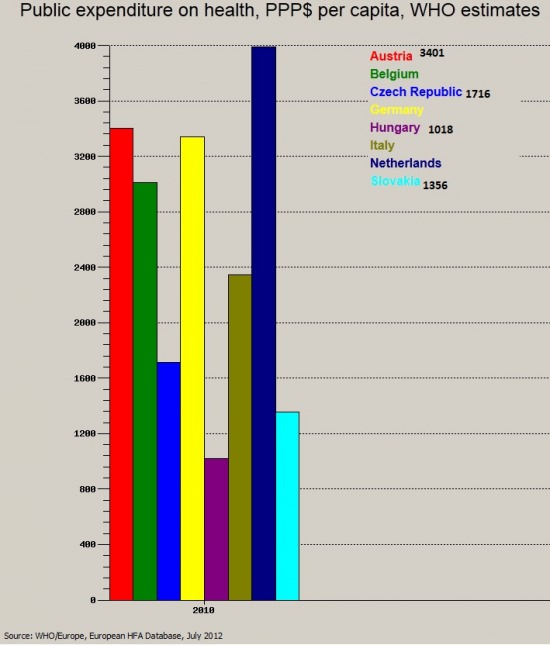
Az ├Ībra az egy f┼ære jut├│ ├®ves eg├®szs├®g├╝gyi k├Čzkiad├Īsokat mutatja, v├Īs├Īrl├│er┼æ-parit├Īson (b├Īr tov├Ībbra is ├Īll├Łtom, hogy a v├Īs├Īrl├│er┼æ-parit├Īs torz├Łt, hisz val├│di k├╝l├Čnbs├®g csak a hum├Īner┼æforr├Īs "├Īr├Īban" van, minden m├Īshoz - eszk├Čz├Čkh├Čz ├®s gy├│gyszerekhez - mi is piaci ├Īron jutunk hozz├Ī!).
Adott teh├Īt egy guideline, amelyet az Egyes├╝lt ├üllamokban, vagy N├®metorsz├Īgban kidolgoznak, annak ismeret├®ben, hogy az egy f┼ære sz├Īnt eg├®szs├®g├╝gyi kiad├Īsok valahol ├®vi 3-4 ezer doll├Īr felett mozognak, majd Eur├│pa "t├║ls├│ fel├®n" ├Ītvessz├╝k ezt a giudeline-t, ├®s elv├Īrjuk, hogy ugyanazokat a szolg├Īltat├Īsokat, diagnosztikai ├®s ter├Īpi├Īs algoritmust tudjuk biztos├Łtani harmad, negyedannyi (egy f┼ære sz├Īnt) forr├Īsb├│l. Mindezt ├║gy, teszem hozz├Ī, hogy a 100.000 f┼ære jut├│ daganatos betegs├®gek, kardiovaszkul├Īris megbeteged├®sek stb. ar├Īnya haz├Īnkban m├®g j├│val magasabb is, teh├Īt felt├®telezhet┼æen nagyobb gyakoris├Īggal vessz├╝k (venn├®nk) ig├®nybe az ell├Īt├│rendszert! Majd kider├╝l, hogy ez ├Łgy nem megy. Legal├Ībbis a fent megfogalmazott elv├Īr├Īsok szerint nem. A guideline viszont m├®giscsak guideline, nem mondhatjuk azt, hogy k├®rem itt nem tudjuk ugyanazt a modern m├│dszert biztos├Łtani, mint Ausztri├Īban. Tegy├╝k teh├Īt egyszerre kevesebb ember sz├Īm├Īra el├®rhet┼æv├®, vezess├╝nk be volumenkorl├Ītot (TVK)! Igaz, hogy az elv├Īr├Īsok - defin├Łci├│nk szerint - enn├®l a pontn├Īl m├Īr csorbulnak, hisz a k├Łn├Īlatunk k├Čsz├Čn┼æviszonyban sem lesz a kereslettel, a sz├╝ks├®glettel pedig m├®g kev├®sb├®, de h├Īt ez van. A m├Īsik ├║t, hogy biztos├Łtjuk mindenkinek az ell├Īt├Īst, de nem felt├®tlen ragaszkodunk a guidelineokhoz. Jelenleg valahol a k├®t ir├Īny k├Čz├Čtt vagyunk; volumenkorl├Īt is van, ├®s az ell├Īt├Īsok sz├Łnvonala is sokszor (sajnos) k├╝l├Čnb├Čz┼æ. A d├Čnt├®s pedig - ├®s itt j├Čn a l├®nyeg! - az orvos kez├®be ker├╝l! Az orvos-beteg tal├Īlkoz├│n├Īl d┼æl el teh├Īt, hogy mi fog t├Črt├®nni a beteggel, ami evidens ├®s term├®szetes lenne, azonban a korl├Ītok miatt az orvos feladata eld├Čnteni, hogy milyen protokoll szerint, milyen ell├Īt├Īst kapjon a beteg ├®s mikor! A d├Čnt├®st viszont nem itt, hanem makroszinten kellene meghozni ├®s egy├®rtelm┼▒ ir├Īnyvonalakat adni. Ha ugyanis mindig mikroszinten, a tal├Īlkoz├│ sor├Īn d┼æl el, ├║n. "puha" sorol├Īs mellett, ├Ītl├Īthatatlanul, ellen┼ærizhetetlen├╝l, ├®s legf┼æk├®pp kisz├Īm├Łthatatlanul, akkor a d├Čnt├®sben sok egy├®b szubjekt├Łv t├®nyez┼æ mellett k├Čnnyed├®n szerepet kap a h├Īlap├®nz! Tov├Ībb s├║lyosb├Łtja a beteg kiszolg├Īltatott helyzet├®t ├®s "hozza el┼ænybe" az orvost, hogy az inform├Īci├│s asszimetria miatt a p├Īciens kontrollja a folyamat ├®s a d├Čnt├®s felett r├®szben vagy eg├®sz├®ben elv├®sz. ├Źgy teszi lehet┼æv├® (├®s tartja fenn) a forr├Īsok el├®gtelens├®ge, vagy egyszer┼▒en rossz eloszt├Īsa(!) a "v├®gpontokon", az orvos-beteg tal├Īlkoz├│ sor├Īn az egy├®ni, anyagi ├®rdekek ment├®n t├Črt├®n┼æ, sokszor szubjekt├Łv d├Čnt├®shozatalt.
2. A Mikroszinten keresend┼æ ok term├®szetesen a viszonylag alacsony kereset miatt az eg├®szs├®g├╝gyi dolgoz├│ szem├®lyes anyagi ├®rdeke, mely ├Čnmag├Īban m├®g kev├®s lenne, de a fenti okok abszol├║t kedvez┼æ helyzetbe hozz├Īk az arra "hajlamos" dolgoz├│t.
Nem ├Īltal├Īnos├Łtani akarom a h├Īlap├®nz int├®zm├®ny├®t, tiszt├Īban vagyok vele, hogy a k├Čr├╝lbel├╝l 80 milli├Īrd forintra becs├╝lt ├Čsszeg j├│ r├®sz├®t az orvoskar 10-15 sz├Īzal├®ka viszi haza. J├│magam eddig m├®g nem, vagy csak elv├®tve tal├Īlkoztam olyan orvossal, akit meg├®rz├®s alapj├Īn ebbe a r├®tegbe soroltam volna. Az ├Łr├Īssal nem c├®lom rossz f├®nyt vetni a gy├│gy├Łt├│kra, csup├Īn arra pr├│b├Īlok r├Īmutatni, hogy mik├®nt gener├Īl egy eleve forr├Īshi├Īnyos rendszer m├Īr ├Čnmag├Īban is emelked┼æ k├Člts├®geket (h├Īlap├®nz), egyenl┼ætlens├®get ├®s torz ├Čszt├Čnz┼æket. E folyamatok term├®szetesen azok ell├Īt├Īs├Īt vesz├®lyeztetik igaz├Īn, akiknek a legnagyobb ig├®ny├╝k lenne r├Ī, hisz az eg├®szs├®g├╝gyi sz├╝ks├®gletek n├Čveked├®se ├Īltal├Īban a j├Čvedelmi poz├Łci├│ cs├Čkken├®se mellett-ut├Īn jelentkezik...
T├Čbb alkalommal is ├Łrtam m├Īr a k├®nyszernyugd├Łjaz├Īssal kapcsolatban (p├®ld├Īul itt ├®s itt). M├®gis ├║jra magamhoz ragadom a j├│ ├Čreg zsin├│rn├®lk├╝lit, ├®s n├®h├Īny sz├│val kieg├®sz├Łtem az eddig le├Łrt gondolataimat. M├Īra ugyanis v├®gre k├Črvonalaz├│dott, tiszt├Īz├│dott minden; senki nem tud semmit ├®s szemmel l├Īthat├│an nem is ├®rdekli t├║lzottan a d├Čnt├®shoz├│kat a helyzet, legal├Ībbis a f├Ījdalommentes megold├Īsban senki nem l├Ītszik ├®rdekeltnek. Tal├Īn csak az eg├®szs├®g├╝gyi dolgoz├│k, no meg maga a lakoss├Īg, de ugye ez mell├®kes. ├ēs persze szeg├®ny Sz├│cska Mikl├│s, akit az ut├│bbi id┼æben igen sok relev├Īns d├Čnt├®sb┼æl hagytak ki.
Megpr├│b├Īlom v├®gre tisztess├®gesen ├Čsszefoglalni azt, hogy hol ├Īllunk jelenleg, mert az ezer cikk ├®s nyilatkozat ami eddig napvil├Īgot l├Ītott kis zavart is okozhat a fejekben. Kire hogyan vonatkozik, ki hogy maradhat, mi lesz a fizet├®sekkel?
A folyamat els┼æ l├®p├®se a nyugd├Łjt├Črv├®ny 2012-es m├│dos├Łt├Īsa volt; a beiktatott 83/C § szerint "Az ├Čregs├®gi nyugd├Łj foly├│s├Łt├Īs├Īt - a jogviszony l├®tes├Łt├®s├®nek h├│napj├Īt k├Čvet┼æ h├│nap els┼æ napj├Īt├│l a jogviszony megsz┼▒n├®se h├│napj├Īnak utols├│ napj├Īig - sz├╝neteltetni kell, ha a nyugd├Łjas k├Čzalkalmazotti jogviszonyban, korm├Īnyzati szolg├Īlati jogviszonyban, ├Īllami vezet┼æi szolg├Īlati jogviszonyban, k├Čzszolg├Īlati jogviszonyban, b├Łr├│i szolg├Īlati viszonyban, igazs├Īg├╝gyi alkalmazotti szolg├Īlati viszonyban, ├╝gy├®szs├®gi szolg├Īlati viszonyban, fegyveres szervvel hivat├Īsos szolg├Īlati viszonyban vagy a Magyar Honv├®ds├®ggel szerz┼æd├®ses vagy hivat├Īsos szolg├Īlati viszonyban ├Īll."
Itt m├Īr ├®rezni lehetett, hogy gondok lesznek, azonban egy-egy korm├Īnyzati oldalr├│l elejtett nyilatkozat alapj├Īn rem├®nykedt├╝nk a racionalit├Īsban, azaz hogy n├®h├Īny ├Īgazat (pl. az eg├®szs├®g├╝gy) kiv├®telt k├®pez majd. Ezut├Īn sz├╝letett meg 2012 december├®ben az az├│ta m├Īr szinte h├Łrhedt├® v├Īlt korm├Īnyhat├Īrozat, melyb┼æl k├®t fontos pontot emeln├®k ki:
"A Korm├Īny
1.1 felh├Łvja a minisztereket ├®s a Minisztereln├Čks├®get vezet┼æ ├Īllamtitk├Īrt, hogy tegy├®k meg a sz├╝ks├®ges
int├®zked├®seket az ir├Īny├Łt├Īsuk vagy fel├╝gyelet├╝k al├Ī tartoz├│ k├Člts├®gvet├®si szervekkel k├Čzalkalmazotti vagy
korm├Īnyzati szolg├Īlati jogviszonyban ├Īll├│ azon szem├®lyek jogviszony├Īnak megsz├╝ntet├®se vagy
a megsz├╝ntet├®s kezdem├®nyez├®se ├®rdek├®ben, akik a r├Ījuk ir├Īnyad├│ ├Čregs├®gi nyugd├Łjkorhat├Īrt bet├Člt├Čtt├®k ├®s
az ├Čregs├®gi teljes nyugd├Łjhoz sz├╝ks├®ges szolg├Īlati id┼æt megszerezt├®k..."
valamint
"1.5. elrendeli, hogy az 1.1. pont alapj├Īn megsz├╝ntetett jogviszony├║ k├Čzalkalmazottak, korm├Īnytisztvisel┼æk ├®s
korm├Īnyzati ├╝gykezel┼æk ├Īll├Īshelyeinek bet├Člt├®s├®re k├Čzalkalmazotti, korm├Īnyzati szolg├Īlati jogviszony nem
l├®tes├Łthet┼æ, ├®s a feladat ell├Īt├Īs├Īra megb├Łz├Īsi vagy v├Īllalkoz├Īsi szerz┼æd├®s nem k├Čthet┼æ;"
A t├Črv├®nym├│dos├Łt├Īs teh├Īt lehet┼æs├®get ad arra, hogy a nyugd├Łjat sz├╝neteltess├®k, visszatarts├Īk, ha k├Čzalkalmazotti jogviszony ├Īll fenn, a korm├Īnyhat├Īrozat pedig gyakorlatilag felsz├│l├Łtja a munk├Īltat├│t, hogy sz├╝ntesse meg a jogviszonyt, ha a munkav├Īllal├│ el├®rte a nyugd├Łjkorhat├Īrt (a jelenlegi nyugd├Łjaskor├║ak eset├®ben ez 62 ├®ves kort jelent). Fontos lesz├Čgezn├╝nk, hogy k├Čzalkalmazottakr├│l besz├®l├╝nk! A jogszab├Īly sehol nem eml├Łti a v├Īllakoz├│kat, ami jelen esetben a h├Īziorvosok szempontj├Īb├│l fontos k├Čr├╝lm├®ny. T├Čbb helyen olvastam, hogy a korm├Īny sz├Īnd├®ka olyan szempontb├│l helyeselhet┼æ, hogy az id┼æs munkav├Īllal├│k helyett a fiatalabb gener├Īci├│nak kell lehet┼æs├®get biztos├Łtani. Pontosan ez├®rt id├®ztem a hat├Īrozatot. Vil├Īgosan l├Ītszik, hogy a felszabadul├│ helyekre semmilyen form├Īban nem ker├╝lhet m├Īs munkav├Īllal├│. Financi├Īlis okok ├Īllnak a h├Ītt├®rben, ez m├Īra azt hiszem teljesen vil├Īgoss├Ī v├Īlt.
Mi v├Īrhat├│ az eg├®szs├®g├╝gyben?
Az ├®rintett orvosok sz├Īma klasszikus sz├Īmh├Ībor├║t ind├Łtott el, mindenesetre az OEP statisztik├Īi szerint mintegy 7-8 ezer orvos lehet nyugd├Łjaskor├║, azonban a gy├│gy├Łt├│k nem elhanyagolhat├│ r├®sze dolgozik nem k├Čzalkalmazotti st├Ītuszban (pl. a h├Īziorvosok jelent┼æs h├Īnyada).
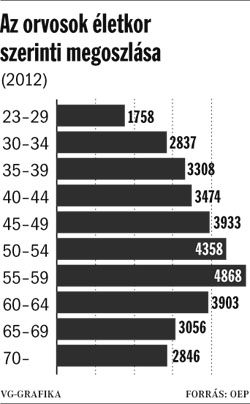
(forr├Īs: vg.hu)
Az igazi probl├®m├Īt nem is csak ez a "nyers" sz├Īm jelenti (b├Īr a harmincezres orvosl├®tsz├Īmnak jelent┼æs r├®sze), hanem a lok├Īlis, konkr├®t esetek. Amikor egy-egy nyugd├Łjas eg├®szs├®g├╝gyi dolgoz├│ kies├®se komplett oszt├Īlyok m┼▒k├Čd├®s├®t teszi/tenn├® lehetetlenn├®. Sz├Īmomra ├®rthetetlen az eg├®sz t├Črt├®net ├║gy, ahogy van. Sz├®pen lassan kialak├Łtottak egy igen "k├Łnos" jogi k├Črnyezetet, mik├Čzben folyton altatt├Īk a szakm├Īt ├®s a lakoss├Īgot, hogy az ├Īgazat kiv├®telt jelent majd. Ezek ut├Īn bejelentik, hogy bizony az eg├®szs├®g├╝gy sem k├®pez kiv├®telt a szab├Īly al├│l. K├Čzben L├Īz├Īr J├Īnos nyilatkozik az MTI-nek; "ha egy korm├Īny meg akarja ├Īll├Łtani a fiatalok elv├Īndorl├Īs├Īt, akkor mernie kell azt mondani, hogy az ├Īllamappar├Ītusban csak olyan ├Īll├Īshelyen dolgozzon nyugd├Łjas, ahov├Ī fiatal nem jelentkezik"
erre megint csak azt tudom, mondani, hogy:
"1.5. elrendeli, hogy az 1.1. pont alapj├Īn megsz├╝ntetett jogviszony├║ k├Čzalkalmazottak, korm├Īnytisztvisel┼æk ├®s
korm├Īnyzati ├╝gykezel┼æk ├Īll├Īshelyeinek bet├Člt├®s├®re k├Čzalkalmazotti, korm├Īnyzati szolg├Īlati jogviszony nem
l├®tes├Łthet┼æ, ├®s a feladat ell├Īt├Īs├Īra megb├Łz├Īsi vagy v├Īllalkoz├Īsi szerz┼æd├®s nem k├Čthet┼æ;"
Jelenleg ez ├®rv├®nyes az eg├®szs├®g├╝gyi ├Īgazatra is. Sz├│cska Mikl├│s pedig ugyan├║gy ├®rtetlen├╝l ├Īllt a helyzet el┼ætt, ahogy a szakma k├®pvisel┼æi is. Megold├Īsk├®nt egyfajta k├®relmez├®si elj├Īr├Īst alak├Łtottak/alak├Łtanak ki, melynek alapj├Īn egyedileg, szem├®lyre sz├│l├│an d├Čnten├®k el (ki? hol? mi├®rt? mi alapj├Īn?), hogy ki maradhat az eg├®szs├®g├╝gyben, ├®s kinek kell mennie. A kett┼æs juttat├Īs tilalma azonban tov├Ībbra is ├®rv├®nyes marad, azaz a fizet├®s mell├® nem j├Īr nyugd├Łj. J├Īrna helyette egyfajta senior ├Čszt├Čnd├Łj, ennek nett├│ ├Čsszege megegyezne a nyugd├Łj├®val,a forr├Īsokat a nyugd├Łjalapb├│l terelik majd ├Īt az OEP kassz├Ība.
Teh├Īt a fiataloknak kell ├Ītadni a staf├®tabotot, de a helyeket nem lehet felt├Člteni. Nem engedhetj├╝k meg magunknak azt a luxust, hogy nyugd├Łj mellett dolgozhasson a k├Čzalkalmazott ("minden embernek m├®rlegelnie kell, hogy vagy nyugd├Łjas lesz, vagy dolgozik az ├Īllami szektorban, mert a kett┼æt egy├╝tt jelenleg Magyarorsz├Īg nem engedheti meg mag├Īnak."), de az eg├®szs├®g├╝gyi dolgoz├│knak ├Ītterelik a nyugd├Łjalapb├│l sz├Īrmaz├│ bev├®teleiket az OEP kassz├Ība, ami csak ├®pp a b├╝rokr├Īcia k├Člts├®geivel lesz ├Łgy "dr├Īg├Ībb". Minden eg├®szs├®g├╝gyi dolgoz├│ra sz├╝ks├®g van, s┼æt, hum├Īner┼æforr├Īs-hi├Īnnyal k├╝zd├╝nk, de mentess├®get nem kap az ├Īgazat. Ellenben lehet egyes├®vel k├®rv├®nyeket beny├║jtani ├║gy, hogy a dolgoz├│nak fogalma sincs, hogy ut├Īna kap -e val├│ban "├Čszt├Čnd├Łjat", milyen el┼æjogai maradnak meg a nyugd├Łjas statusszal kapcsolatban, belesz├Īm├Łtanak -e az ├Łgy elt├Člt├Čtt ├®let├®vek a k├®s┼æbbi nyugd├Łj├Ība. Vakon d├Čntsenek? Az ├Īgazati vezet├®s teljesen inkonzekvens m├│don ├Łg├®rget, ├®s elv├Īrja, hogy az ├®vtizedek ├│ta gy├│gy├Łt├│ szakemberek szem├®lyes k├®rv├®nyeket ny├║jtsanak be, hogy tov├Ībb dolgozhassanak. Mert az eg├®szs├®g├╝gyben "minden dolgoz├│ra sz├╝ks├®g" van. Mindenki megkapja majd a mentess├®get. Akkor minek? Mi├®rt kell ezt az eg├®sz bizonytalan, megal├Īz├│ helyzetet el┼æid├®zni, ami rossz az ├Īgazatnak ├®s rossz a betegeknek egyar├Īnt. Mi├®rt nem lehet betenni egy darab sort a jogszab├Īlyba; kiv├®tel az eg├®szs├®g├╝gyi dolgoz├│k?
A helyzet teh├Īt jelenleg - onnan, ahol ├®n ├╝l├Čk - a k├Čvetkez┼æ: az eg├®szs├®g├╝gyben dolgoz├│knak, akik bet├Člt├Čtt├®k a nyugd├Łjas kort, alapesetben k├Čsz├Čnik sz├®pen a seg├Łts├®get. Aki ├║gy ├®rzi szem├®lyesen folyamodhat, k├Čny├Čr├Čghet felfel├®, hogy tov├Ībb gy├│gy├Łthasson. Ebben az esetben azonban a nyugd├Łj├Īt nem kezdik el foly├│s├Łtani/ nem kaphatja tov├Ībb. A jogszab├Īly jelenleg ennyit tartalmaz, ez a mostani helyzet, minden m├Īs csak ├╝res sz├│vir├Īg. Megtanultuk m├Īr tucatszor, hogy semmi m├Īs nem sz├Īm├Łt, csak az ├Łrott jog. Sem az ├Łg├®ret, sem annak ellenkez┼æje. A betegek pedig csak rem├®nykedhetnek, hogy ez a helyzet gyorsan megold├│dik, k├╝l├Čnben - lassan a v├®geredm├®nyt┼æl f├╝ggetlen├╝l is - sok tapasztalt gy├│gy├Łt├│ akasztja majd sz├Čgre a k├Čpeny├®t.
├Üj beutal├Īsi rend - hov├Ī forduljunk a f┼æv├Īrosban?
qaly | 2013-01-24 08:06:57

Az ├üNTSZ a napokban adta ki ├║j beutal├Īsi rendj├®t, mely szerint "egy├®rtelm┼▒, ├Ītl├Īthat├│, ├Ītfed├®s- ├®s h├®zagmentes" betegutakat biztos├Łtanak a f┼æv├Īrosban ├®s Pest megy├®ben. Ahogy az v├Īrhat├│ volt, az ├║j szab├Īlyzatot r├Čgt├Čn t├Īmad├Īsok ├®rt├®k, ├®s jelenleg nem l├Ītom szem├®lyes ├®rdekekt┼æl vez├®reltnek a "kifog├Īs├Čz├Čnt".
Els┼æ ├®s legfontosabb kifog├Īsuk a szakembereknek a TEK (ter├╝leti ell├Īt├Īsi kapacit├Īs) ├®s a lek├Čt├Čtt OEP finansz├Łroz├Īsok k├Čz├Čtti ar├Īnytalans├Īg volt. Nem vette figyelembe, vagy csak nem vizsg├Īlta el├®g alaposan az ├üNTSZ a kor├Ībban megk├Čt├Čtt OEP szerz┼æd├®seket. Val├│ban neh├®z ell├Ītni ├║gy a kiszabott ter├╝let lakoss├Īg├Īt, hogy a szerz┼æd├®sekben el┼ære meghat├Īrozott kapacit├Īsokkal k├Čsz├Čn┼æviszonyban sincs a val├│s sz├╝ks├®glet. Az egyikint├®zm├®nynek m├Īsf├®lszer annyi beteget kell majd ell├Ītnia, mint amennyire a finansz├Łroz├Īsb├│l futja, a m├Īsik int├®zet pedig feles kapacit├Īsokkal fog k├╝zdeni. A v├®geredm├®ny teh├Īt "A" int├®zm├®nyben tov├Ībb n├Čvekv┼æ v├Īr├│lista, kapkod├Īs, t├╝relmetlen szakdolgoz├│ ├®s beteg, roml├│ min┼æs├®g ├®s n├Čvekv┼æ ad├│ss├Īg├Īllom├Īny lehet. "B" int├®zm├®ny pedig l├®becol ├®s marad egy csom├│ p├®nze. Mivel a j├Īr├│beteg-ell├Īt├Īsban teljes├Łtm├®nyfinansz├Łroz├Īs, azon bel├╝l is ├║n. FFS finansz├Łroz├Īs (fee-for-service, azaz az elv├®gzett vizsg├Īlat, beavatkoz├Īs ut├Īni kifizet├®s) folyik, ez├®rt "B" int├®zm├®ny finansz├Łrozhat├│s├Īga egy cseppet sem javul, s┼æt, mivel f┼æ bev├®teli forr├Īs├Īt az OEP finansz├Łroz├Īs, f┼æ kiad├Īsait pedig a szem├®lyi jelleg┼▒ kiad├Īsok k├®pezik, ez├®rt bev├®telek h├Łj├Īn az ┼æ helyzete is romlani fog. Egyszer┼▒en nem ├®rtem, hogy mi├®rt nem lehet a val├│s sz├╝ks├®gletek ├®s az int├®zm├®nyi kompetenci├Īk r├®szletes felt├®rk├®pez├®se ut├Īn meghat├Īrozni a kapacit├Īsokat, ├®s ehhez igaz├Łtani az ell├Īt├Īsi k├Čtelezetts├®geket. J├│ lenne, ha v├®gre nem az sz├Īm├Łtana, hogy kih┼▒l -e a h├║sleves a k├│rh├Īzig, hanem hogy a beteg hol kapja az adott probl├®m├Īra (id┼æben) a legink├Ībb adekv├Īt ter├Īpi├Īt, ├®s ezt hogy lehet a legink├Ībb k├Člts├®ghat├®kony m├│don megszervezni, felosztani. Tov├Ībbi kifog├Īsk├®nt hozt├Īk fel a szakemberek a m├Īs-m├Īs int├®zm├®nyekben megjelen┼æ p├Īrhuzamos ell├Īt├Īsi k├Čtelezetts├®geket, a szakmak├│dok nem egy├®rtelm┼▒ al├Ībont├Īsai miatt ugyanis el┼æfordulhat, hogy egy-egy tev├®kenys├®g k├╝l├Čnb├Čz┼æ k├│ddal, k├╝l├Čnb├Čz┼æ al├Ībont├Īssal, de ugyanazon tev├®kenys├®get jel├Čl.
Jellemz┼æ a kuszas├Īg p├®ld├Īul az izot├│pdiagnosztik├Īra. Itt viszonylag k├Čnny┼▒ korrekt ell├Īt├Īsi k├Čtelezetts├®get "gy├Īrtani", mivel alig n├®h├Īny izot├│pdiagnosztikai labor m┼▒k├Čdik a f┼æv├Īrosban ├®s k├Črny├®k├®n, ugyanakkor pont emiatt k├®nyes ter├╝let, kev├®s helyre fordulhat a beteg. A v├Īros legnagyobb oszt├Īlya a Honv├®dk├│rh├Īzban m┼▒k├Čd┼æ nukle├Īris medicina oszt├Īly, amely csup├Īn a XIII. ker├╝let, valamint alig n├®h├Īny Pest megyei telep├╝l├®s ell├Īt├Īs├Ī├®rt felel. Ez kimondhatatlanul kev├®s a kapacit├Īsokhoz k├®pest. Ugyanakkor - ├®s ez tal├Īn a poszt m├®lt├│ befejez├®se - a Gottsegen Gy├Črgy Orsz├Īgos Kardiol├│giai Int├®zet egy ├║n. "speci├Īlis" ell├Īt├Īsi ter├╝letet kapott (b├Īrmit is jelentsen a kifejez├®s), ez a honlapon tal├Īlhat├│ excel t├Ībl├Īb├│l egy├®rtelm┼▒en kiolvashat├│. Halkan jegyzem meg, hogy az int├®zm├®nyben ├®vek ├│ta nem m┼▒k├Čdik izot├│pdiagnosztikai laborat├│rium. Bez├Īrt├Īk.
Megint paranoid vagyok, de mennyire szeretn├®nk az ├Čnk├®ntes mag├Īnbiztos├Łt├Īs fel├® terelni a lakoss├Īgot? Ugyanis a fenti k├®p a m├®g ink├Ībb esetleges ├®s egyre kisz├Īm├Łthatatlanabb ├Īllami ell├Īt├Īs ir├Īny├Ība mutat. ├ērtem ├®n, hogy pr├│b├Īljuk racionaliz├Īlni a betegutakat, de ├Łgy biztosan nem fog menni. Nem is lehet az, ha azt sem tudja az ├Īllamtitk├Īrs├Īg /├üNTSZ, hogy hol milyen oszt├Īly ├╝zemel! Sz├╝ks├®glet, kialakul├│ kereslet, logikusan fel├®p├Łtett strukt├║r├Īj├║, ehhez igaz├Łtott, hat├®kony ell├Īt├Īs. Mikor kezd├╝nk el ezen elvek ment├®n ├®p├Łtkezni, hogy a kev├®sb┼æl t├Čbb jusson oda, ahol val├│ban sz├╝ks├®g van r├Ī?
Lassan megfizethetetlenn├® v├Īlik az Egyes├╝lt ├üllamokban az eg├®szs├®g├╝gy ├®s vele az eg├®szs├®gbiztos├Łt├Īs. Nem meglep┼æ. Az Egyes├╝lt ├üllamokban - egyed├╝lik├®nt az OECD orsz├Īgok k├Čz├╝l - ├Čnk├®ntes mag├Īnbiztos├Łt├Īsi rendszer m┼▒k├Čdik. Ez, mint a neve is mutatja, a d├Čnt├®s jog├Īt az ├Īllampolg├Īrra h├Īr├Łtja; v├Īs├Īrol -e mag├Īnak biztos├Łt├Īst, vagy sem. Ez elm├®letben nagyon j├│l hangzik, azonban k├®t nagy vesz├®lyt rejt mag├Īban; egyr├®szt k├Čnnyen "elsz├Īllnak" az eg├®szs├®g├╝gyi kiad├Īsok, m├Īsr├®szt sokan kihaszn├Īlj├Īk a m├®lt├Īnyoss├Īg elv├®t ├®s potyautasokk├Ī v├Īlnak. Nem nagy meglepet├®s, hogy m├Īra mindkett┼æ megt├Črt├®nt. Az eg├®szs├®g├╝gyi kiad├Īsok n├Čveked├®se az 1970-es ├®vekt┼æl v├Īlt k├Čzponti probl├®m├Īv├Ī a fejlett orsz├Īgokban szerte a vil├Īgon. Az OECD orsz├Īgok k├Čz├╝l egyed├╝l az Egyes├╝lt ├üllamok v├Īlasztotta az ├Čnk├®ntes mag├Īnbiztos├Łt├Īs rendszer├®t ├®s ├Łgy szinte teljes eg├®sz├®ben a mag├Īnszektorra ├®p├╝l┼æ eg├®szs├®g├╝gyi ell├Īt├Īst (pontosabban ink├Ībb megmaradt emellett, mivel m├Īr a m├Īsodik vil├Īgh├Ībor├║ alatt kialakult a mai rendszer el┼ædje). Amerikai k├Čzgazd├Īszok ugyanis szent├╝l hitt├®k, hogy a piaci verseny megfelel┼æen reag├Īl majd a keresletre ├®s hat├®konyan alak├Łtja ki az eg├®szs├®g├╝gyi ell├Īt├Īst a megfelel┼æ min┼æs├®g mellett. Az emelked┼æ kiad├Īsokat az egyre nagyobb t├Īrsadalmi lefedetts├®ggel ├®s az orvosi technol├│gia fejl┼æd├®s├®vel magyar├Īzt├Īk. A t├Čbbi OECD ├Īllam ek├Čzben finansz├Łroz├Īsi rendszereinek n├Čvekv┼æ kiad├Īsait, vagy annak ├╝tem├®t d├Čnt┼æen k├Člts├®gvet├®si korl├Ītokkal, azaz z├Īrt k├Člts├®gvet├®ssel pr├│b├Īlta cs├Čkkenteni (ezekben az ├Īllamokban ├Īllami eg├®szs├®g├╝gyi szolg├Īlat, t├Īrsadalombiztos├Łt├Īs, vagy k├Čtelez┼æ mag├Īnbiztos├Łt├Īs a domin├Īns rendszer) . Amerik├Īban a t├Īrsadalmi lefedetts├®g n├Čveked├®se lassan meg├Īllt, a kiad├Īsok azonban a ny├Łlt k├Člts├®gvet├®s k├Čvetkezt├®ben szabadon, v├Īltozatlan meredeks├®ggel n┼ættek, m├Łg a t├Čbbi fejlett orsz├Īgban a n├Čveked├®s ├╝teme cs├Čkkent, siker├╝lt kord├Īban tartani a kiad├Īsokat ├║gy, hogy a technol├│giai befogad├Īsok versenyben maradtak az amerikai rendszer├®vel. A piac teh├Īt ├Čnmag├Īban nem volt k├®pes kialak├Łtani a megfelel┼æ kereteket, m├Īra a szolg├Īltat├Īsi ├Īrak irre├Īlisan magasak, ezzel p├Īrhuzamban a biztos├Łt├Īsok is lassan megfizethetetlenekk├® v├Īlnak, a magas ├Čnr├®sz pedig sokszor a szoci├Īlis biztons├Īgot vesz├®lyezteti. Ugyanakkor a r├Īszorul├│k ├®s az id┼æsek ell├Īt├Īs├Īt az ├Īllam mag├Īra v├Īllalja (MedicAid ├®s MediCare), ├Łgy az k├Čzkiad├Īsok is magasak, a vil├Īg legdr├Īg├Ībb, elvileg mag├Īnfinansz├Łroz├Īs├║ eg├®szs├®g├╝gyi rendszer├®ben a kiad├Īsok fel├®t az ├Īllam ├Īllja. Eg├®szs├®g├╝gyi kiad├Īsok a GDP sz├Īzal├®k├Īban (2010, OECD ├®s WHO adatok):
Az USA eg├®szs├®g├╝gyi kiad├Īsai lassan el├®rik a GDP ar├Īny├Īban sz├Īm├Łtott 20%-os, l├®lektani hat├Īrt. Egyel┼ære ├®rdemi szeml├®letv├Īlt├Īsra nincs kil├Īt├Īs, ├Łgy k├®rd├®ses, hogy mikor fog meg├Īllni, vagyis ink├Ībb m├®rs├®kl┼ædni a folyamat. R├Īad├Īsul a hozz├Īf├®rhet┼æs├®g, es├®lyegyenl┼æs├®g ├®s m├®lt├Īnyoss├Īg ebben a rendszerben kev├®ss├® jelenik meg, szolidarit├Īsr├│l pedig sz├│ sincs.
Mi a helyzet Eur├│p├Īban?
Az ├Čreg kontinensen az eg├®szs├®gbiztos├Łt├Īs mindenhol k├Čtelez┼æ jelleg┼▒, vagy pedig ad├│kb├│l biztos├Łtott eg├®szs├®g├╝gyi szolg├Īlat m┼▒k├Čdik, ez esetben az ell├Īt├Īs ├Īllampolg├Īri jogon j├Īr. Ad├│bev├®telekb┼æl m┼▒k├Čdtetik az eg├®szs├®g├╝gyet p├®ld├Īul az ├®szaki ├Īllamokban (Sv├®dorsz├Īg, D├Īnia, Norv├®gia), vagy az Egyes├╝lt Kir├Īlys├Īgban. K├Čtelez┼æ mag├Īnbiztos├Łt├Īs m┼▒k├Čdik Hollandi├Īban ├®s Sv├Ījcban is. Haz├Īnkhoz hasonl├│an k├╝l├Čn j├Īrul├®kokb├│l, t├Īrsadalombiztos├Łt├Īsb├│l fedezik az ├Īgazat m┼▒k├Čd├®s├®t Ausztri├Īban , Franciaorsz├Īgban, Csehorsz├Īgban, vagy p├®ld├Īul Szlov├Īki├Īban.
Magyarorsz├Īgi viszonyok
Itthon teh├Īt k├Čtelez┼æ jelleg┼▒, j├Īrul├®kokon alapul├│ t├Īrsadalombiztos├Łt├Īs m┼▒k├Čdik, mely egy k├Čz├Čs nemzeti kock├Īzatk├Čz├Čss├®gbe "folyik" be, ebb┼æl az alapb├│l t├Črt├®nik a forr├Īseloszt├Īs, illetve a szolg├Īltat├Īsv├Īs├Īrl├Īs. Ez remek├╝l hangzik, ├®s sok orsz├Īgban megfelel┼æen m┼▒k├Čdik is. Magyarorsz├Īgon a jelenlegi, kb. 1400-1500 milli├Īrdos eg├®szs├®g├╝gyi alapnak mintegy 40-45%-├Īt fedezik a befizetett j├Īrul├®kok (a marad├®kb├│l pedig 30-35% k├Člts├®gvet├®si hozz├Īj├Īrul├Īs)! Ez nem is csoda, ha figyelembe vessz├╝k, hogy ├Čsszesen kb. 3,9 milli├│ ├Īllampolg├Īr fizeti a t├Īrsadalombiztos├Łt├Īst (ez munkav├Īllal├│i oldalon 4+3%-os terhet jelent, munk├Īltat├│i oldalon deklar├Īlt eg├®szs├®g├╝gyi hozz├Īj├Īrul├Īs jelenleg nincs). Eg├®szs├®g├╝gyi ell├Īt├Īs szempontj├Īb├│l teh├Īt 3,9 milli├│ keres┼æ tart el majd 10 milli├│ embert! Tegy├╝k hozz├Ī a bevallott j├Čvedelemb┼æl sz├Īrmaztatott TB befizet├®sekkel. Nem csoda, hogy nehezen megy.
M├Łg az 1990-es ├®vekben t├Čbb nyugati orsz├Īg, k├Čzt├╝k p├®ld├Īul Franciaorsz├Īg vagy N├®metorsz├Īg ad├│beszed├®seken kereszt├╝l n├Čvelte a keresetekkel nem ├Čsszef├╝gg┼æ j├Čvedelmekre alapul├│ eg├®szs├®g├╝gyi bev├®teleket, hogy az inform├Īlis (fekete)gazdas├Īg ├®s a fokoz├│d├│ "├Čnfoglalkoztat├Īs" mellett fenntarthass├Īk az eg├®szs├®g├╝gyi alapok bev├®teleit, addig Magyarorsz├Īg - t├Čbb m├Īs k├Čz├®p-kelet-eur├│pai ├Īllammal egyetemben - megszil├Īrd├Łtotta a foglalkoztat├Īssal ├Čsszef├╝gg┼æ t├Īrsadalombiztos├Łt├Īs int├®zm├®ny├®t. Amikor teh├Īt m├Īsok kezdt├®k felismerni a t├Īrsadalombiztos├Łt├Īsban rejl┼æ vesz├®lyeket ├®s igyekeztek v├®dekezni, hogy az eg├®szs├®g├╝gy fenntarthat├│s├Īga ne f├╝ggj├Čn ennyire a foglalkoztat├Īst├│l, a feh├®r/fekete gazdas├Īg ar├Īny├Īt├│l vagy az ad├│z├Īsi fegyelemt┼æl, hanem a val├│s j├Čvedelmi viszonyok hat├Īrozz├Īk meg azt, addig kis haz├Īnk ment tov├Ībb a kik├Čvezett ├║ton, ├║gy, hogy n├Īlunk r├Īad├Īsul a fenti negat├Łv t├®nyez┼æk j├│val hangs├║lyosabban jelentek meg! (Hozz├Īteszem sok helyen megfelel┼æen m┼▒k├Čdik a t├Īrsadalombiztos├Łt├Īsra alapul├│ rendszer, mag├Īval az elvvel nincs baj.) Hol tartunk ennek k├Čvetkezt├®ben most? Id├®zet az ├üllami Sz├Īmvev┼æsz├®k 2006-os jelent├®s├®b┼æl (Eg├®szs├®gbiztos├Łt├Īsi alap ellen┼ærz├®se): "Az E. Alap ├Īlland├│sult ├®s n├Čvekv┼æ hi├Īny├Īt bev├®teli oldalon a j├Īrul├®kfizet┼æi k├Čr sz┼▒k├╝l├®s├®re, kiad├Īsi oldalon az ell├Īt├Īsok j├Īrul├®kfizet├®ssel nem fedezett n├Čvekv┼æ ig├®nybev├®tel├®re, egyes ell├Īt├Īsi kiad├Īsok ar├Īnytalan emelked├®s├®re vezett├╝k vissza. A teljes lakoss├Īg ell├Īt├Īs├Īt a mintegy 3,9 milli├│ f┼æ ut├Īn fizetett j├Īrul├®kok ├®s hozz├Īj├Īrul├Īsok 2002-ben 80%-ban, 2005-ben 70%-ban fedezt├®k." Ez volt teh├Īt 2006-ban, ma pedig m├Īr csak 40-45%-├Īt fedezik a befizetett j├Īrul├®kok az E-alap kiad├Īsainak. Azt hiszem nem sok magyar├Īzatra szorul maga a tendencia, az pedig, hogy mindez hova vezethet, nos az m├Īr kellemetlenebb k├®rd├®s. A gazdas├Īgi, szoci├Īlis helyzet├╝nk; az inform├Īlis gazdas├Īg magas ar├Īnya, a rossz ad├│z├Īsi fegyelem, az id┼æs├Čd┼æ t├Īrsadalom ├®s a magas munkan├®lk├╝lis├®g miatt haz├Īnkban eleve k├╝l├Čn├Čsen kedvez┼ætlenek a felt├®telek a foglalkoztat├Īs-alap├║ biztos├Łt├Īsi rendszer sz├Īm├Īra. Ideje lenne elgondolkodni az eg├®szs├®gbiztos├Łt├Īsi alap bev├®teleinek fogyaszt├Īs-alap├║ hozz├Īj├Īrul├Īssal val├│ kieg├®sz├Łt├®sen, ak├Īr a munkav├Īllal├│i terhek cs├Čkkent├®se mellett, hisz a fogyaszt├Īsa mindenkinek jobban t├╝kr├Čzi a kereset├®t, k├╝l├Čn├Čsen a k├Čz├®p-kelet-eur├│pai r├®gi├│ban. Az eg├®szs├®g├╝gy forgalmi ad├│kb├│l sz├Īrmaz├│ r├®szleges vagy teljes finansz├Łroz├Īsa ellen felhozhat├│ ugyan a finansz├Łroz├Īsi m├®lt├Īnyoss├Īg gyeng├╝l├®se, hisz a forgalmi ad├│k term├®szet├╝kn├®l fogva regressz├Łv ad├│z├Īst jelentenek (azaz a t├Čbbet keres┼æ j├Čvedelm├®nek kisebb sz├Īzal├®k├Īt viszi el a term├®k ad├│ja), azonban nem l├Ītom el├®g er┼æsnek ezt az ├®rvet a fent v├Īzolt magyar t├Īrsadalombiztos├Łt├Īsi j├Īrul├®kfizet├®si viszonyok f├®ny├®ben. Arr├│l nem is besz├®lve, hogy TB fizet├®s eset├®n bizonyos kereset felett j├Īrul├®kplafon l├®p be, innent┼æl teh├Īt itt is regressz├Łv j├Īrul├®kfizet├®s t├Črt├®nik, csak a plafon alatt ar├Īnyos a befizet├®s. Igaz, a jelenlegi forgalmi ad├│terhek mellett neh├®z lenne egy plusz ad├│nemet bevezetni, legyen az b├Īrmilyen csek├®ly is, de ez a t├®ma m├Īr a fisk├Īlis politika t├Īrgyal├│asztal├Īra val├│. A tendencia teh├Īt mag├Ī├®rt besz├®l. Nem a t├Īrsadalombiztos├Łt├Īs int├®zm├®ny├®t k├®rd┼æjelezem meg, csup├Īn felteszem a k├®rd├®st: Biztos, hogy a mi eset├╝nkben ez a legmegfelel┼æbb strukt├║ra? ├ēs ha ehhez ragaszkodunk, mi├®rt nem lehet fogyaszt├Īsi alap├║ ad├│kkal kieg├®sz├Łteni azt, ne adj Isten cs├Čkkentve ezzel p├Īrhuzamosan a munkav├Īllal├│i terheket, hogy a fogyaszt├Īs fokoz├│d├Īs├Īval p├Īrhuzamosan lehessen bev├®telhez jutni?
 Egyre t├Čbbet halljuk, ├Īltal├Īban onkol├│giai esetek kapcs├Īn a PET, vagy PET-CT kifejez├®st. A PET-CT val├│ban a mai modern onkol├│giai diagnosztika egyik legfontosabb ├®s alapvet┼æ eszk├Čze. Seg├Łts├®g├®vel sokszor j├│val kor├Ībban ├®s pontosabban tudjuk meghat├Īrozni a daganat, vagy az ├Ītt├®t kialakul├Īs├Īt, a rosszindulat├║ tumorok eset├®n pedig az id┼æ "mindent visz"; a korai diagn├│zis ├®s az id┼æben megkezdett, hat├Īsos ter├Īpia az ├®letet jelentheti.
Egyre t├Čbbet halljuk, ├Īltal├Īban onkol├│giai esetek kapcs├Īn a PET, vagy PET-CT kifejez├®st. A PET-CT val├│ban a mai modern onkol├│giai diagnosztika egyik legfontosabb ├®s alapvet┼æ eszk├Čze. Seg├Łts├®g├®vel sokszor j├│val kor├Ībban ├®s pontosabban tudjuk meghat├Īrozni a daganat, vagy az ├Ītt├®t kialakul├Īs├Īt, a rosszindulat├║ tumorok eset├®n pedig az id┼æ "mindent visz"; a korai diagn├│zis ├®s az id┼æben megkezdett, hat├Īsos ter├Īpia az ├®letet jelentheti.
Mi is maga az eszk├Čz ├®s hogyan m┼▒k├Čdik?
A CT (computer tomograph) berendez├®st mindenki ismeri, hallott r├│la, sokakr├│l k├®sz├╝ltek is m├Īr CT-felv├®telek. Maga a CT felfoghat├│ egy kiss├® bonyolultabb, ├Čsszetettebb, r├Čntgen sugarakkal m┼▒k├Čd┼æ g├®pnek, mely gyakorlatilag k├╝l├Čnb├Čz┼æ "vastags├Īg├║" szeleteket (r├Čntgenk├®peket) k├®sz├Łt az adott r├®gi├│r├│l, majd ezt bonyolult algoritmusok seg├Łts├®g├®vel komplex k├®pp├® form├Īlja.
A PET jelent├®se pozitron emisszi├│s tomogr├Īf. Ellent├®tben a CT-vel ez a berendez├®s nem bocs├Īt ki semmilyen sug├Īrz├Īst, csup├Īn detekt├Īlni k├®pes azt. A testb┼æl sz├Īrmaz├│ pozitronsug├Īrz├Īs (pontosabban a pozitronsug├Īrz├Īsb├│l keletkez┼æ gamma-sug├Īrz├Īs) keletkez├®s├®nek hely├®t k├®pes nagy pontoss├Īggal meghat├Īrozni. A testbe a vizsg├Īlat el┼ætt teh├Īt v├®n├Īn kereszt├╝l pozitron-sug├Īrz├│ izot├│pot juttatnak. Ez a pozitron sug├Īrz├│ izot├│p leggyakrabban a fluor 18-as sz├Īm├║ izot├│pja. A F18 izot├│pot cukormolekul├Īhoz, gl├╝k├│zhoz kapcsolj├Īk, ├®s ezt juttatj├Īk be a szervezetbe, ez teh├Īt az ├║n. FDG (F18 deoxi-gluk├│z). A m├│dos├Łtott gluk├│zmolekula kiv├Īl├│ tulajdons├Īgokkal rendelkezik a vizsg├Īlat (├®s a beteg) szempontj├Īb├│l. Az izot├│p r├Čvid felez├®si ideje miatt (kb. 110 perc) gyorsan lebomlik, 24 ├│ra m├║lva gyakorlatilag m├Īr kimutathatatlan, ├Łgy a vizsg├Īlat sug├Īrterhel├®se igen kicsi. A daganat kimutat├Īsa szempontj├Īb├│l pedig maga a cukormolekula a nyer┼æ j├Īt├®kos. Az eml├Łtett FDG molekul├Īt a sejtek ugyan├║gy felveszik , mint a gluk├│zt, m├│dos├Łtott jellege miatt azonban ott nem tud teljesen lebomlani, ├Łgy "csapd├Ība ker├╝l". A daganatsejtekre gyorsabb szaporod├Īs jellemz┼æ, teh├Īt metabolizmusuk fokozott, cukorfelhaszn├Īl├Īsuk ├│hatatlanul megn┼æ. Ez a folyamat pedig m├Īr akkor is bek├Čvetkezik, mikor m├Īs eszk├Čz├Čkkel a tumor m├®g szinte kimutathatatlan. A metabolikus v├Īltoz├Īsok, teh├Īt az egyes sejtek viselked├®s├®nek ├Ītalakul├Īsa ugyanis a "tumorr├Ī v├Īl├Īs" bonyolult folyamatainak els┼æ l├®pcs┼æi k├Čz├Čtt jelenik meg, m├Łg a daganat l├Īthat├│ n├Čveked├®se m├Īr egy k├®s┼æbbi ├Īllom├Īs. A fenti folyamat term├®szetesen nem igaz minden daganatt├Łpusra, ez├®rt a vizsg├Īlat indik├Īci├│s k├Čre is szigor├║an meghat├Īrozott, kutat├Īsok m├®g ma is folynak t├Čbb alkalmaz├Īsi ter├╝lettel kapcsolatban. Sok tumorra viszont egy├®rtelm┼▒en igaz a fokozott energiaig├®ny, ├Łgy az ott felhalmozott FDG ├Īltal kibocs├Ītott sug├Īrz├Īs detekt├Īl├Īs├Īval korai st├Īdiumban, pontosan meghat├Īrozhat├│ a tumor helye, m├®rete, vagy ,ami sokszor m├®g fontosabb; az esetleges ├Ītt├®tek, ├®s a ter├Īpi├Īra adott v├Īlasz. A vizsg├Īlat "lefedi" az eg├®sz testet. A tumordiagnosztik├Īn k├Łv├╝l m├®g sz├Īmos felhaszn├Īl├Īsi ter├╝lete van a PET-nek ├®s jelenleg is folynak k├Łs├®rletek t├Čbb egy├®b tumorspecifikus molekul├Īval, a technol├│gia teh├Īt dinamikusan fejl┼ædik.
A PET/CT k├®p v├®g├╝l a PET ├®s a CT k├®pek f├║zion├Īl├Īs├Īb├│l k├®sz├╝l; a beteg a g├®pben fekszik, elk├®sz├╝l k├╝l├Čn a CT ├®s k├╝l├Čn a PET vizsg├Īlat a testr┼æl, ez mintegy 20-30 percet vesz ig├®nybe (egyazon k├®sz├╝l├®kben helyezkedik el a PET ├®s a CT r├®sz is), majd a sz├Īm├Łt├│g├®p a k├®peket pontosan illeszti. A CT k├®p pontosabb anat├│miai viszonyokat k├®pes megjelen├Łteni, m├Łg a PET a fent eml├Łtett metabolikus v├Īltoz├Īsokat mutatja, ├Łgy eg├®szen pontos ├®s r├®szletes k├®pet kapunk a szervezetr┼æl.
A modern onkol├│giai diagnosztik├Īban teh├Īt elengedhetetlen a PET/CT; seg├Łts├®g├®vel a korai diagn├│zis fel├Īll├Łt├Īs├Īban, a beteg k├Čvet├®s├®ben, az esetleges ├Ītt├®tek vagy a helyi ki├║jul├Īs detekt├Īl├Īs├Īban, s┼æt, a daganat metabolikus karakter├®nek ismeret├®ben a ter├Īpi├Īs v├Īlasz meg├Łt├®l├®s├®ben is rendk├Łv├╝l hat├®kony, ezek pedig ma a hossz├║t├Īv├║ t├║l├®l├®s elengedhetetlen alapfelt├®telei.
Mi a helyzet nemzetk├Čzi vizeken ├®s itthon?
Sajnos a hazai PET/CT ell├Ītotts├Īg nagyon rossz k├®pet mutat. ├¢sszesen n├®gy berendez├®ssel rendelkez├╝nk; kett┼æ Budapesten, egy Debrecenben, egy pedig Kecskem├®ten van. T┼æl├╝nk nyugatabbra a helyzet term├®szetesen ├Čsszehasonl├Łthatatlanul jobb, az Egyes├╝lt Allamokban (b├Īr ez extr├®m ├Čsszehasonl├Łt├Īs, tudom) van olyan k├│rh├Īz, ahol 7 (!) darab PET/CT van, Olaszorsz├Īgban egy Debrecen m├®ret┼▒ v├Īros is h├Īrom g├®ppel rendelkezik.
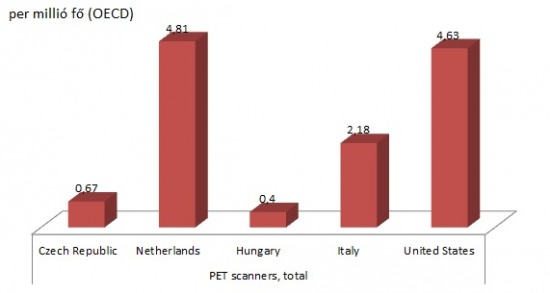
A Cseh K├Čzt├Īrsas├Īgban is sajnos m├Īsf├®lszer annyi PET jut egymilli├│ f┼ære, mint n├Īlunk. A berendez├®s ugyanis t├Čbb sz├Īz milli├│ forint, ├®s a vizsg├Īlatok ├Īra is igen borsos. "Saj├Īt zsebb┼æl" val├│ finansz├Łroz├Īs eset├®n k├Čr├╝lbel├╝l 200-250 ezer forintot kell letenn├╝nk az asztalra egy vizsg├Īlat elv├®gz├®sekor. Az OEP finansz├Łroz├Īs is hasonl├│an magas ├Čsszeg, egy ├║j berendez├®s v├Īs├Īrl├Īsakor pedig t├Čbb ezer vizsg├Īlat finansz├Łroz├Īs├Īra is el┼æ kellene teremteni a forr├Īst... ├Źgy, mivel azon vizsg├Īlatok k├Čz├® tartozik, ahol m├®g az OEP finansz├Łroz├Īssal is lehets├®ges a nyeres├®ges m┼▒k├Čdtet├®s, a 4 berendez├®sb┼æl 3 mag├Īnk├®zben van(!), term├®szetesen for-profit v├Īllalkoz├Īsok tulajdon├Īban, akik ├Łgy mind mag├Īn, mind OEP betegek vizsg├Īlat├Īt elv├®gzik. A negyedik, nem mag├Īntulajdonban l├®v┼æ kecskem├®ti berendez├®s volt az, amelynek finansz├Łroz├Īs├Īt legutolj├Īra fogadta be az OEP. Jellemz┼æ egy├®bk├®nt egyre t├Čbb "nyeres├®ges" vizsg├Īlatt├Łpus kiszervez├®se a mag├Īnszektorba, p├®ld├Īul a k├®palkot├│ diagnosztik├Īban, de itt eml├Łthetem a dial├Łziscentrumokat is. Ez persze nem felt├®tlen baj, csak a k├│rh├Īzaknak lassan nem marad semmi, amivel az egy├®bk├®nt is vesztes├®ges m┼▒k├Čd├®s├╝ket jav├Łtani tudn├Īk.
A tegnapi, h├Īlap├®nz kialakul├Īs├Īnak indokait firtat├│ eszmefuttat├Īsom ut├Īn ├║gy gondoltam egy kicsit ├®rdemes m├®g m├®lyebbre ├Īsni az eg├®szs├®g├╝gyi ell├Īt├│rendszerbe. Az eg├®szs├®g├╝gyi mutat├│ink rendk├Łv├╝l rosszak, a nemr├®g megjelent friss eg├®szs├®g├╝gyi kiadv├Īny, a Health at Glance 2012 (OECD) is les├║jt├│ k├®pet fest a magyar lakoss├Īg eg├®szs├®g├╝gyi ├Īllapot├Īr├│l, m├®g a r├®gi├│n bel├╝l is. Lassan ki merem jelenteni egy├®bk├®nt, hogy a fejlett vil├Īg egyik legpazarl├│bb, legfenntarthatatlanabb strukt├║r├Īj├Īt tudjuk magunk├®nak. Megpr├│b├Īlom bemutatni n├®h├Īny egyszer┼▒ adaton kereszt├╝l, hogy mi├®rt nem el├®g az az ├®vi egy├®bk├®nt is pof├Ītlanul sz┼▒k 1450 milli├Īrd forintnyi k├Čzkiad├Īs, ami az eg├®szs├®g├╝gybe folyik, ugyanakkor mi├®rt nem ├®rdemes ebbe a rendszerbe egy fill├®rrel sem t├Čbbet bevinni. Ezt, ├Łgy er┼æltetni ugyanis ├®rtelmetlen. Az egy dolog, hogy rossz a finansz├Łroz├Īsi rendszer, torz ├Čszt├Čnz┼æk ir├Īny├Łtj├Īk a benne dolgoz├│kat ├®s az ell├Īt├Īshoz val├│ hozz├Ījut├Īs teljesen esetlegess├® v├Īlt, ezeket a probl├®m├Īkat m├®g majdnem mind meg lehetne oldani szeml├®letv├Īlt├Īssal, allok├Īci├│s ├Ītalak├Łt├Īsokkal ├®s persze jelent┼æs t├Čbbletforr├Īssal. Ahhoz viszont, hogy egy orsz├Īgnak meg├®rje t├Čbbet ├Īldozni az eg├®szs├®g├╝gyi rendszer├®re, egy k├Člts├®ghat├®kony, j├│l m┼▒k├Čd┼æ ├®s ├®rtelmes rendszert kell fel├®p├Łteni. Itthon most m├Īr sajnos az alapokt├│l ├║jragondolva. Megmutatom milyen rendszerre NEM gondolok, milyen rendszerbe NEM ├®rdemes m├®g t├Čbb p├®nzt ├Čnteni, ├®s mi├®rt nem siker├╝l ├Ītt├Čr├®st el├®rni Betegs├®gorsz├Īgban.
Az adatokat mind a WHO adatb├Īzisaib├│l hal├Īsztam.
Sz├╝let├®skor v├Īrhat├│ ├®lettartam: 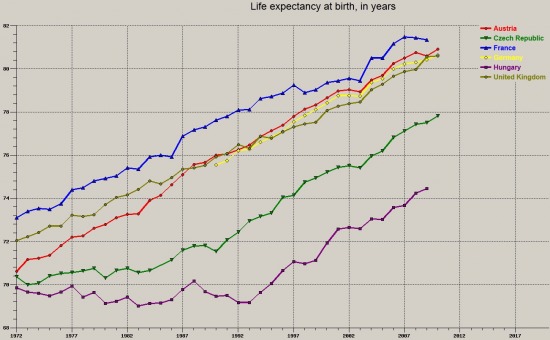
A pontos sz├Īmok most nem is l├®nyegesek, ink├Ībb a folyamatok dinamik├Īja. A hetvenes ├®ves elej├®n Ausztri├Īval (piros) ├®s Csehorsz├Īggal (z├Čld) "egy├╝tt" indultunk (Magyarorsz├Īg term├®szetesen a lila, azaz mindv├®gig a legals├│). Ausztria term├®szetesen a szocializmus alatt igen nagy el┼ænyre tett szert, de l├Īthat├│, hogy a kilencvenes ├®vek elej├®re m├Īr Csehorsz├Īg is sz├®pen lehagyott minket. A trend pedig folytat├│dott tov├Ībb a rendszerv├Īlt├Īs ut├Īn is; Csehorsz├Īg el┼ænye m├Īra k├Čr├╝lbel├╝l 3 ├®v, Ausztri├Ī├® 6 ├®v a sz├╝let├®skor v├Īrhat├│ ├®lettartam ter├®n. Az oll├│ teh├Īt egyre jobban sz├®tny├Łlt; a leszakad├Īs az uni├│ t├Čbbi tag├Īllam├Īt├│l, s┼æt a r├®gi├│t├│l is folyamatos.
100.000 f┼ære jut├│ kering├®si betegs├®gek, illetve daganatos megbeteged├®sek okozta hal├Īloz├Īsi ar├Īnysz├Īm:
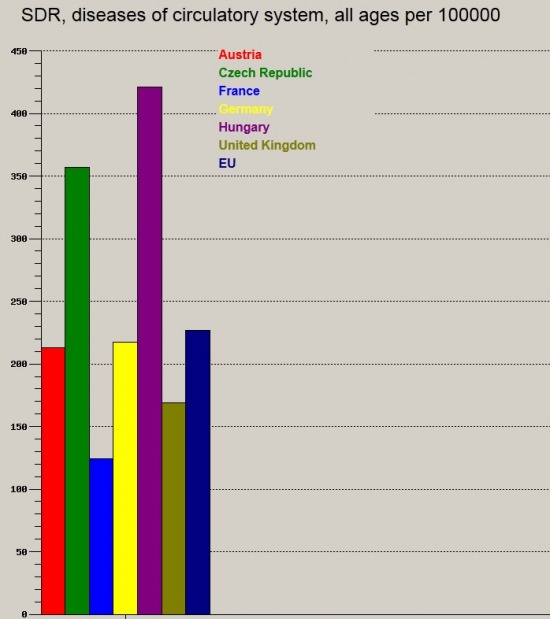
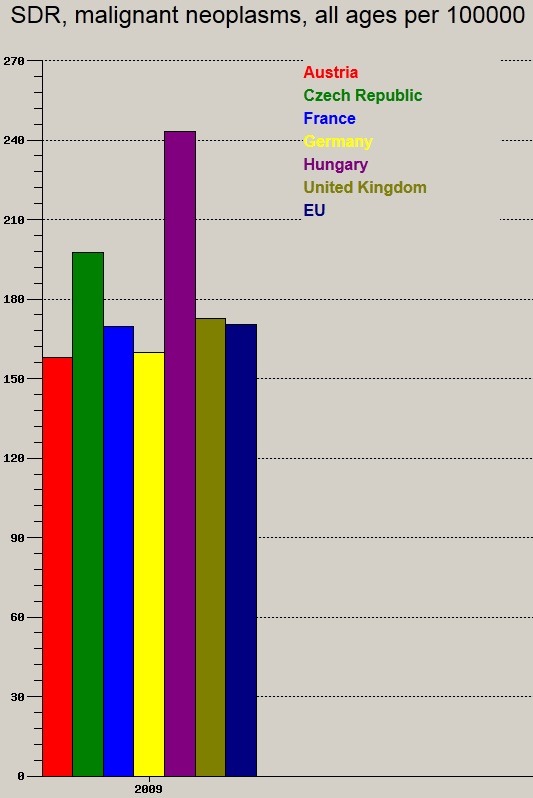
Azt hiszem ez a k├®t ├Ībra sok magyar├Īzatra nem szorul, egy├®rtelm┼▒en "kiv├Īl├│an" teljes├Łt├╝nk, kiugr├│an nagy haz├Īnkban a 100.000 f┼ære jut├│ hal├Īloz├Īs mind a kering├®si betegs├®gek, mind a rosszindulat├║ daganatok ter├®n.
V├®gezet├╝l pedig egy sz├Īm├Łtott mutat├│, mely sor├Īn azt pr├│b├Īlj├Īk megbecs├╝lni, hogy mennyivel n┼æne a v├Īrhat├│ ├®lettartam, ha a gy├│gy├Łthat├│, teh├Īt az elvben elker├╝lhet┼æ, 65 ├®v alatti hal├Īloz├Īsokat k├®pes lenne megel┼æzni az adott eg├®szs├®g├╝gyi ell├Īt├│rendszer.
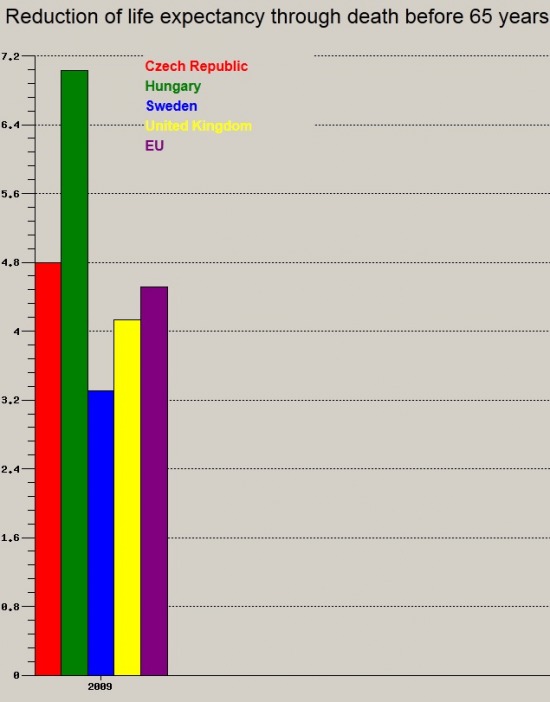
Újabb kiugr├│an rossz eredm├®ny.
Most pedig l├Īssuk milyen er┼æforr├Īsokkal pr├│b├Īljuk mindezt rendbe tenni! Mi az, amit igaz├Īn s├║lyos ├®s ├®rtelmetlen pazarl├Īsnak nevezek?
A k├│rh├Īzi ├Īgyak sz├Īma 100.000 f┼ære
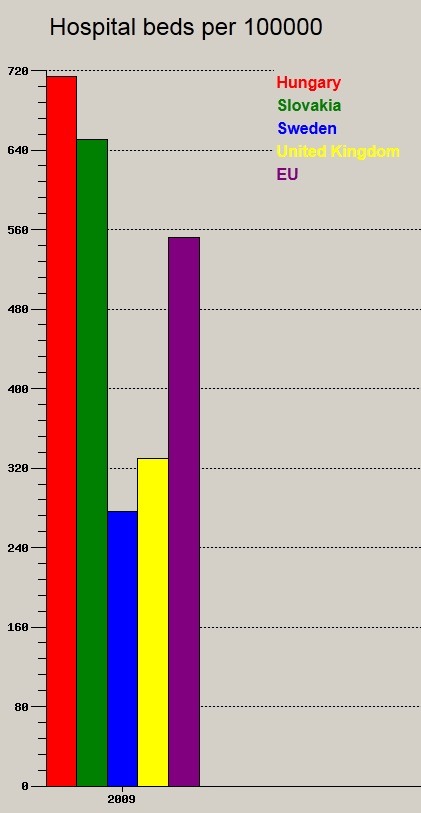
A piros val├│sz├Łn┼▒leg a leggazdagabb orsz├Īg lehet. Ja, m├®gsem. A piros csapat a k├®k csapat harmad├Īt k├Člti fejenk├®nt eg├®szs├®g├╝gyi kiad├Īsokra (Magyarorsz├Īg 1000 doll├Īr/f┼æ/├®v, Sv├®dorsz├Īg t├Čbb, mint 3000 doll├Īr/f┼æ/├®v)! Ezt m├®gis hogy gondoljuk megfelel┼æ min┼æs├®gben prezent├Īlni?
Ezek az ├Īgyakat valahogy foglalni is kell (├Ītlagos k├│rh├Īzi bennfekv├®si id┼æ):
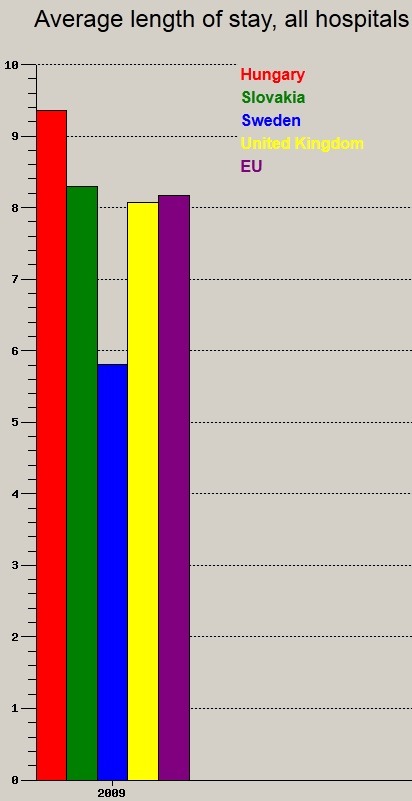
Kihaszn├Īljuk teh├Īt a rendszert, ebben nincs hiba, az ├Īgyakon n├Īlunk fekszik mindenki a legtov├Ībb. De meddig tervezz├╝k ├║gy m┼▒k├Čdtetni az eg├®szs├®g├╝gy├╝nket, hogy mindenkit a lehet┼æ legdr├Īg├Ībb, ├®s legkev├®sb├® hat├®kony szinten, az akt├Łv k├│rh├Īzi ├Īgyakon fektet├╝nk hetekig egy v├®rnyom├Īs-be├Īll├Łt├Īs, egy cukoranyagcsere-be├Īll├Łt├Īs c├®lj├Īb├│l, egy ├Īltal├Īnos kivizsg├Īl├Īs ok├Īn, vagy egy hasi m┼▒t├®t el┼ætt, mert a m┼▒t├®t napja mindig tol├│dik. A f┼æorvos ├║rnak ma ugyanis k├Čzbej├Čtt m├Īs m┼▒t├®t...
Haladjunk h├Īt tov├Ībb. H├Īny orvos-beteg tal├Īlkoz├│ zajlik ├®vente egy f┼ære ├Ītlagolva?
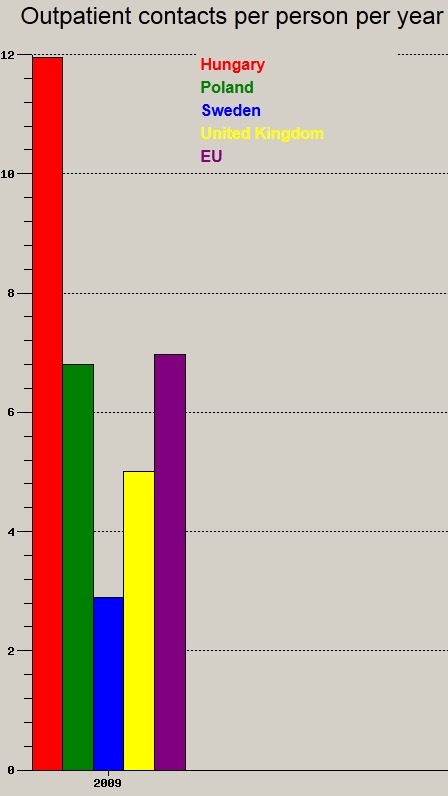
Remek dolog orvoshoz j├Īrni, nem igaz? Ismert jelens├®g szerte a vil├Īgon, hogy az inakt├Łv lakoss├Īg, teh├Īt f┼æk├®nt az id┼æsek rendszeres programj├Īv├Ī tud v├Īlni az orvosl├Ītogat├Īs, ├®s nagyon sok esetben az ok csup├Īn szoci├Īlis. Hi├Ība, remek a t├Īrsas├Īg. Itthon elk├®peszt┼æen sok felesleges orvos-beteg tal├Īlkoz├│ t├Črt├®nik. A vizitd├Łj nem arra val├│, hogy plusz bev├®telt termeljen egy ├Īgazatnak, hanem hogy valamennyire cs├Čkkentse az adott szolg├Īltat├Īs ├Īrrugalmatlan jelleg├®t, azaz kisz┼▒rje vagy cs├Čkkentse az indokolatlan orvos-beteg tal├Īlkoz├│t. Ezen tal├Īlkoz├│k csup├Īn egy r├®sz├®├®rt okolhat├│ a beteg, m├Īsik r├®sz├®├®rt az ├║n. szolg├Īltat├│ induk├Īlta kereslet a felel┼æs; t├Čbb tal├Īlkoz├Īs, t├Čbb h├Īlap├®nz.
├ēs v├®gezet├╝l ezt a csod├Īlatosan ├®rtelmetlen, p├®nznyel┼æ strukt├║r├Īt h├Īny orvossal pr├│b├Īljuk fenntartani?
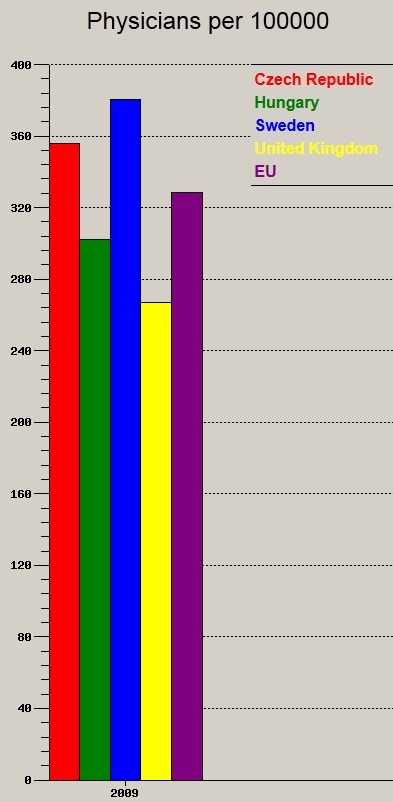
A fenti orsz├Īgok k├Čz├╝l egyed├╝l Angli├Īban jut kevesebb orvos 100.000 ezer f┼ære, azonban l├Īthattuk, hogy az ell├Īt├│rendszer├╝k szerkezete is racion├Īlisabb. Ennek ellen├®re term├®szetesen folyamatosan k├╝zdenek is az orvoshi├Īnnyal, ├®s emelik a dolgoz├│k sz├Īm├Īt. A lehet┼æ legt├Čbb k├│rh├Īzi ├Īgy, a leghosszabb bennfekv├®ssel ├®s a legt├Čbb orvos-beteg tal├Īlkoz├│, mindez a legkevesebb orvossal. Min┼æs├®g? K├Člt┼æi k├®rd├®s.
Egyetlen fontos dolog maradt m├®g h├Ītra. A WHO adatb├Īzisban - b├Īr pr├│b├Īltam -, nem lehet sz├Łnt v├Īlasztani. Hossz├║ perceket t├Člt├Čttem el azzal, hogy megszerezzem Magyarorsz├Īgnak a s├Īrga sz├Łnt a hisztogrammokban, de nem siker├╝lt. Pedig rem├®nykedtem, hogy akkor jobb eredm├®nyt ├®r├╝nk el. Legal├Ībbis a J├Īt├®k hat├Īrok n├®lk├╝l-ben mindig siker├╝lt. Itt a pazarl├Īs a hat├Īrtalan, viszont ez nem j├Īt├®k...
Tetszett a cikk? K├Čvessen minket a Facebookon!

Igen komoly n├®peg├®szs├®g├╝gyi probl├®m├Īt jelent haz├Īnkban a doh├Īnyz├Īs mind a fiatalkor├║ak, mind - term├®szetesen - a feln┼ætt lakoss├Īg k├Čr├®ben. Ma m├Īr iskol├Īs, s┼æt, ├│vod├Īskorban is szerepet kap - az eg├®szs├®gfejleszt├®si programok r├®szek├®nt - a doh├Īnyz├Īs megel┼æz├®se, esetenk├®nt a doh├Īnyz├Īsr├│l val├│ leszoktat├Īs, mint v├®gs┼æ eg├®szs├®gpolitikai c├®l. Magyarorsz├Īgon a naponta doh├Īnyz├│k lakoss├Īghoz viszony├Łtott ar├Īnya az eur├│pia uni├│n bel├╝l viszonylag magas, 30% feletti:
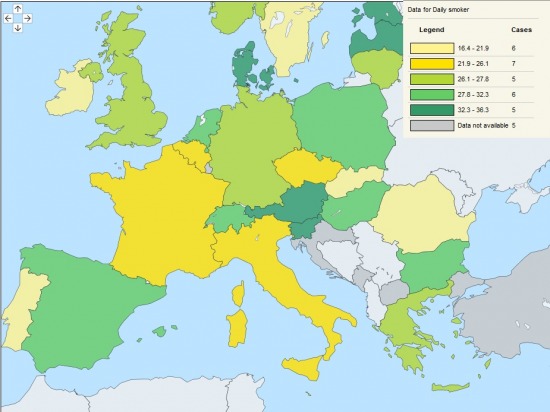
(Eurostat adatb├Īzis, 15 ├®v feletti napi rendszeress├®ggel doh├Īnyz├│k sz├Īma a lakoss├Īg sz├Īzal├®k├Īban - Ausztria nekem gyan├║s, megn├®ztem OECD ├®s WHO adatb├Īzisokban is, ott j├│val alacsonyabb ├®rt├®kek voltak l├Īthat├│ak!)
Ez ├Čnmag├Īban n├®zve is ├│ri├Īsi sz├Īm, de mennyit jelenthet ez vajon p├®nzbeli teherk├®nt? Nos, itt kezd┼ædik a dolog igaz├Īn izgalmas r├®sze. ├ültal├Īban valaki ahhoz ragaszkodik, hogy a doh├Īnyz├Īs ├Čsszess├®g├®ben t├Čbb kiad├Īst gener├Īl az ├Īllamnak, mint amennyi bev├®telt hoz, m├Łg m├Īsok t├Čbbre becs├╝lik a bev├®teli oldalt, mint a kiad├Īsokat. Ez ut├│bbi nyilatkozatban a cseh eg├®szs├®g├╝gyi miniszter egyenesen t├Łzszeres├®re becs├╝lte - a cseh eg├®szs├®g├╝gyi miniszt├®rium sz├Īm├Łt├Īsaira hivatkozva - a doh├Īnyz├Īsb├│l fakad├│ ad├│bev├®teleket az eg├®szs├®g├╝gyi kiad├Īsokhoz k├®pest. Term├®szetesen ezen vit├Īk h├Ītter├®ben, sokszor b├Īrmennyire megalapozottnak t┼▒nik is, ├Īltal├Īban szem├®lyes ├®rdekek h├║z├│dnak az ├®rvrendszerek m├Čg├Čtt. A tanulm├Īnyok meg├Łr├Īsakor ├Īltal├Īban - ahogy mondani szok├Īs - az ├╝l├®spont hat├Īrozza meg az ├Īll├Īspontot, teh├Īt mindenki ├║gy alak├Łtja, alkotja meg saj├Īt "tudom├Īnyos bizony├Łt├®k├Īt", ahogyan az ├®rdek├®ben ├Īll. A cseh miniszternek p├®ld├Īul az ├Īllt ├®rdek├®ben, hogy megpr├│b├Īljon saj├Īt ├Īgazata sz├Īm├Īra bizonyos r├®szt megszerezni a hatalmas doh├Īnyipari befizet├®sekb┼æl. Az err┼æl sz├│l├│ vit├Īk teh├Īt, b├Īr izgalmasak, azonban legt├Čbbsz├Čr meglehet┼æsen medd┼æk, ez az egyik oka annak, hogy a doh├Īnylobbi kifejezetten hat├®kony munk├Īt tud v├®gezni a vil├Īg minden t├Īj├Īn (no meg a t┼ækeer┼æs ipar├Īg "megfelel┼æ" szem├®lyekre gyakorolt rendk├Łv├╝li "meggy┼æz┼æereje" miatt).
De maradjunk szigor├║an az eg├®szs├®g├╝gyn├®l. Mennyivel ker├╝l t├Čbbe a doh├Īnyos az eg├®szs├®g├╝gynek, mint egy eg├®szs├®ges biztos├Łtott? Fontos k├®rd├®s, hisz a lakoss├Īg egyharmada napi doh├Īnyos, ez t├Čbb, mint h├Īrommilli├│ embert jelent! R├Īad├Īsul az iskolai v├®gzetts├®ggel meredeken cs├Čkken a naponta doh├Īnyz├│k sz├Īma, m├Łg a TB befizet├®sek j├│ r├®sz├®t - k├Čsz├Čnhet┼æen az ar├Īnyos j├Īrul├®kfizet├®snek - a j├│l keres┼æk, teh├Īt ├Īltal├Īban a magasabb iskolai v├®gzetts├®g┼▒ek viselik, mivel pedig a TB fizet┼æk sz├Īma csup├Īn kb. 3,9 milli├│ f┼æ, ez├®rt joggal k├®ri sz├Īmon a t├Īrsadalom j├│ r├®sze, hogy befizet├®seib┼æl milyen jogon k├Čltenek j├│val t├Čbbet a doh├Īnyosokra. L├Ītsz├│lag jogosan! A felt├®telez├®s, hogy a doh├Īnyz├Īs n├Čveli az eg├®szs├®g├╝gyi kiad├Īsokat m├Īr-m├Īr tautologikusnak t┼▒nik, azonban alapjaiban hib├Īs! Annak ellen├®re, hogy a doh├Īnyz├Īs hat├Īs├Īra jelent┼æsen ├®s sokszoros├Īra n┼æ a t├╝d┼ætumorok, obstrukt├Łv t├╝d┼æbetegs├®gek ├®s egy├Īltal├Īn gyakorlatilag minden l├®g├║ti megbeteged├®s incidenci├Īja, valamint kisebb m├®rt├®kben sz├Īmos, a l├®g├║ti megbeteged├®sekt┼æl f├╝ggetlen betegs├®g el┼æfordul├Īsi gyakoris├Īga. Annak ellen├®re, hogy a fel├Łrt, ├®s sokszor ├Čssze-vissza szedett gy├│gyszerek jelent┼æsen terhelik a gy├│gyszerkassz├Īt, valamint n┼æ a beteg sz├Īm├Īra kifizetett p├®nzbeli juttat├Īsok m├®rt├®ke is. A doh├Īnyosok sz├╝let├®skor v├Īrhat├│ ├®lettartama ugyanis hozz├Īvet┼ælegesen 5 ├®vvel r├Čvidebb, mint az eg├®szs├®ges ├®letm├│dot folytat├│ lakoss├Īg├®. Mivel pedig az eg├®szs├®g├╝gyi kiad├Īsok t├║lnyom├│ r├®sze az id┼æskor utols├│, inakt├Łv ├®veire esik, a doh├Īnyosok j├│ r├®sze pedig nem ├®li meg ezt az ├®letkort (de ugyanez igaz t├Čbbek k├Čz├Čtt k├│ros elh├Łzotts├Īg eset├®n is), ├Łgy a doh├Īnyosra ford├Łtott kiad├Īsok m├®rt├®k├®t v├®g├╝l meghaladj├Īk az "eg├®szs├®ges" emberre ford├Łtott eg├®szs├®g├╝gyi kiad├Īsok. Term├®szetesen adott ├®letkorban ├Čsszehasonl├Łtva a doh├Īnyos midig t├Čbb kiad├Īst gener├Īl, "t├Čbbe ker├╝l" mint a nem doh├Īnyos, azonban ez a k├╝l├Čnbs├®g a v├Īrhat├│ ├®lettartamok elt├®r├®se miatt az utols├│ ├®vekben megfordul.
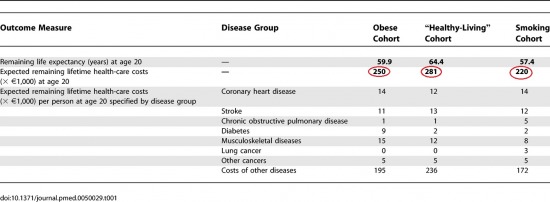
A pirossal karik├Īzott ├®rt├®kek a v├Īrt eg├®szs├®g├╝gyi kiad├Īsokat jelzik (*1000 eur├│) az elh├Łzott, az eg├®szs├®ges ├®letm├│dot folytat├│ ├®s v├®g├╝l a doh├Īnyz├│ popul├Īci├│ban. L├Īthatjuk, hogy a v├Īrhat├│ eg├®szs├®g├╝gyi ├Čsszkiad├Īsok, ├Čsszhangban a magasabb v├Īrhat├│ ├®lettartammal az eg├®szs├®ges popul├Īci├│ban a legmagasabbak! Hasonl├│ eredm├®nyre jutott egy m├Īsik, a the New England Journal of Medicine-ben megjelent tanulm├Īny is.
Mennyiben befoly├Īsolja, kell -e, hogy befoly├Īsolja egy├Īltal├Īn az eg├®szs├®g├╝gyi ├®s korm├Īnyzati d├Čnt├®shoz├│kat a tudat, hogy a doh├Īnyz├Īs tulajdonk├®ppen cs├Čkkenti az eg├®szs├®g├╝gyi kiad├Īsokat? Term├®szetesen nem lenne helyes e gondolat ment├®n meghozni a d├Čnt├®seiket. A doh├Īnyz├Īs ugyanis csup├Īn a r├Čvidebb v├Īrhat├│ ├®lettartam miatt cs├Čkkenti a kiad├Īst, a kor├Ībban meghalt beteg azonban a tov├Ībbiakban nem termel GDP-t, nem fogyaszt, de legf┼æk├®pp nem ├Čr├╝l, nem szomor├║, nem sz├╝l ├®s nem nevel gyermeket, valamint nem okoz ├Čr├Čmet szeretteinek. Ez pedig m├Īr nem m├®rhet┼æ. A Phillip Morris ├Īltal, Csehorsz├Īg sz├Īm├Īra k├®sz├Łtett tanulm├Īny egyenesen od├Īig mer├®szkedett, hogy a kiad├Īsi oldal "sp├│rol├Īsai" k├Čz├Čtt nem csak a korai hal├Īloz├Īs okozta elmaradt eg├®szs├®g├╝gyi kezel├®sekb┼æl fakad├│ megtakar├Łt├Īst, de a nyugd├Łjkassza kiad├Īsainak cs├Čkken├®s├®t is felsorolta ├®s sz├Īmszer┼▒s├Łtette. Ez├®rt k├®s┼æbb bocs├Īnatot is k├®rtek. Mindent az├®rt m├®gsem lehet...
A doh├Īnyz├Īs okozta kiad├Īsok ├®s az ├Īltala gener├Īlt bev├®telek sz├Īmh├Ībor├║j├Īban teh├Īt ├Īltal├Īban az a nyertes, akinek lobbitev├®kenys├®ge er┼æsebbnek bizonyul. Az elvesztett ├®let├®vek t├Īrsadalmi-gazdas├Īgi terhe ├Łgy-├║gy m├®rhet┼æ ugyan, azonban a szem├®lyes vesztes├®geket egy doh├Īnyc├®g befizetett j├Čved├®ki ad├│ja sem p├│tolhatja.
A napokban ker├╝ltek nyilv├Īnoss├Īgra a magyar ├Īllamad├│ss├Īg ut├Īn fizetett kamatkiad├Īsok legfrissebb adatai. A portfolio.hu cikke szerint soha nem l├Ītott cs├║cson ├Īllnak a kamatkiad├Īsok. Mi├®rt alakult ez ├Łgy? Sok -e az erre ford├Łtott ├Čsszeg, mennyi ez mondjuk az eg├®szs├®g├╝gyre sz├Īnt k├Čzkiad├Īsokhoz viszony├Łtva? Mennyit fizet├╝nk mi magunk, "zsebb┼æl" a saj├Īt eg├®szs├®g├╝nkre az ├Īllami kiad├Īsokhoz k├®pest? Lesz -e a k├Čzelj├Čv┼æben kevesebb a kamatkiad├Īs, esetleg t├Čbb az eg├®szs├®g├╝gyre ford├Łtott k├Čzkiad├Īs? Mennyit k├Člt├╝nk eg├®szs├®g├╝gyre m├Īsokhoz k├®pest? Szeretn├®k egy kicsit ├Ītfog├│bb k├®pet adni, legink├Ībb a puszta sz├Īmokkal a k├Čz├®ppontban, hogy tiszt├Īban legy├╝nk a kiad├Īsok alakul├Īs├Īval ├®s egym├Īshoz viszony├Łtott nagys├Īgrendj├®vel.
├üllamad├│ss├Īg, kamatok
A teljes magyar GDP nomin├Īlisan k├Čr├╝lbel├╝l 28 ezer milli├Īrd forint, az ├Īllamad├│ss├Īg m├®rt├®ke a GDP-hez viszony├Łtva annak mintegy 78%-a. Az ├Īllamad├│ss├Īgra k├Člt├Čtt ├®ves kamatkiad├Īs pedig 2012-ben 1202 milli├Īrd forint volt.
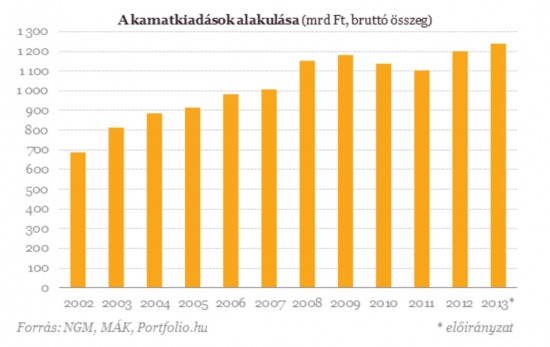
Az ut├│bbi h├│napok (sz├Īmunkra) kedvez┼æ befektet┼æi hangulata ellen├®re siker├╝lt 2012-ben az eddigi legmagasabb kamatkiad├Īst gener├Īlni. Dac├Īra annak, hogy a fejlett nyugati orsz├Īgokban az ├Īllampap├Łrok hozamai gyakorlatilag a null├Īhoz k├Čzel├Łtenek, ├Łgy a k├Čz├®p-eur├│pai, felt├Črekv┼æ deviz├Īkkal b├Łr├│ ├Īllamok, k├Čzt├╝k Magyarorsz├Īg ├Īllampap├Łrjai ir├Īnti kereslet is nagyon biztat├│ volt. Ez az├®rt nagyon fontos, mert a jelenlegi piaci hangulat mellett ("b├Īrmit, ami t├Čbbet fizet, mint nulla, az j├│, teh├Īt venni kell") kiv├Īl├│ lehet┼æs├®g ny├Łlik ezen ├Īllamoknak (k├Čzt├╝k nek├╝nk is) alacsony hozammal kibocs├Ītani pap├Łrjaikat, ez├Īltal igen olcs├│n finansz├Łrozhatjuk magunkat a piacokr├│l, azaz elvileg kamatkiad├Īsaink is cs├Čkkennek, ami j├│ hat├Īssal kell, hogy legyen t├Čbbek k├Čz├Čtt az ├Īllamh├Īztart├Īsi hi├Īnyra, a megsp├│rolt milli├Īrdokra pedig nagy sz├╝ks├®g lenne n├®h├Īny hazai ├Īgazatban (k├Čzt├╝k az eg├®szs├®g├╝gyben is). A befektet┼æi hangulat alakul├Īsa ├®s az ├Ītmeneti(?) bizalom hozta el a sokat emlegetett CDS fel├Īr cs├Čkken├®st is, mely tov├Ībbi sp├│rol├Īst tesz lehet┼æv├® (igaz, ez eleny├®sz┼æ). Maga a CDS (credit default swap) egy hitelt├Črleszt├®s-kock├Īzati mutat├│, egyszer┼▒en fogalmazva egy biztos├Łt├Īs, mely felfoghat├│ ├║gy is, mintha valaki k├Čtne egy ├®letbiztos├Łt├Īst, amely az esetleges trag├®dia bek├Čvetkeztekor a csal├Īd sz├Īm├Īra biztos├Łtja az ├Łgy keletkezett keresetkies├®s (r├®szbeni) kompenz├Īl├Īs├Īt. Az orsz├Īgok ugyan├Łgy fizetik a CSD fel├Īrat, mely arra az esetre ny├║jt fedezetet, ha az orsz├Īg valami├®rt fizet├®sk├®ptelenn├® v├Īlna. A CDS fel├Īr pedig ann├Īl magasabb, min├®l magasabbnak ├Łt├®lik az adott orsz├Īg eset├®n a biztos├Łt├Īsi esem├®ny bek├Čvetkezt├®nek (p├®ld├Īul egy ├Īllamcs┼ædnek) kock├Īzat├Īt. N├Īlunk jelenleg a CDS fel├Īr 250 b├Īzispont k├Čr├╝l mozog (azaz 250 ezer eur├│/10 milli├│ eur├│ ad├│ss├Īg), ami a 2012 janu├Īri 750-es ├®rt├®khez k├®pest jelent┼æs javul├Īs. V├®lem├®nyem szerint a kamatkiad├Īsok n├Čveked├®s├®nek f┼æ oka a forint eur├│hoz viszony├Łtott hull├Īmvas├║t-szer┼▒ ├Īrfolyamv├Īltoz├Īsai, eur├│ban sz├Īmolva az├®rt ├Īrnyaltabb k├®pet kapn├Īnk. A befektet┼æi hangulat ├®s a kialakult piaci helyzet teh├Īt nek├╝nk kedvezett az ut├│bbi id┼æben, de h┼æn szeretett p├®nz├╝gyminiszter├╝nk nemzetgazdas├Īgi miniszter├╝nk meglehet┼æsen sokat dolgozik azon, hogy ez ne l├Ītsz├│djon meg jelent┼æsen ezeken a sz├Īmokon... Az ├Īlland├│ unortodoxia puszta emleget├®se is el├®g ugyanis, hogy a bizalom meg-megrend├╝lj├Čn, jelenleg pedig semmi m├Īs nem vonzan├Ī jobban a befektet┼æket, mint a bizalommal, biztons├Īggal kombin├Īlt "b├Īrmennyi" hozam.
Az eg├®szs├®g├╝gyi kiad├Īsok
Az ├Īllamad├│ss├Īg gener├Īlta kamatkiad├Īsok teh├Īt 2012-ben 1200 milli├Īrd forintra r├║gtak. Az eg├®szs├®g├╝gyi alap kiad├Īsai k├Čr├╝lbel├╝l 1400-1500 milli├Īrd forintot tesznek ki. J├│l l├Īthat├│, hogy ez a teljes, 28 ezer milli├Īrd forintos GDP-nek k├Čr├╝lbel├╝l 5%-a. Nomin├Īlisan pedig k├Čr├╝lbel├╝l 140 ezer forint/f┼æ/├®v. Havonta teh├Īt 12 000 forintot k├Člt fejenk├®nt az ├Īllam eg├®szs├®g├╝gyi kiad├Īsokra, ebben benne foglaltatik minden gy├│gyszert├Īmogat├Īs ├®s a p├®nzbeli kiad├Īsok (t├Īpp├®nz, GYES) is! A legfrissebb adatok szerint az egy f┼ære jut├│ eg├®szs├®g├╝gyi kiad├Īsok a t├Čbbi OECD orsz├Īgban a k├Čvetkez┼æk├®ppen alakulnak:
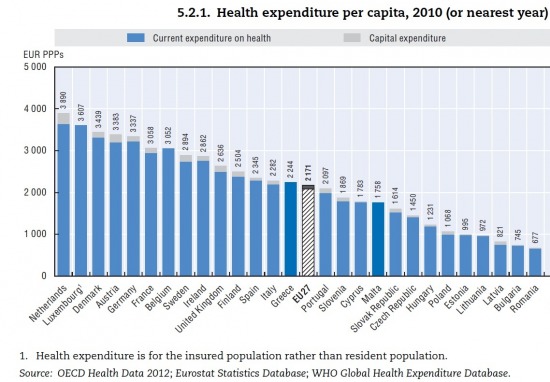
(forr├Īs: OECD Health at Glance 2012, E├£ k├Čzkiad├Īsok fejenk├®nt, eur├│ban, v├Īs├Īrl├│er┼æ-parit├Īson sz├Īmolva)
Az egy f┼ære jut├│ eg├®szs├®g├╝gyi kiad├Īsok tekintet├®ben mintegy 20 sz├Īzal├®kkal vagyunk elmaradva Szlov├Īkia, valamint 30 sz├Īzal├®kkal Csehorsz├Īg m├Čg├Čtt. Valamivel ├Īrnyaltabb a k├®p, ha a GDP-hez viszony├Łtott ├Čsszkiad├Īst vessz├╝k alapul:
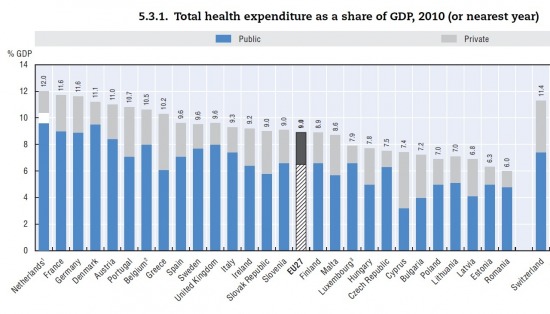
(forr├Īs: OECD Health at Glance 2012, E├£ k├Čz+mag├Īnkiad├Īsok a GDP sz├Īzal├®k├Īban sz├Īmolva)
Itthon a teljes GDP kevesebb, mint 8%-├Īt ford├Łtjuk eg├®szs├®g├╝gyre, ebb┼æl 5% k├Čzkiad├Īs ├®s 3% k├Čr├╝li a mag├Īnkiad├Īs. A teljes eg├®szs├®g├╝gyre ford├Łtott forr├Īs k├Čr├╝lbel├╝l 35%-a teh├Īt mag├Īnkiad├Īs! Ez viszonylag sok, f┼æk├®nt, ha figyelembe vessz├╝k, hogy elvileg a befizetett TB a szolg├Īltat├Īsok teljes k├Čr├®re kiterjed, egy├®b hozz├Īj├Īrul├Īst az eg├®szs├®g├╝gyi ell├Īt├Īs nem ig├®nyelne (a gy├│gyszerre ford├Łtott ├Čner┼æn k├Łv├╝l), teh├Īt elm├®letben nem kellene, hogy sz├╝ks├®g legyen ilyen m├®rt├®k┼▒ mag├Īnforr├Īs bevon├Īs├Īra. A tendencia pedig jelenleg is a n├Čvekv┼æ ar├Īny├║ mag├Īnkiad├Īs ir├Īny├Ība mutat (sok nyugati orsz├Īgban a tendencia ennek pont ford├Łtottja, b├Īr ott ez nem a mag├Īnkiad├Īsok cs├Čkken├®s├®nek, ink├Ībb a k├Čzkiad├Īsok n├Čveked├®s├®nek tulajdon├Łthat├│). A mag├Īnkiad├Īsokon bel├╝l a h├Īlap├®nz ar├Īny├Īt sokan sokf├®lek├®ppen becs├╝lik, ├®n a 80 milli├Īrdos becsl├®st re├Īlisnak tartom, ├Łgy a 700-800 milli├Īrdos mag├Īnkiad├Īs mintegy 10%-├Īt teheti ki.
A kamatkiad├Īsokra ford├Łtott 1200 milli├Īrd forint teh├Īt, b├Ītran kimondhatjuk, sok. Nyilv├Īn sz├Īmos orsz├Īg k├Člt enn├®l t├Čbbet is, kevesebbet is, de ett┼æl f├╝ggetlen├╝l ez nagyon sok p├®nz, figyelembe v├®ve azt, hogy majdnem ugyanennyit k├Člt├╝nk eg├®szs├®g├╝gyre is. Az eg├®szs├®g├╝gyi kiad├Īsok ar├Īnya ├Čsszess├®g├®ben a GDP-hez viszony├Łtva nagyj├Īb├│l megfelel a visegr├Īdi orsz├Īgok ├Ītlag├Īnak, a k├Čzkiad├Īsok tekintet├®ben azonban kezd├╝nk lemaradni. Ebb┼æl k├Čvetkezik, hogy a teljes eg├®szs├®g├╝gyi kiad├Īsokon bel├╝l viszont a mag├Īnkiad├Īsok ar├Īnya (kb. 35%) m├Īs k├Čtelez┼æ t├Īrsadalombiztos├Łt├Īson alapul├│ rendszerekhez k├®pest viszonylag magas, ├®s - k├Čsz├Čnhet┼æen az egyre kisz├Īm├Łthatatlanabbul m┼▒k├Čd┼æs ell├Īt├│rendszernek - n├Čvekv┼æ tendenci├Īt mutat. A mag├Īnkiad├Īsok jelent┼æs r├®sze r├Īad├Īsul nem szervezett, transzparens mag├Īnbiztos├Łt├Īsokon kereszt├╝l ker├╝l a rendszerbe (ennek ar├Īnya minim├Īlis, 1-2% k├Čr├╝li), hanem nehezen k├Čvethet┼æ ├®s sz├Īm├Łthat├│ m├│don, k├Čzvetlen kifizet├®sk├®nt. A kamatkiad├Īsok cs├Čkkent├®s├®re ir├Īnyul├│ sz├Īnd├®k mindenk├®ppen pozit├Łv ├®s a gazdas├Īg ├®l├®nk├Łt├®se ir├Īny├Ība hat├│ c├®l, melyb┼æl ak├Īr az eg├®szs├®g├╝gy is profit├Īlhatna, azonban inkonzekvens d├Čnt├®sekkel ├®s nyilatkozatokkal, a befektet┼æi bizalom csorb├Łt├Īs├Īval m├®g a sz├Īmunkra viszonylag kedvez┼æ hangulat ellen├®re is neh├®z lesz stabil eredm├®nyeket el├®rni. Az eg├®szs├®g├╝gyben pedig egyel┼ære nem mutatkozik korm├Īnyzati sz├Īnd├®k a k├Čzkiad├Īsok n├Čvel├®s├®re, s┼æt, ├®n egyre ink├Ībb azt l├Ītom, hogy minden lehet┼æs├®get megragad az orsz├Īg vezet├®se a forr├Īsok tov├Ībbi megszor├Łt├Īs├Īra. David Byrne, eur├│pai ├║ni├│s eg├®szs├®g├╝gyi ├®s fogyaszt├│v├®delmi biztos szavai kellene, hogy jelents├®k a k├Čvetend┼æ utat orsz├Īgunk vezet┼æi sz├Īm├Īra: "Az eg├®szs├®g├╝gyi kiad├Īsokat t├║l gyakran csak r├Čvid t├Īv├║ k├Člts├®gnek tekintik, nem pedig hossz├║ t├Īv├║ beruh├Īz├Īsnak. M├®g csak elkezd┼æd├Čtt annak felismer├®se, hogy az eg├®szs├®g├╝gyi r├Īford├Łt├Īsok a gazdas├Īgi n├Čveked├®s alapvet┼æ hajt├│erej├®t jelentik". Tanulm├Īny├Īban felh├Łvja a figyelmet arra is, hogy a sz├╝let├®skor v├Īrhat├│ ├®lettartam n├Čveked├®s├®vel hogyan korrel├Īl a GDP n├Čveked├®se ├®s ford├Łtva; a beteg t├Īrsadalom a gazdas├Īgi konjunkt├║ra megker├╝lhetetlen akad├Īly├Īt k├®pezi...
 B├Īr egy kor├Ībbi posztomban m├Īr foglalkoztam a k├®nyszernyugd├Łjaz├Īs k├®rd├®s├®vel, tekintettel azonban az az├│ta t├Črt├®ntekre ├║jra feleleven├Łtem a t├®m├Īt. A korm├Īnyzat elhat├Īrozta, hogy nem enged├®lyezi tov├Ībb a nyugd├Łjas kor├║ (62 ├®v, illetve 2010-t┼æl 65 ├®v) k├Čzalkalmazottak sz├Īm├Īra a kett┼æs juttat├Īst (fizet├®s melletti nyugd├Łj), teh├Īt aki bet├Člti a nyugd├Łjkorhat├Īrt, annak jogviszonya automatikusan megsz┼▒nik, k├Čsz├Čnj├╝k sz├®pen az elv├®gzett munk├Īt. Ez volt a kezdeti alapkoncepci├│, itt egyel┼ære m├®g nem ├®rintem az eg├®szs├®g├╝gyet.
B├Īr egy kor├Ībbi posztomban m├Īr foglalkoztam a k├®nyszernyugd├Łjaz├Īs k├®rd├®s├®vel, tekintettel azonban az az├│ta t├Črt├®ntekre ├║jra feleleven├Łtem a t├®m├Īt. A korm├Īnyzat elhat├Īrozta, hogy nem enged├®lyezi tov├Ībb a nyugd├Łjas kor├║ (62 ├®v, illetve 2010-t┼æl 65 ├®v) k├Čzalkalmazottak sz├Īm├Īra a kett┼æs juttat├Īst (fizet├®s melletti nyugd├Łj), teh├Īt aki bet├Člti a nyugd├Łjkorhat├Īrt, annak jogviszonya automatikusan megsz┼▒nik, k├Čsz├Čnj├╝k sz├®pen az elv├®gzett munk├Īt. Ez volt a kezdeti alapkoncepci├│, itt egyel┼ære m├®g nem ├®rintem az eg├®szs├®g├╝gyet.
A k├Čzalkalmazotti st├Ītusz meg├Łt├®l├®se ├®s - ha lehet ├Łgy mondani - "fejl┼æd├®se" a rendszerv├Īlt├Īs ut├Īni ├®vek sor├Īn meglehet┼æsen ├®rdekesen alakult. Ahogy kialakult itthon is a klasszikus piac, piaci verseny, annak minden el┼æny├®vel ├®s h├Ītr├Īny├Īval, ├║gy idomult hozz├Ī a munkaer┼æpiac is, a (nem k├Čzalkalmazotti) fizet├®sek a piaci verseny szab├Īlyai szerint egyre magasabb szintet ├®rtek el, az ├®letsz├Łnvonal ├®s a fogyaszt├Īs sz├®p lassan emelkedni kezdett. Az ├Īllami szf├®r├Īban azonban nem t├Črt├®nt jelent┼æs v├Īltoz├Īs. Nem volt tapasztalhat├│ elk├®peszt┼æ er┼æfesz├Łt├®s, hogy a szektor kereseteit a nyugati b├®rsz├Łnvonalhoz, b├®rsz├Łnvonal ir├Īny├Ība emelj├®k. Az ├Īllami ├®s a versenyszf├®ra k├Čz├Čtti ar├Īnytalans├Īgot valahogy teh├Īt oldani kell. A k├Čzalkalmazotti st├Ītuszt ├Łgy egy├®b, nem felt├®tlen anyagi el┼æny├Čkkel kell(ett), hogy vonz├│v├Ī tegye a mindenkori korm├Īny; rugalmasabb szabads├Īgol├Īsok, rugalmasabb (r├Čvidebb?) munkaid┼æ, egy├®b nem anyagi jelleg┼▒ juttat├Īsok. Anyagiakban pedig a v├®gkiel├®g├Łt├®s ├®s a nyugd├Łjak melletti k├®nyelmes munkalehet┼æs├®g. ├Źgy tudta az ├Īllam megbecs├╝lni, "kompenz├Īlni" a k├Čzalkalmazottakat. Az ut├│bbi ├®vekben azonban a k├Čzalkalmazottak bizony kezdt├®k elvesz├Łteni ezeket az el┼æny├Čket. Eml├®kezz├╝nk csak a korm├Īnyzat pr├│b├Īlkoz├Īsaira a v├®gkiel├®g├Łt├®sek (visszamen┼æleges!) megad├│ztat├Īs├Īr├│l, melynek ├Īldozat├Īul eshetett volna sz├Īmos k├Čzalkalmazott, hisz a javaslatban a "j├│ erk├Člcsbe ├╝tk├Čz┼æ" kifizet├®sekr┼æl volt sz├│ (alapvet┼æen term├®szetesen jogos volt a felvet├®s az adott, konkr├®t, BKV-val kapcsolatos szitu├Īci├│ban). De ki hat├Īrozza meg, hogy egy ├®vtizedek ├│ta tan├Łt├│, vagy a miniszt├®riumban dolgoz├│ k├Čzalkalmazottnak mennyi az, amennyi nem ├╝tk├Čzik a j├│ erk├Člcsbe? Egy├Īltal├Īn milyen jogi kateg├│ria a j├│ erk├Člcs?
Most pedig a munka melletti nyugd├Łj lehet┼æs├®g├®t is elvett├®k, persze csak a k├Čzalkalmazottakt├│l. Vagy lemaradtam a k├Čzalkalmazottak ├Īltal├Īnos b├®rrendez├®s├®r┼æl, felz├Īrk├│ztat├Īs├Īr├│l a versenyszf├®r├Īhoz viszony├Łtva, vagy nagy a baj. Lehet, ├®s kell is(!) arr├│l vitatkozni, hogy egy j├│l├®ti ├Īllamban, ahol a t├Īrsadalom fokozatosan ├Čregszik, meddig b├Łrja a feloszt├│-kirov├│ rendszer a (nyugd├Łj)terheket, milyen int├®zked├®sekkel lehet enyh├Łteni ezt a fesz├╝lts├®get (nyugd├Łjkorhat├Īr emel├®s├®vel, sz├╝let├®sek sz├Īm├Īnak n├Čvel├®se r├®v├®n egy eg├®szs├®gesebb korfa kialakul├Īs├Īra val├│ t├Črekv├®ssel, vagy p├®ld├Īul a nemr├®g megsz├╝ntetett p├®nzt├Īri elemek be├®p├Łt├®s├®vel!), azonban jelen t├Črv├®nyek szerint a nyugd├Łj, megfelel┼æ szolg├Īlati id┼æ letelte ut├Īn t├Črv├®nyi alapon j├Īr. Ez lehet, hogy j├│, lehet, hogy rossz, lehet, hogy a munka mellett nyugd├Łjat is felvenni luxus, ├Īt lehet ├®s el┼æbb-ut├│bb ├Īt is kell gondolni az eg├®sz nyugd├Łjrendszert, de jelenleg j├Īr. Egy meglehet┼æsen koncepci├│tlan, megint rosszul kommunik├Īlt rendelettel, megint csak a k├Čzalkalmazottakt├│l (!) elvenni, m├®ghozz├Ī igen sokat elvenni finoman fogalmazva legal├Ībbis nem ├║riemberhez m├®lt├│. Olyan ├Čszt├Čnz┼æi rendszert kell kialak├Łtani - mind munk├Īltat├│i, mind a munkav├Īllal├│i oldalon -, hogy a ledolgozott ├®vtizedek ut├Īn csak annak ├Īlljon ├®rdek├®ben ├®s sz├Īnd├®k├Īban tov├Ībb dolgozni, akinek munk├Īja val├│ban ├®rt├®kes ├®s nehezen p├│tolhat├│. Ennek k├Čvetkezetes tilt├Īsa azonban kiss├® merev gondolkod├Īsra vall.
Az eg├®szs├®g├╝gyben pedig m├®g ├Čsszetettebb a helyzet. A jelen ├Īll├Īs szerint a munkaviszony (k├Čzalkalmazotti st├Ītuszn├Īl) a nyugd├Łjkorhat├Īr el├®r├®s├®vel automatikusan megsz┼▒nik, egy├®ni elb├Łr├Īl├Īs alapj├Īn enged├®lyezhetik a nyugd├Łjas kor├║ dolgoz├│k tov├Ībbi jogviszony├Īt, a kett┼æs juttat├Īs azonban az eg├®szs├®g├╝gyben is tiltott. A nyugd├Łjkies├®st mintegy kompenz├Īlva azonban egyfajta ├Čszt├Čnd├Łjat kapn├Īnak az id┼æsebb gy├│gy├Łt├│k (?). Sz├Īmos probl├®ma van ezzel az eg├®szs├®g├╝gyben.
Amennyiben val├│ban munkaer┼æhi├Īny van jelenleg is, akkor nem vesz├Łthet├╝nk el egy dolgoz├│t sem. Mi├®rt lesz olcs├│bb az ├Īllamnak ugyanakkora nett├│ keresetet biztos├Łtani a k├Čr├╝lbel├╝l 6000-7000 ├®rintettnek (ebben nincsenek benne a szakdolgoz├│k!) ily m├│don, mintha azt nyugd├Łjb├│l, nyugd├Łjalapb├│l oldan├Īk meg? F├®lek az├®rt, mert a nyugd├Łjalapban ez az ├Čsszeg bennmarad, legyen mib┼æl finansz├Łrozni az ├║jra felmer├╝lt 13. havi juttat├Īst (k├Čzel a v├Īlaszt├Īs), az eg├®szs├®g├╝gyi dolgoz├│k kiesett kereset├®t pedig sz├®p csendben megoldj├Īk az eg├®szs├®g├╝gyi kassz├Īb├│l. Ha megkapj├Īk egy├Īltal├Īn. Újabb b├║jtatott forr├Īskivon├Īs az eg├®szs├®g├╝gyb┼æl. Ha pedig nincs sz├╝ks├®g minden alkalmazottra, ├®s az egy├®ni elb├Łr├Īl├Īs nem csak sz├Łnj├Īt├®kot, de val├│di elb├Łr├Īl├Īst jelent, akkor pedig kin├®l lesz a d├Čnt├®s joga? Term├®szetesen valahol a miniszt├®riumban, azonban nyilv├Īn nem tudhatj├Īk, hogy az adott doktor milyen val├│s munk├Īt v├®gez, ├Łgy int├®zeti javaslattal ker├╝lnek majd be a nevek, ├Łgy azonban nyilv├Īnval├│, hogy az fog tov├Ībb dolgozni, akinek megfelel┼æ kapcsolatai vannak, nem pedig az (vagy nem csak az), akire val├│ban sz├╝ks├®g van. Az ├®rdekek pedig az egyes szakm├Īk k├Čz├Čtt is nagyon k├╝l├Čnb├Čz┼æ forr├Īsokb├│l fakadnak. A helyzet abszurdit├Īs├Īt mutatja, hogy vannak olyan ter├╝letek (jellemz┼æen p├®ld├Īul a n┼ægy├│gy├Īszat), ahol egyes orvosok ├║n. ├Čnk├®ntes seg├Łt┼æk├®nt dolgoznak, teh├Īt eleve fizet├®s n├®lk├╝l v├®gzik a munk├Ījukat, mik├Čzben inform├Īlis juttat├Īsok (azaz h├Īlap├®nz) form├Īj├Īban jelent┼æs bev├®telre tesznek szert. Nagyon sok helyen teh├Īt nem azon m├║lik a kereseti sz├Łnvonal "szinten tart├Īsa", hogy az illet┼æ kaphatja -e a nyugd├Łjat vagy sem, apr├│p├®nz ez annak a 10-15%-nak, akik a h├Īlap├®nz nagyon jelent┼æs r├®sz├®t megkeresik ├®s term├®szetesen a legtapasztaltabb, legr├®gebben dolgoz├│ orvosi k├Črb┼æl ker├╝l ki ennek oroszl├Īnr├®sze. Megal├Īz├│ azonban az id┼æs orvosi karra n├®zve, hogy 30-40 ├®v gy├│gy├Łt├Īs ut├Īn ilyen form├Īban v├Īljanak meg t┼æle, vagy kegyeskedjenek megengedni azt, hogy tov├Ībb gy├│gy├Łtson, valamilyen fajta "majd megoldjuk egy kis ├Čszt├Čnd├Łjjal, majd lesz valahogy, m├®g nem tudjuk hogy" m├│don, mik├Čzben minden sarkon azt halljuk, hogy lassan val├│ban nem lesz, aki ell├Īssa a betegeket...
Es├®lyegyenl┼æs├®g az eg├®szs├®g├╝gyben - megval├│s├Łthatatlan c├®l?
qaly | 2013-01-10 17:40:50
 "Nincs val├│s├Īgos es├®lyegyenl┼æs├®g" - olvashatjuk Szab├│ M├Īt├® ombudsman v├®lem├®ny├®t a magyar h├Łrlap cikk├®ben. Ez term├®szetesen egy nagyon hangzatos, sokatmond├│ kifejez├®s ├®s mindannyian ├®rezz├╝k a saj├Īt, vagy hozz├Ītartoz├│nk b┼ær├®n, hogy mennyire igaz a kijelent├®s. De mit is jelent ez a kiss├® megfoghatatlan kifejez├®s? Milyen lenne az "igazi" es├®lyegyenl┼æs├®g?
"Nincs val├│s├Īgos es├®lyegyenl┼æs├®g" - olvashatjuk Szab├│ M├Īt├® ombudsman v├®lem├®ny├®t a magyar h├Łrlap cikk├®ben. Ez term├®szetesen egy nagyon hangzatos, sokatmond├│ kifejez├®s ├®s mindannyian ├®rezz├╝k a saj├Īt, vagy hozz├Ītartoz├│nk b┼ær├®n, hogy mennyire igaz a kijelent├®s. De mit is jelent ez a kiss├® megfoghatatlan kifejez├®s? Milyen lenne az "igazi" es├®lyegyenl┼æs├®g?
Az es├®lyegyenl┼æs├®gnek, m├®lt├Īnyoss├Īgnak sz├Īmos megk├Čzel├Łt├®se l├®tezik, a hazai defin├Łci├│ szerint p├®ld├Īul messze nincs es├®lyegyenl┼æs├®g az amerikai eg├®szs├®g├╝gyben, ottani defin├Łci├│ szerint pedig nagyon is az van, jobban is mint itthon! Minden csak att├│l f├╝gg, mire vagyunk "berendezkedve", mit vesz├╝nk az es├®lyegyenl┼æs├®g alapj├Īul.
A liberalizmuson alapul├│ es├®lyegyenl┼æs├®g eset├®n csak a r├Īszorultaknak kell a minim├Īlisan sz├╝ks├®ges ell├Īt├Īst biztos├Łtani; teh├Īt az ├Īllamnak csak ott szabad beavatkozni, ahol az ├Īllam ├Īltali ├║jraeloszt├Īs hat├®konyabb lehet, mint a szabad piac.
A libertarianizmus alapja, hogy az eg├®szs├®g├╝gyet m├Īs gazdas├Īgi szektorokhoz hasonl├Łtja, legfontosabb ├®rt├®ke az egy├®ni szabads├Īg, s a szolg├Īltat├Īsok csak az arra jogosultak sz├Īm├Īra el├®rhet┼æ.
A szocialista felfog├Īs alapja term├®szetesen a teljes ├Īllami szerepv├Īllal├Īs.
Az egalitarianizmuson alapul├│ es├®lyegyenl┼æs├®g azt jelenti, hogy j├Čvedelemt┼æl ├®s t├Īrsadalmi st├Ītuszt├│l f├╝ggetlen├╝l, a sz├╝ks├®gletek alapj├Īn kell az eg├®szs├®g├╝gyi ell├Īt├Īst ny├║jtani, a finansz├Łroz├Īsban pedig mindenki fizet├®si k├®pess├®g├®nek f├╝ggv├®ny├®ben vesz r├®szt.
A hazai eg├®szs├®g├╝gyi ell├Īt├Īs az egalitarianizmuson alapszik, teh├Īt mindenki a k├®pess├®geinek megfelel┼æen fizet be egy k├Čz├Čs kock├Īzatk├Čz├Čss├®gbe, s sz├╝ks├®gletei szerint r├®szes├╝l az ell├Īt├Īsb├│l a befizetett ├Čsszegt┼æl ├®s t├Īrsadalmi helyzet├®t┼æl f├╝ggetlen├╝l. A szolg├Īltat├Īsi csomag pedig gyakorlatilag korl├Ītlan hozz├Īf├®r├®st biztos├Łt az ell├Īt├Īsok sz├®les k├Čr├®hez. A finansz├Łroz├Īsban az ├║gynevezett vertik├Īlis es├®lyegyenl┼æs├®g ├®rv├®nyes├╝l, teh├Īt a nagyobb j├Čvedelemmel rendelkez┼æk nagyobb r├®sz├®t v├Īllalj├Īk a befizet├®seknek, b├Īr az "ad├│z├Īs" nem progressz├Łv, csup├Īn ar├Īnyos, teh├Īt mindenki a j├Čvedelm├®nek adott h├Īnyad├Īt fizeti. Az ell├Īt├Īsban pedig horizont├Īlis m├®lt├Īnyoss├Īg ├®rv├®nyes├╝l; az azonos sz├╝ks├®gletekkel rendelkez┼æk azonos ar├Īnyban r├®szes├╝lnek a szolg├Īltat├Īsokb├│l.
Ez teh├Īt az elm├®let. Ezek alapj├Īn azt hiszem hosszasabb elm├®lked├®s n├®lk├╝l kijelenthetj├╝k, hogy t├®nyleg nincs val├│s es├®lyegyenl┼æs├®g sem az ell├Īt├Īsban, sem a befizet├®sekben(b├Īr ez ink├Ībb a rossz ad├│z├Īsi hajland├│s├Īggal f├╝gg ├Čssze). Az 1970-es ├®vekt┼æl kezdve k├®nyszer├╝l arra az eg├®szs├®gpolitika szerte a vil├Īgban, hogy k├Čzgazdas├Īgtani m├│dszerek seg├Łts├®g├®vel pr├│b├Īlja finansz├Łrozhat├│v├Ī tenni a szolg├Īltat├Īsokat ├®s az ell├Īt├│rendszert, t├Čbb-kevesebb sikerrel. Az├│ta ugyanis egyre ├®lesebben v├Īlik el - sz├Īmos okn├Īl fogva - az eg├®szs├®g├╝gyi kiad├Īsok n├Čveked├®s├®nek dinamik├Īja a nemzetgazdas├Īgi potenci├Īl n├Čveked├®s├®t┼æl. V├®lem├®nyem szerint ekkor sz┼▒nt meg a re├Īlis lehet┼æs├®g arra, hogy val├│s, klasszikus ├®rtelemben vett es├®lyegyenl┼æs├®g lehessen b├Īrmely eg├®szs├®g├╝gyi rendszerben. ├ērtem ezalatt azt az es├®lyegyenl┼æs├®get, amelyet a k├Čznyelvben emleget├╝nk, teh├Īt mindenki befizet egy ├Čsszeget, amelynek befizet├®s├®re a val├│s j├Čvedelme alapj├Īn(!) k├Čtelezett, majd mindig, minden ├Īllampolg├Īr, szoci├Īlis st├Ītusz├Īt├│l f├╝ggetlen├╝l megkapja a sz├╝ks├®gletei szerinti ell├Īt├Īst. Az igen gazdag orsz├Īgok (j├│ p├®lda a skandin├Īv orsz├Īgok eg├®szs├®g├╝gye) m├®g most is viszonylag j├│l tudj├Īk tartani ezt az elvet, de term├®szetesen ott sem t├Čk├®letes a rendszer ├®s hatalmas ├Īldozatok ├Īr├Īn tarthat├│ csak fenn. Az Egyes├╝lt ├üllamok a libertarianizmus ├║tj├Īt v├Īlasztotta, amely alapj├Īn az es├®lyegyenl┼æs├®g val├│ban megval├│sul a tengerent├║lon, ├Īm mindenki csak akkor jogosult ell├Īt├Īsra, ha befizette a borsos ├Īr├║ mag├Īnbiztos├Łt├Īst. Mindezek k├Čvetkezm├®nyek├®nt az eg├®szs├®g├╝gyi kiad├Īsok GDP viszony├Łtott ar├Īnya az USA-ban lassan el├®ri a 20 sz├Īzal├®kot (a legmagasabb a vil├Īgon), eg├®szs├®g├╝gyi mutat├│ik pedig k├Čzel sem korrel├Īlnak ezzel. S┼æt! A tengerent├║lon megt├Črt├®nt az, ami sz├Īmomra az ut├│bbi id┼æk egyik legmegd├Čbbent┼æbb eg├®szs├®g├╝gyi vonatkoz├Īs├║ h├Łre volt: az USA-ban a legalacsonyabb k├®pzetts├®g┼▒ ├®s szociokult├║r├Īlis helyzetben ├®l┼æ r├®teg sz├╝let├®skor v├Īrhat├│ ├®lettartama a kor├Ībbi ├®vekhez k├®pest cs├Čkkent! A mi defin├Łci├│nk szerint teh├Īt az Egyes├╝lt ├üllamokban t├Īvolr├│l sem val├│sul meg az es├®lyegyenl┼æs├®g elve, azonban saj├Īt meghirdetett ├®rt├®krendj├╝ket, a libertarianizmust jobban alkalmazz├Īk mint mi a magunk├®t.
Az itthoni viszonyok k├Čz├Čtt az es├®lyegyenl┼æs├®g hi├Īny├Īnak h├Ītter├®ben nem csak az eg├®szs├®g├╝gyi ├Īgazat hib├Īi ├Īllnak, a nagy m├®rt├®kben elt├®r┼æ szoci├Īlis-t├Īrsadalmi ├®s gazdas├Īgi helyzet, az elt├®r┼æ f├Čldrajzi helyzet, csal├Īdi ├Īllapot, ├®letkor, s┼æt a nem is befoly├Īsolja az ell├Īt├Īsok hozz├Īf├®rhet┼æs├®g├®t. Az eg├®szs├®g├╝gyi rendszer "saj├Īt" hib├Īi pedig leggyakrabban a sz┼▒k├Čs forr├Īsokb├│l ad├│dnak; ez alak├Łtotta ki az ├║jabban gyakorlatilag legaliz├Īlt h├Īlap├®nz rendszer├®t, a torz finansz├Łroz├Īsi rendszert (mely m├Īra od├Īig fajult, hogy egyes esetekben a finansz├Łroz├Īsi sz├╝ks├®gletek hat├Īrozz├Īk meg a ter├Īpi├Īt, nem pedig a beteg biol├│giai sz├╝ks├®gletei), a kapacit├Īsok sz┼▒k├Čss├®g├®t ├®s a hum├Īner┼æforr├Īs-hi├Īnyt.
A rohamosan n├Čvekv┼æ forr├Īsig├®ny ├®s az ehhez k├®pest ar├Īnytalanul kicsi gazdas├Īgi teljes├Łt┼æ-k├®pess├®g egyens├║lyba hoz├Īsa egy nagyon hossz├║ t├Īvon kezelend┼æ feladat. Azonban itthon az igazi baj a probl├®m├Īk "eltagad├Īsa", neg├Īl├Īsa, a hallgat├Īs, amely a rendszert (szem├®lyes ├®rdekek ok├Īn) tov├Ībb t├Īmogatja ├®s v├Īltozatlanul fenntartja. A lehet┼æs├®g meg nem ad├Īsa arra, hogy aki teheti, az igenis fizethessen be a hatalmas deficittel m┼▒k├Čd┼æ ├Īllami rendszerbe, igenis haszn├Īljuk ki a szabad kapacit├Īsokat ├®s n├®zz├╝k meg, hogy hol folyik val├│ban pazarl├│ gazd├Īlkod├Īs (vagy ink├Ībb hol nem). A lehet┼æs├®g meg nem ad├Īsa arra, hogy aki megteheti igenis fizethessen kieg├®sz├Łt┼æ biztos├Łt├Īst ├®s juthasson extra szolg├Īltat├Īsokhoz egy j├│l fel├®p├Łtett ├®s szigor├║an ellen┼ærz├Čtt mag├Īnbiztos├Łt├│i rendszerben, ├Łgy tehermentes├Łtve (a tov├Ībbra is k├Čtelez┼æen fizetend┼æ!) TB-kassz├Īt. Ja, mert ez nem lenne ├Čsszeegyeztethet┼æ az es├®lyegyenl┼æs├®g elv├®vel? Helyette ink├Ībb elveszi a lehet┼æs├®get m├Īst├│l az eleve sz┼▒k├Čs kapacit├Īsokkal m┼▒k├Čd┼æ ├Īllami rendszerben. Mert el fogja. A rendszer nem att├│l lesz m├®lt├Īnyos, ha senkinek nem engedj├╝k, hogy saj├Īt forr├Īsaib├│l t├Čbbet vagy m├Īsk├®pp fogyasszon, ha ezt nem m├Īs terh├®re teszi! Az es├®lyegyenl┼æs├®g lehet┼æs├®g├®t mi magunk vessz├╝k el azzal, hogy ├®vtizedek ├│ta hitegetj├╝k magunkat az egalitarianizmus elv├®nek fenntarthat├│s├Īg├Īr├│l val├│s szerkezeti ├Ītalakul├Īsok ├®s jelent┼æs forr├Īsb┼æv├Łt├®s n├®lk├╝l, mik├Čzben az elm├║lt 20-30 ├®v alatt ugyanolyan piaci viszonyok mellett voltunk-vagyunk k├®nytelenek fenntartani a saj├Īt eg├®szs├®g├╝gyi rendszer├╝nket, mint b├Īrki m├Īs a vil├Īgon. Csak m├Īsok, ellent├®tben vel├╝nk, legal├Ībb ┼æszint├®n bevallj├Īk a v├Īltoz├Īs sz├╝ks├®gess├®g├®t, pr├│b├Īlkoznak ├®s keresik a megold├Īst...
Teljes├Łtm├®nyvolumen korl├Īt, v├Īr├│list├Īk - ├║ton a kik├®nyszer├Łtett mag├Īnbiztos├Łt├│i piac fel├®?
qaly | 2013-01-08 21:01:10
 A mai napon jelent meg egy ├Łr├Īs a medicalonline.hu port├Īlon, miszerint egy ├║jabb rendelet alapj├Īn az eg├®szs├®gbiztos├Łt├Īsi p├®nzt├Īr megszigor├Łtja a volumenkorl├Īt 100 sz├Īzal├®ka ut├Īni teljes├Łt├®sek kifizet├®s├®t. Mi volt az eddigi gyakorlat ├®s mit jelent mindez?
A mai napon jelent meg egy ├Łr├Īs a medicalonline.hu port├Īlon, miszerint egy ├║jabb rendelet alapj├Īn az eg├®szs├®gbiztos├Łt├Īsi p├®nzt├Īr megszigor├Łtja a volumenkorl├Īt 100 sz├Īzal├®ka ut├Īni teljes├Łt├®sek kifizet├®s├®t. Mi volt az eddigi gyakorlat ├®s mit jelent mindez?
Az eg├®szs├®g├╝gyi szolg├Īltat├│k, k├│rh├Īzak, rendel┼æint├®zetek a fenntart├Īshoz sz├╝ks├®ges finansz├Łroz├Īst t├Čbb forr├Īsb├│l kapj├Īk. Ennek legnagyobb r├®sze a OEP-t┼æl kapott t├®teles finansz├Łroz├Īs, kisebb r├®sze pedig az ├®pp aktu├Īlis fenntart├│ ├Īltali befizet├®sek (├Čnkorm├Īnyzat, korm├Īnyzat). Ebb┼æl a bev├®telb┼æl kell az int├®zeteknek kifizetni a szakmai eszk├Čz├Čkt┼æl ├®s felszerel├®st┼æl kezdve a b├®reken, gy├│gyszeren kereszt├╝l a k├Čz├╝zemi sz├Īml├Īkig mindent. Hozz├Īteszem van olyan int├®zet, ahol ezeknek a bev├®teleknek t├Čbb, mint 90 sz├Īzal├®ka b├®rk├Člts├®gre megy el! A j├Īr├│- ├®s fekv┼æbeteg szakell├Īt├Īs finansz├Łroz├Īs├Īra (az OEP r├®sz├®r┼æl) ├║n. teljes├Łtm├®ny-alap├║ finansz├Łroz├Īsi rendszert alak├Łtottak ki, melynek l├®nyege - ahogy neve is mutatja - hogy az ell├Īt├Īs finansz├Łroz├Īsa a biztos├Łt├│ r├®sz├®r┼æl a szolg├Īltat├│ fel├® a lejelentett teljes├Łtm├®ny ut├Īn ├®s alapj├Īn t├Črt├®nik. Persze az egyes beavatkoz├Īsok ut├Īn finansz├Łrozott ├Čsszeg sok esetben m├®g mag├Īt az anyagk├Člts├®get sem fedezi... Ezek ut├Īn el├®g hamar f├®ny der├╝lt arra, hogy - l├®v├®n a szolg├Īltat├│ legnagyobb bev├®teli forr├Īsa a teljes├Łtm├®nyfinansz├Łroz├Īs - a k├│rh├Īzak a min├®l t├Čbb ell├Īt├Īs, teh├Īt a lehet┼æ legnagyobb "output" el┼æ├Īll├Łt├Īs├Īban lettek ├®rdekeltek. Hiszen a legnagyobb k├Člts├®g, a szem├®lyi jelleg┼▒ kiad├Īsok, illetve a k├Čz├╝zemi k├Člts├®gek havi szinten egy├®bk├®nt is v├Īltozatlanok, a n├Čvekv┼æ teljes├Łtm├®ny mellett emelked┼æ m┼▒k├Čd├®si k├Člts├®gek pedig ar├Īnyaikban elmaradnak az el┼æz┼æekt┼æl, r├Īad├Īsul a besz├Īll├Łt├│i hitelekkel nagyobb is a lehet┼æs├®g a kifizet├®sekkel val├│ k├®sedelemre. A nagyobb bev├®tel rem├®ny├®ben teh├Īt maximaliz├Īlt├Īk a teljes├Łtm├®nyt ├®s a kapacit├Īsok kihaszn├Īlts├Īg├Īt. Ez term├®szetesen r├Čvid t├Īvon is a k├Člts├®gek gyors emelked├®s├®hez vezetett, a lejelentett teljes├Łtm├®nyek kontrollja pedig igen neh├®zkes volt, megold├Īsk├®nt teh├Īt a korm├Īnyzat k├®nytelen volt meghat├Īrozni egy korl├Ītot (teljes├Łtm├®nyvolumen korl├Īt-TVK) ; eddig ├®s nem tov├Ībb, az egyes eg├®szs├®g├╝gyi int├®zm├®nyek ennyit ├®s ennyit teljes├Łthetnek (ez az int├®zked├®s r├Čgt├Čn kiv├Īl├│ t├Īptalajk├®nt szolg├Īlt k├╝l├Čnf├®le lobbitev├®kenys├®gre az int├®zetek r├®sz├®r┼æl). Az eddigi rendszerben az akt├Łv fekv┼æbeteg int├®zm├®nyekben a meghat├Īrozott TVK plafon (100%) feletti 10 sz├Īzal├®kot m├®g finansz├Łrozta az OEP, igaz, ekkor m├Īr csup├Īn az alapfinansz├Łroz├Īs 30 sz├Īzal├®k├Īt fizett├®k ki.
Kialakult teh├Īt Magyarorsz├Īgon egy olyan teljes├Łtm├®ny-alap├║ finansz├Łroz├Īs, amely v├®lem├®nyem szerint f├╝ggetlen a teljes├Łtm├®nyt┼æl, a val├│s kereslett┼æl ├®s a kapacit├Īsokt├│l is, r├Īad├Īsul mindezt siker├╝lt egy olyan torz ├Čszt├Čnz┼æi rendszerbe ├╝ltetni, hogy az szolg├Īltat├│k egyetlen ├®rdeke a min├®l magasabb progresszivit├Īsi szinten t├Črt├®n┼æ, azaz min├®l dr├Īg├Ībb ell├Īt├Īs. Mi├®rt ├Īll├Łtom mindezt?
-
F├╝ggetlen a teljes├Łtm├®nyt┼æl, mert gyakorlatilag minden k├│rh├Īz minden oszt├Īlya t├║lteljes├Łt, nem ritka a korl├Īt 100 sz├Īzal├®kos t├║ll├®p├®se sem, hisz a korl├Īt - k├Čsz├Čnhet┼æen az egyre sz┼▒k├Čsebb er┼æforr├Īsoknak - igen alacsony, ugyanakkor sz├Īmos olyan eset van, amikor a beteg ell├Īt├Īsa nem TVK k├®rd├®se, nem sz├Īm├Łt, hogy hogy ├Īll "az oszt├Īly kerete" . Ezek az ell├Īt├Īsok nem ker├╝lnek kifizet├®sre semmilyen forr├Īsb├│l! A finansz├Łroz├Īs teh├Īt egy bizonyos (el├®g alacsony) szintig k├Čveti a teljes├Łtm├®nyt, majd t├Čred├®k├®t ├®s v├®g├╝l semmit nem fedez.
-
F├╝ggetlen a kereslett┼æl, hisz legt├Čbb esetben hossz├║ v├Īr├│list├Īk ut├Īn juthatunk csak hozz├Ī (sokszor k├®s┼æn) a megfelel┼æ diagnosztik├Īhoz vagy ter├Īpi├Īhoz. F┼▒ny├Łr├│ elv szerint korl├Ītozz├Īk teh├Īt a hozz├Īf├®rhet┼æs├®get.
-
Ezzel ├Čsszef├╝gg├®sben f├╝ggetlen a kapacit├Īsokt├│l is, hisz a kihaszn├Īlts├Īg van, ahol 100 sz├Īzal├®kos, de sok helyen maradnak kihaszn├Īlatlan kapacit├Īsok, ├®ppen a fenntart├│i forr├Īsok sz┼▒k├Čss├®ge, teh├Īt az alacsony TVK ok├Īn. Kihaszn├Īlatlan kapacit├Īsok eset├®n teh├Īt ├®pp├║gy kialakulhat a hossz├║ v├Īr├│lista, mint ahogy kialakulhat el├®gs├®ges forr├Īs melletti sz┼▒k├Čs kapacit├Īs eset├®n is.
-
Minden szerepl┼ænek, az alapell├Īt├│ h├Īziorvost├│l a szakrendel┼æn kereszt├╝l a fekv┼æbeteg-ell├Īt├Īst v├®gz┼æ int├®zetekig a beteg mind magasabb szintre "nyom├Īsa" az ├®rdeke a fenti t├®nyez┼æk miatt; az eleve deficitet gerjeszt┼æ finansz├Łroz├Īsnak k├Čsz├Čnhet┼æen eg├®sz egyszer┼▒en nem ├®ri meg ell├Ītni a beteget, ha az ell├Īt├Īs m├Īr egy kicsit is t├Čbb er┼æforr├Īst is ig├®nyelne. A magasabb szint┼▒ ell├Īt├Īs pedig feleslegesen magas k├Člts├®get jelent, nem is besz├®lve a beteg ├Īltal indokolatlanul ig├®nybe vett k├│rh├Īzi ├Īgyr├│l, t├Īpp├®nzr┼æl, sokszor hosszabb gy├│gyul├Īsr├│l ├®s ez├Īltal hosszabb munkaid┼æ-kies├®sekr┼æl.
A rendeletben foglalt v├Īltoz├Īs pedig igen egyszer┼▒. 2013 janu├Īrj├Īt├│l az akt├Łv fekv┼æbeteg-ell├Īt├Īsban 110% helyett csak 104 sz├Īzal├®kig finansz├Łroz az OEP ├®s a t├║lteljes├Łtett 4 sz├Īzal├®kot is csup├Īn az alapd├Łj 25 sz├Īzal├®k├Īban finansz├Łrozza az eddigi 30% helyett. A j├Īr├│beteg ell├Īt├Īsban a maximum a TVK 108%-a lett, a 8 sz├Īzal├®kos t├║ll├®p├®st pedig 20%-ban finansz├Łrozza az eg├®szs├®gp├®nzt├Īr (kor├Ībban 110%-ig 30%-ot, majd 120%-ig 20%-ot fizettek ki).
K├Čvetkezm├®nyk├®nt v├®lem├®nyem szerint egyr├®szr┼æl m├®g hosszabb v├Īr├│list├Īk, rosszabb k├│rh├Īzi k├Čr├╝lm├®nyek ├®s m├®g nagyobb betegel├®gedetlens├®g v├Īrhat├│. M├Īsr├®szr┼æl a cs├Čkkentett finansz├Łroz├Īs r├®v├®n a besz├Īll├Łt├│i hitel├Īllom├Īny elker├╝lhetetlen n├Čveked├®se tov├Ībb fokozhatja mind a besz├Īll├Łt├│i ├Īrak n├Čveked├®s├®t (ne legy├╝nk na├Łvak, a besz├Īll├Łt├│k a kiesett bev├®teleik, vagy az esetlegesen felvett saj├Īt hiteleik kamatait is k├®nytelenek az ├Īrba ├®p├Łteni), mind pedig a s├║lyos tartoz├Īsok k├Čz├Čtt minduntalan kialakul├│ korrupci├│ m├®rt├®k├®t. Mindezt n├®h├Īny milli├Īrd forint megsp├│rol├Īsa ├®rdek├®ben.
Mindezek ut├Īn tov├Ībb fog n┼æni ugyanakkor az ig├®ny (vagy nevezz├╝k k├®nyszer├Łtett keresletnek?) a mag├Īnszolg├Īltat├Īsok ├®s a mag├Īnbiztos├Łt├Īsok ir├Īnt, amelyeket egy├®bk├®nt ├®ppen 2013 janu├Īr 01-t┼æl biztos├Łthat a munk├Īltat├│ ad├│mentes juttat├Īs form├Īj├Īban. ├ültal├Īban nagyon t├Īvol ├Īll t┼ælem mindenf├®le h├Ītt├®ralkuk v├Łzion├Īl├Īsa ├®s ├Čsszeesk├╝v├®s-elm├®letek gy├Īrt├Īsa, de a jelen helyzet engem is egyre ink├Ībb errefel├® sodor... Hisz ├Łgy egyre t├Čbb ember fogja feltenni mag├Īnak (r├®szben jogosan) a k├®rd├®st: minek is fizetem a t├Īrsadalombiztos├Łt├Īst? ├ēs mi├®rt is ne ig├®nyeljek mag├Īnbiztos├Łt├Īst?

"The future of healthcare in Europe" c├Łmmel k├®sz├Łtett tanulm├Īnyt a brit The Economist magazin, sz├Īmos eur├│pai eg├®szs├®g├╝gyi szakemberrel ├®s vezet┼ævel folytatott interj├║t k├Čvet┼æen. A tanulm├Īny szerint az eur├│pai eg├®szs├®g├╝gy j├Čv┼æj├®t alapvet┼æen a k├Čvetkez┼æ h├Īrom k├®rd├®sre adott v├Īlasz fogja k├Čz├®pt├Īvon (2030-ig) meghat├Īrozni:
├üllami vagy mag├Īn?
Tov├Ībbra is marad d├Čnt┼æen ├Īllami k├®zben az eg├®szs├®g├╝gyi ell├Īt├Īs finansz├Łroz├Īsa, fenntart├Īsa (n├®h├Īny, jelenleg is mag├Īnbiztos├Łt├│kra ├®p├╝l┼æ rendszer, mint p├®ld├Īul a holland, vagy a sv├Ījci kiv├®tel├®vel), vagy a n├Čvekv┼æ forr├Īsig├®ny ├®s kereslet eltolja a "mag├Īn" ir├Īny├Ība?
Nemzeti vagy ├Čssz-eur├│pai?
Tov├Ībbra is megmarad a szuver├®n, nemzeti eg├®szs├®g├╝gy, vagy egyre ink├Ībb ├Ītj├Īrhat├│ ├®s egym├Īshoz hasonl├│ rendszerek ├Čsszess├®g├®b┼æl kialakul egy ├Čssz-eur├│pai eg├®szs├®g├╝gy?
Proakt├Łv vagy reakt├Łv?
El┼æt├®rbe ker├╝l a primer prevenci├│, a megel┼æz├®s (megjegyzem tov├Ībb n├Čvelve ezzel az eg├®szs├®g├╝gyi kiad├Īsokat), vagy marad a jelenlegi s├║lya?
A fenti k├®rd├®sek k├Čr├╝l maradva h├®t lehets├®ges tendencia bontakozhat ki, v├®lem├®nyem szerint ezek keveredve szinte mind megjelennek ├®s egyre nagyobb jelent┼æs├®get kapnak majd.
- az eg├®szs├®g├╝gyi kiad├Īsok tov├Ībbra is, egyre fokoz├│d├│ dinamik├Īval n┼ænek, elrugaszkodva a gazdas├Īgi n├Čveked├®s ├╝tem├®t┼æl
- ennek k├Čvetkezt├®ben egyre s├╝rget┼æbb├® v├Īlik, ├®s elker├╝lhetetlen a szolg├Īltat├Īsi csomagok ├®s az indik├Īci├│s k├Čr├Čk szigor├║ racionaliz├Īci├│ja megfelel┼æ k├Člts├®ghat├®konys├Īgi vonalak ment├®n
- az alapell├Īt├Īs (h├Īziorvosi ell├Īt├Īs) kapu┼æri, "sz┼▒r┼æ" szerepe fel├®rt├®kel┼ædik, a k├Člts├®gek n├Čveked├®se folyt├Īn t├Črekedni kell a min├®l alacsonyabb progresszivit├Īsi szinten t├Črt├®n┼æ, kevesebb forr├Īst ig├®nyl┼æ ell├Īt├Īsra
- a primer prevenci├│ egyre fontosabb├Ī v├Īlik (megjegyzem ez csup├Īn igen r├Čvid t├Īvon jelent k├Člts├®gcs├Čkkent├®st, hossz├║ t├Īvon a v├Īrhat├│ ├®lettartam emel├®s├®vel az eg├®szs├®g├╝gyi kiad├Īsok n├Čveked├®s├®t jelenti, ugyanakkor k├Čzvetett gazdas├Īg├®l├®nk├Łt┼æ hat├Īsa r├®v├®n mindenk├®pp k├Člts├®ghat├®kony!)
- az eg├®szs├®g├╝gyi adatok ├Čsszegy┼▒jt├®se, megfelel┼æ ├®s transzparens interpret├Īl├Īsa elengedhetetlen, hogy a korm├Īnyzatok megtal├Īlj├Īk a megfelel┼æ befektet├®si strat├®gi├Īt az ├Īgazatban
- szeml├®letv├Īlt├Īs sz├╝ks├®geltetik a t├Īrsadalom (betegek) r├®sz├®r┼æl, az eg├®szs├®gtudatosabb ├®letm├│dra val├│ t├Črekv├®s alapvet┼æ c├®lk├®nt fogalmaz├│dik meg. /Az egy├®n ne csak az eg├®szs├®g├╝gyi szolg├Īltat├Īs, mint sz├Īrmaztatott kereslet (val├│s kereslet csak az eg├®szs├®g ir├Īnt van, nem a beavatkoz├Īs/ter├Īpia ir├Īnt) fogyaszt├│ja, de az eg├®szs├®g, mint term├®k el┼æ├Īll├Łt├│ja is legyen./
- ├║j szab├Īlyoz├Īs az eg├®szs├®g├╝gyi szakemberek szerep├®r┼æl ├®s feladatair├│l, valamint a kutat├Īsok mesters├®ges k├Člts├®gn├Čveked├®s├®nek megakad├Īlyoz├Īsa
V├®g├╝l pedig a fentiek alapj├Īn ├Čt f┼æ forgat├│k├Čnyv t├Īrul el├®nk.
- A technol├│giai fejl┼æd├®s dominanci├Īj├Īnak eredm├®nyek├®ppen a korai diagnosztika seg├Łts├®g├®vel (az eg├®szs├®gben elt├Člt├Čtt) v├Īrhat├│ ├®lettartam kitol├│dik, az akt├Łv kor meghosszabbodik, seg├Łtve ezzel a stabil konjunkt├║ra kialakul├Īs├Īt amely (r├®szben?) biztos├Łtja a n├Čvekv┼æ forr├Īsig├®nyt
- Eur├│pai Sz├Čvets├®gi Eg├®szs├®g├╝gyi Rendszer l├®trej├Čtte (kev├®sb├® tartom val├│sz├Łn┼▒nek)
- A hangs├║ly ├Īthelyez┼ædik a primer prevenci├│ra; megel┼æz├®s, eg├®szs├®ges ├®letm├│d.
- A korm├Īnyzati er┼æforr├Īsokat az egyenl┼ætlens├®gek kik├╝sz├Čb├Čl├®se ├®s a m├®lt├Īnyoss├Īg ir├Īny├Ība ford├Łtj├Īk
- "Laissez-faire" forgat├│k├Čnyv; a mag├Īnszektor veszi ├Īt t├║lnyom├│r├®szt a lakoss├Īg eg├®szs├®g├╝gyi ell├Īt├Īs├Īt, kiv├®ve a legszeg├®nyebbek, a r├Īszorul├│k eset├®ben
Legizgalmasabb tendenci├Īnak a mag├Īnszektor ├®s a mag├Īnbiztos├Łt├│k helyzet├®t l├Ītom, az ut├│bbi n├®h├Īny ├®vben Magyarorsz├Īgon 30 sz├Īzal├®k k├Čr├╝li szintet ├®rtek el a mag├Īnkiad├Īsok a teljes eg├®szs├®g├╝gyi kiad├Īsokat tekintve, m├Łg Nyugat-Eur├│p├Īban folyamatosan cs├Čkkent a szerepe. Itthon v├Īrhat├│an 2013-t├│l m├®g nagyobb piaca lehet a mag├Īnbiztos├Łt├│knak. A m├Īsik nyitott k├®rd├®s az ├Čreged┼æ t├Īrsadalmak probl├®m├Īj├Īnak megold├Īsa, az inakt├Łv id┼æsekre k├Člt├Čtt ├│ri├Īsi kiad├Īsok egyel┼ære megoldatlan probl├®m├Īt jelentenek a fejlett orsz├Īgoknak is. Ne felejts├╝k el, hogy egyes neves k├Čzgazd├Īszok szerint az eg├®szs├®gipar lesz a k├Čvetkez┼æ gazdas├Īgi fellend├╝l├®s motorja, teh├Īt mindenk├®pp ├®rdemes a jelenlegin├®l j├│val nagyobb figyelmet szentelni az ├Īgazatnak! A fent felsorolt 7 tendencia mindegyike nagyon fontos ├®s sz├Īmunkra is k├Čvetend┼æ lenne, ha fenntarthat├│ eg├®szs├®g├╝gyet szeretn├®nk magunk├®nak tudni.
Megk├®sett diagn├│zis, hossz├║ v├Īr├│list├Īk a k├®palkot├│ diagnosztik├Īban
qaly | 2013-01-04 18:17:13
Egyre t├Čbb bar├Ītom, ismer┼æs├Čm ker├╝l abba a helyzetbe, hogy egy-egy k├®palkot├│ vizsg├Īlatra (CT, MR, PET, s┼æt, ma m├Īr az ultrahang eset├®n is) csak hossz├║ h├│napok m├║lva kap id┼æpontot, aminek k├Čvetkezt├®ben - ha teheti - mag├Īnint├®zm├®nyt keres fel a vizsg├Īlat elv├®gz├®se c├®lj├Īb├│l. Teszi ezt ├║gy (ahogy kor├Ībbi posztomban is ├Łrtam), hogy k├Čzben term├®szetesen fizeti a k├Čtelez┼æ t├Īrsadalombiztos├Łt├Īst is. A probl├®m├Īnak ez az egyik, p├®nz├╝gyi aspektusa. Nagyobb aggodalomra ad okot az, hogy milyen m├®rt├®kben halad el┼ære azok betegs├®ge, akik k├®nytelenek kiv├Īrni a sorukat. Mind a j├│- mind term├®szetesen a rosszindulat├║ megbeteged├®sek eset├®n visszaford├Łthatatlan k├Īrokat okozhat t├Čbb h├│napnyi k├®sedelem, nem csak a beteg sz├Īm├Īra, de s├║lyos pluszk├Člts├®get okozva k├®s┼æbb az eg├®szs├®gkassz├Īnak is.
Az ok(ok). A v├Īr├│list├Īk kialakul├Īs├Īban alapvet┼æen n├®h├Īny egyszer┼▒ t├®nyez┼æ j├Ītszik szerepet, persze a k├®p mindig ├Īrnyaltabb, de maradjunk az egyszer┼▒ okokn├Īl. Legszerencs├®sebb helyzetben nem p├®nz├╝gyi okok miatt alakul ki v├Īr├│lista, csup├Īn a sz┼▒k├Čs kapacit├Īsok miatt "torl├│dnak fel" a betegek. Ez a helyzet beruh├Īz├Īsokkal, a kapacit├Īsok b┼æv├Łt├®s├®vel bizonyos id┼æ alatt megoldhat├│. Szerencs├®tlenebb helyzet a forr├Īshi├Īny, amely el┼æid├®zhet v├Īr├│list├Īkat sz┼▒k├Čs kapacit├Īs ok├Īn is, de megfelel┼æ kapacit├Īsok mellett is, ha a m┼▒k├Čdtet├®sre, az infrastrukt├║ra kihaszn├Īl├Īs├Īra nincs megfelel┼æ keret. Itthon a k├®t ut├│bbi ok "kever├®k├®vel" van dolgunk. A helyzet legegyszer┼▒bb szeml├®ltet├®se v├®gett ├Čsszegy┼▒jt├Čttem n├®h├Īny EU tagorsz├Īg, illetve az Egyes├╝lt ├üllamok adatait a CT, MR ├®s PET berendez├®sek sz├Īm├Īt illet┼æen ( berendez├®sek sz├Īma/1 milli├│ f┼æ, 2010, OECD ). Mind a CT, mind az MR, mind pedig a PET berendez├®sek tekintet├®ben igen szomor├║ haz├Īnk helyzete, a technikai felszerelts├®g rossz ├®s elavult.
J├│l l├Īthat├│ teh├Īt a lemarad├Īsunk, ├®s ├®rthet┼æ a hosszas v├Īrakoz├Īsi id┼æ is. A "gond" csak az, hogy az egyre inform├Īltabb ├®s tudatosabb betegek, mint egyre jobban inform├Īlt "v├Īs├Īrl├│k" az eg├®szs├®g├╝gyet is egyre ink├Ībb szolg├Īltat├Īs jelleg┼▒ juttat├Īsk├®nt fogj├Īk fel, nem pedig valamely csod├Īlatos, misztikus kegyk├®nt, felismerve azt, hogy a t├Čbb h├│napos v├Īrakoz├Īs, majd a k├│rh├Īzban t├Čbb ├│r├Īs ├╝cs├Črg├®s ├®s a k├®tes hangnem t├Īvolr├│l sem tekinthet┼æ norm├Īlisnak vagy eur├│painak. Ez k├╝l├Čn├Čsk├®pp a k├®palkot├│ diagnosztika ter├╝let├®n seg├Łtette el┼æ a mag├Īnszolg├Īltat├Īsok elterjed├®s├®t, k├Čsz├Čnhet┼æen annak, hogy a mag├Īnszolg├Īltat├│k ezen a szakter├╝leten fogadhatnak OEP-finansz├Łrozott beteget is, amit a viszonylagosan j├│ finansz├Łroz├Īs ok├Īn term├®szetesen meg is tesznek. A val├│di piaci verseny hi├Īnya miatt azonban ├®rdemi min┼æs├®gi verseng├®s sajnos egyel┼ære nem alakult ki. Ahogy kor├Ībban is eml├Łtettem aki megteheti a TB fizet├®se mellett ├®s ellen├®re elmegy t├Čbb t├Łzezer forint├®rt mag├Īnszolg├Īltat├│hoz, hogy id┼æben ├®s kultur├Īltabb k├Čr├╝lm├®nyek k├Čz├Čtt jusson eredm├®nyhez. Aki pedig k├®nytelen kiv├Īrni azt a n├®h├Īny h├│napot annak (ha val├│ban beteg) id┼æk├Čzben biztosan romlik az ├Īllapota, ├®s ez a k├®sleked├®s sokszorosan bosszulja majd meg mag├Īt a finansz├Łroz├│ sz├Īm├Īra is egy j├│val k├Člts├®gesebb ├®s hosszadalmasabb ter├Īpia form├Īj├Īban.
 Sokan j├Īrnak, j├Īrunk mind gyakrabban privatiz├Īlt, mag├Īnk├®zben l├®v┼æ szakrendel┼ækbe, n├®h├Īny szakm├Īban, mint p├®ld├Īul a n┼ægy├│gy├Īszat kifejezetten elterjedt form├Īja ez a betegell├Īt├Īsnak. A priv├Īt, for-profit eg├®szs├®g├╝gyi ell├Īt├Īs term├®szetes jelens├®g, a vil├Īgon m├Īshol is megjelenik, betegek ├®s szolg├Īltat├│k egyar├Īnt el┼ænyh├Čz jutnak ├Īltala. Itthon olykor viszont n├®h├Īny alapvet┼æ gond mer├╝l fel...
Sokan j├Īrnak, j├Īrunk mind gyakrabban privatiz├Īlt, mag├Īnk├®zben l├®v┼æ szakrendel┼ækbe, n├®h├Īny szakm├Īban, mint p├®ld├Īul a n┼ægy├│gy├Īszat kifejezetten elterjedt form├Īja ez a betegell├Īt├Īsnak. A priv├Īt, for-profit eg├®szs├®g├╝gyi ell├Īt├Īs term├®szetes jelens├®g, a vil├Īgon m├Īshol is megjelenik, betegek ├®s szolg├Īltat├│k egyar├Īnt el┼ænyh├Čz jutnak ├Īltala. Itthon olykor viszont n├®h├Īny alapvet┼æ gond mer├╝l fel...
1. a kett┼æs finansz├Łroz├Īs: amennyiben "fizet┼æs" eg├®szs├®g├╝gyi szolg├Īltat├│t vesz├╝nk ig├®nybe soha ne mutassunk be TAJ-k├Īrty├Īt! Sz├Īmos priv├Īt szolg├Īltat├│n├Īl elk├®rik a beteg TAJ-k├Īrty├Īj├Īt, holott ez az irat egy ├Īltalunk fizetett m├Īsik (├Īllami) biztos├Łt├│val k├Čt├Čtt meg├Īllapod├Īsunk "bizony├Łt├®ka", seg├Łts├®g├®vel az ├Īllami int├®zm├®nyek ├Īltal biztos├Łtott szolg├Īltat├Īsokat vehetj├╝k ig├®nybe, ehhez a priv├Īt szolg├Īltat├│nak semmi k├Čze! V├®geredm├®nyk├®nt pedig sz├Īmos esetben az ├Īltalunk fizetett d├Łjon fel├╝l a mag├Īnszolg├Īltat├│ az OEP-el k├Čt├Čtt szerz┼æd├®s ├®s a TAJ-sz├Īmunk alapj├Īn az eg├®szs├®g├╝gyi alapb├│l ├║jabb ├Čsszeget zsebel be.
2. a megfelel┼æ k├Čzpontos├Łtott, standardiz├Īlt szakmai min┼æs├®g-ellen┼ærz├®s hi├Īnya: ez term├®szetesen nem azt jelenti, hogy az egyes szolg├Īltat├│k, mag├Īnrendel┼æk ne feleln├®nek a hivatalos min┼æs├®gv├®delmi vagy higi├®niai el┼æ├Łr├Īsoknak. Ellenben viszont a szigor├║an vett szakmai kontroll jelenleg v├®lem├®nyem szerint nem megfelel┼æen biztos├Łtott, a betegek szakmai ├®rdekv├®delme legal├Ībbis hi├Īnyos. El├®g ehhez az egyik legink├Ībb kedvelt, viszonylag j├│l finansz├Łrozott, ├®s ez├®rt sok helyen "kiszervezett" szakm├Īt, a (for-profit) k├®palkot├│ diagnosztik├Īt felhozni p├®ldak├®nt; a c├®l a min├®l t├Čbb OEP finansz├Łrozott, illetve "fizet┼æs" beteg vizsg├Īlata adott id┼æn bel├╝l, a legkevesebb k├Člts├®ggel. V├®geredm├®nyben pedig ez ├│hatatlanul min┼æs├®groml├Īshoz vezet, aminek csakis a beteg issza meg a lev├®t, ak├Īr fizet, ak├Īr nem.
3. az egyik legnagyobb gond pedig v├®lem├®nyem szerint az, hogy a lakoss├Īg, annak ellen├®re, hogy fizeti a biztos├Łt├Īst (legal├Ībbis az a k├Čzel 4 milli├│ lakos...) egyre ink├Ībb r├Ī van k├®nyszer├Łtve arra, hogy mag├Īnszolg├Īltat├Īsokat vegyen ig├®nybe, azaz kett┼æs finansz├Łroz├Īs folyik az ├Īgazatban; hi├Ība fizet, a volumenkorl├Ītoz├Īs miatt egyszer┼▒en nem jut hozz├Ī az ell├Īt├Īshoz. Od├Īig jutottunk, hogy h├│napokat kell v├Īrni egy endokrinol├│giai szakrendel├®sre, egy aspir├Īci├│s citol├│giai vizsg├Īlatra (onkol├│giai diagnosztik├Īra), vagy a k├®palkot├│ diagnosztik├Īra. Mire a diagn├│zis fel├Īll, a ter├Īpia k├Člts├®ge j├│ esetben sokszoros, rossz esetben pedig m├Īr k├®s┼æ... Lassan m├Īr a fekv┼æbeteg szakell├Īt├Īsban is megjelenik a kereslet a "fizet┼æs" szolg├Īltat├Īsokra (a nagyobb k├Člts├®gek ellen├®re).
Persze sz├Īmos probl├®m├Īt lehetne m├®g felvetni az itthoni, egyel┼ære el├®g esetlegesen ├®s ├Ītl├Īthatatlanul m┼▒k├Čd┼æ priv├Īt eg├®szs├®g├╝gyi szolg├Īltat├│i "h├Īl├│zattal" kapcsolatban. J├│magam nem vagyok a mag├Īnszolg├Īltat├Īsok ellen, s┼æt, emellett az ├Īllami eg├®szs├®g├╝gy mellett sajnos mind nagyobb sz├╝ks├®g├®t l├Ītom, ├®s hiszem, hogy a mag├Īnbiztos├Łt├Īsok t├®rnyer├®s├®vel egyre nagyobb szerepet is fog kapni a k├®rd├®s. Pont emiatt ├®rzem s├╝rget┼ænek hogy egy ├Ītl├Īthat├│, j├│l szab├Īlyozott ├®s mindenki sz├Īm├Īra vil├Īgos hat├Īrok ment├®n fel├®p├╝lt eg├®szs├®g├╝gyi mag├Īnszolg├Īltat├│i rendszer t├Īruljon el├®nk. Ez mind a szolg├Īltat├│k, mind a biztos├Łt├│k, mind a betegek j├│l felfogott ├®rdeke, a piacba vetett bizalom ├®s biztons├Īg├®rzet n├®lk├╝l m├®g az eml├Łtett k├®nyszer├Łt┼æ t├®nyez┼æk ellen├®re is elk├®pzelhetetlen tartom, hogy megjelenjen a mag├Īnbiztos├Łt├Īsok ir├Īnti megfelel┼æ kereslet.
Elmarad a v├Īrt j├Čved├®kiad├│-emel├®s a doh├Īnyterm├®kekre
qaly | 2012-12-25 17:10:41
 Tegnap jelent meg egy ├Łr├Īs a portfolio.hu-n, miszerint "Hatalmas ad├│emel├®st ├║sztak meg a doh├Īnyosok". Az eg├®szs├®g├╝gyi kiad├Īsok jelent┼æs h├Īnyad├Īt teszi ki az alkoholfogyaszt├Īssal, illetve a doh├Īnyz├Īssal kapcsolatos akut ├®s kr├│nikus ell├Īt├Īs. A doh├Īnyterm├®kek ├Īra j├│val elmarad a nyugat-eur├│pai ├Īrsz├Łnvonalt├│l, ennek ellen├®re - minden bizonnyal ├║jabb lobbitev├®kenys├®g eredm├®nyek├®nt - a 2013-ra tervezett 30, illetve 60 sz├Īzal├®kos (v├Īgott doh├Īny) ad├│emel├®s helyett 5, illetve 12 sz├Īzal├®kos emel├®sre ker├╝l majd sor (pontosabban ker├╝lt sor 2012 december├®ben). Milli├Īrdokat k├Člt├╝nk a doh├Īnyz├Īs okozta COPD ├®s t├╝d┼ær├Īk kr├│nikus kezel├®s├®re (nem besz├®lve a sz├Īj├╝regi-, garat- ├®s g├®getumorokr├│l), olyan kezel├®sre, amely mellett sok beteg tov├Ībb doh├Īnyzik ├®s rendk├Łv├╝l rendszertelen├╝l szedi a gy├│gyszert, teljesen hat├Īstalann├Ī t├®ve ezzel az egy├®bk├®nt m├®regdr├Īga ter├Īpi├Īt. A gy├│gyszerszed├®st ├®s az ├®letm├│dv├Īlt├Īst pedig nem ellen┼ærzi senki, mert senki nem ├®rdekelt (a betegen k├Łv├╝l) a megfelel┼æ (k├Člts├®g)hat├®konys├Īgban. Illetve a gy├│gyszeripari szerepl┼æk ├®rdekeltek lenn├®nek abban, hogy jobb eredm├®nyek sz├╝lessenek a ter├Īpia alkalmaz├Īsa sor├Īn, de jelen helyzetben ┼æk is tehetetlenek. Megint egy olyan d├Čnt├®s sz├╝letett, amelyben az emberek eg├®szs├®ge ├®s az eg├®szs├®g├╝gyi ├Īgazat teljesen h├Ītt├®rbe szorult. Nem az a baj, hogy valaki doh├Īnyzik, ezt mindenki saj├Īt maga eld├Čnti, de az igenis az ├Īllam felel┼æss├®ge, hogy felh├Łvja a figyelmet a term├®k vesz├®lyeire ├®s ennek nyomat├®kot is adjon a term├®kre kivetett mennyis├®gi ├®s /vagy ad valorem ad├│k form├Īj├Īban. Ezeket az ad├│kat pedig a term├®k okozta eg├®szs├®gk├Īrosod├Īs ok├Īn az eg├®szs├®g├╝gybe visszaforgassa, az igen sz┼▒k├Čs forr├Īsokat olyan ter├Īpi├Īra pedig ne lehessen ford├Łtani, ahol a beteg "szember├Čh├Čgi" az orvos├Īt, az eg├®szs├®gbiztos├Łt├│t ├®s sajnos a saj├Īt eg├®szs├®g├®t; az el┼æ├Łrt ter├Īpi├Īt nem tartja ├®s mellette tov├Ībb doh├Īnyzik. A ter├Īpia sz├│ szerint f├╝stbe ment terv. A finansz├Łrozott kezel├®s pedig kidobott p├®nz. Megint.
Tegnap jelent meg egy ├Łr├Īs a portfolio.hu-n, miszerint "Hatalmas ad├│emel├®st ├║sztak meg a doh├Īnyosok". Az eg├®szs├®g├╝gyi kiad├Īsok jelent┼æs h├Īnyad├Īt teszi ki az alkoholfogyaszt├Īssal, illetve a doh├Īnyz├Īssal kapcsolatos akut ├®s kr├│nikus ell├Īt├Īs. A doh├Īnyterm├®kek ├Īra j├│val elmarad a nyugat-eur├│pai ├Īrsz├Łnvonalt├│l, ennek ellen├®re - minden bizonnyal ├║jabb lobbitev├®kenys├®g eredm├®nyek├®nt - a 2013-ra tervezett 30, illetve 60 sz├Īzal├®kos (v├Īgott doh├Īny) ad├│emel├®s helyett 5, illetve 12 sz├Īzal├®kos emel├®sre ker├╝l majd sor (pontosabban ker├╝lt sor 2012 december├®ben). Milli├Īrdokat k├Člt├╝nk a doh├Īnyz├Īs okozta COPD ├®s t├╝d┼ær├Īk kr├│nikus kezel├®s├®re (nem besz├®lve a sz├Īj├╝regi-, garat- ├®s g├®getumorokr├│l), olyan kezel├®sre, amely mellett sok beteg tov├Ībb doh├Īnyzik ├®s rendk├Łv├╝l rendszertelen├╝l szedi a gy├│gyszert, teljesen hat├Īstalann├Ī t├®ve ezzel az egy├®bk├®nt m├®regdr├Īga ter├Īpi├Īt. A gy├│gyszerszed├®st ├®s az ├®letm├│dv├Īlt├Īst pedig nem ellen┼ærzi senki, mert senki nem ├®rdekelt (a betegen k├Łv├╝l) a megfelel┼æ (k├Člts├®g)hat├®konys├Īgban. Illetve a gy├│gyszeripari szerepl┼æk ├®rdekeltek lenn├®nek abban, hogy jobb eredm├®nyek sz├╝lessenek a ter├Īpia alkalmaz├Īsa sor├Īn, de jelen helyzetben ┼æk is tehetetlenek. Megint egy olyan d├Čnt├®s sz├╝letett, amelyben az emberek eg├®szs├®ge ├®s az eg├®szs├®g├╝gyi ├Īgazat teljesen h├Ītt├®rbe szorult. Nem az a baj, hogy valaki doh├Īnyzik, ezt mindenki saj├Īt maga eld├Čnti, de az igenis az ├Īllam felel┼æss├®ge, hogy felh├Łvja a figyelmet a term├®k vesz├®lyeire ├®s ennek nyomat├®kot is adjon a term├®kre kivetett mennyis├®gi ├®s /vagy ad valorem ad├│k form├Īj├Īban. Ezeket az ad├│kat pedig a term├®k okozta eg├®szs├®gk├Īrosod├Īs ok├Īn az eg├®szs├®g├╝gybe visszaforgassa, az igen sz┼▒k├Čs forr├Īsokat olyan ter├Īpi├Īra pedig ne lehessen ford├Łtani, ahol a beteg "szember├Čh├Čgi" az orvos├Īt, az eg├®szs├®gbiztos├Łt├│t ├®s sajnos a saj├Īt eg├®szs├®g├®t; az el┼æ├Łrt ter├Īpi├Īt nem tartja ├®s mellette tov├Ībb doh├Īnyzik. A ter├Īpia sz├│ szerint f├╝stbe ment terv. A finansz├Łrozott kezel├®s pedig kidobott p├®nz. Megint.
A tervezett ad├│emel├®s visszavon├Īsa mellett gazdas├Īgi, szakmai ├®rveket nem l├Īttam felt┼▒nni (ezek lehetn├®nek a feketepiac fellend├╝l├®se, a cs├Čkken┼æ fogyaszt├Īs miatt esetlegesen kies┼æ ad├│forintok), de v├®lem├®nyem szerint ezekkel nem is indokolhat├│ a d├Čnt├®s. F┼æk├®nt, hogy a cs├Čkken┼æ fogyaszt├Īs deklar├Īlt c├®l kellene, hogy legyen, nem pedig az ad├│emel├®sek "szerencs├®tlen mell├®khat├Īsa". Az ad├│k emel├®se, cs├Čkkent├®se, ad├│kedvezm├®nyek biztos├Łt├Īsa igen hat├®kony fisk├Īlis eszk├Čz a korm├Īny kez├®ben az egyes fogyaszt├│i magatart├Īsok befoly├Īsol├Īs├Īra, itthon egy ideje azonban ink├Ībb akut forr├Īshi├Īny kezel├®s├®re haszn├Īlj├Īk. ├Üjfent sz├╝letett teh├Īt egy (szerintem) szakmai alapokat mell┼æz┼æ d├Čnt├®s, tov├Ībb folyik az eg├®szs├®g├╝gyi forr├Īsok meggondolatlan ├®s kontroll├Īlatlan felhaszn├Īl├Īsa a ter├╝leten, a forr├Īsig├®ny pedig nem kev├®s, tekintettel arra, hogy a Magyarorsz├Īg 15 ├®v feletti lakoss├Īg├Īnak t├Čbb, mint 30 sz├Īzal├®ka napi szinten doh├Īnyzik...
├üldott, b├®k├®s ├╝nnepeket k├Łv├Īnok minden kedves olvas├│nak!
qaly | 2012-12-24 10:17:33
80 milli├Īrdos ad├│ss├Īg - a besz├Īll├Łt├│i hitelez├®s tartja fenn a rendszert?
qaly | 2012-12-23 22:07:03
 A szakemberek 80 milli├Īrd forintra becs├╝lik a jelenlegi k├│rh├Īzi ad├│ss├Īg├Īllom├Īnyt, melynek k├Čr├╝lbel├╝l a fele lej├Īrt tartoz├Īs, ├Łrja a n├®pszabads├Īg online. ├ēvtizedes probl├®ma az eg├®szs├®g├╝gyi ├Īgazat folyton ├║jratermel┼æd┼æ ad├│ss├Īg├Īllom├Īnya, ├®s nem neh├®z bel├Ītni, hogy a rendszer ├®letben marad├Īs├Īhoz val├│ban nagyban j├Īrul hozz├Ī a besz├Īll├Łt├│k j├│indulata is. K├®rd├®s term├®szetesen, hogy ez meddig tart, mikor mondj├Īk azt, hogy eddig, ├®s nem tov├Ībb? A v├®lem├®nyem├®rt sokan nem fognak szeretni, de ideje kimondani n├®h├Īny nem igaz├Īn n├®pszer┼▒ gondolatot...
A szakemberek 80 milli├Īrd forintra becs├╝lik a jelenlegi k├│rh├Īzi ad├│ss├Īg├Īllom├Īnyt, melynek k├Čr├╝lbel├╝l a fele lej├Īrt tartoz├Īs, ├Łrja a n├®pszabads├Īg online. ├ēvtizedes probl├®ma az eg├®szs├®g├╝gyi ├Īgazat folyton ├║jratermel┼æd┼æ ad├│ss├Īg├Īllom├Īnya, ├®s nem neh├®z bel├Ītni, hogy a rendszer ├®letben marad├Īs├Īhoz val├│ban nagyban j├Īrul hozz├Ī a besz├Īll├Łt├│k j├│indulata is. K├®rd├®s term├®szetesen, hogy ez meddig tart, mikor mondj├Īk azt, hogy eddig, ├®s nem tov├Ībb? A v├®lem├®nyem├®rt sokan nem fognak szeretni, de ideje kimondani n├®h├Īny nem igaz├Īn n├®pszer┼▒ gondolatot...
A k├│rh├Īzak ├║jratermel┼æd┼æ ad├│ss├Īgai kett┼æs forr├Īsb├│l fakadnak; egyr├®szt lehetetlen ├║gy fenntartani egy int├®zm├®nyt, hogy az egyes vizsg├Īlatok, beavatkoz├Īsok finansz├Łroz├Īsa sokszor az eszk├Čzk├Člts├®get sem fedezi, a dolgoz├│i b├®rr┼æl vagy a k├Čzm┼▒d├Łjakr├│l nem is besz├®lve. R├Īad├Īsul az eszk├Čzk├Člts├®g is egyre magasabb, ha a besz├Īll├Łt├│knak szint├®n hitelhez kell ny├║lniuk, mert a piacr├│l nem tudj├Īk finansz├Łrozni saj├Īt magukat (tekintettel ara, hogy a k├│rh├Īzak nem fizetnek), s ezt be kell ├®p├Łteni├╝k az ├Īraz├Īsukba. A t├®teles finansz├Łroz├Īsi ├Čsszegek pedig deklar├Īltan nem tartalmazz├Īk az eszk├Čz- ├®s ├®p├╝letamortiz├Īci├│ k├Člts├®geit, ezt elvileg a fenntart├│ - azaz eddig az ├Čnkorm├Īnyzatok, most az ├Īllam - feladata lenne p├│tolni. M├Īsr├®szt pedig a k├│rh├Īzak vezet┼æi nem ├®rdekeltek abban, hogy eg├®sz ├®vben rendk├Łv├╝l szoros k├Člts├®gvet├®ssel dolgozva, a dolgoz├│kat is ny├║zva, fogcsikorgatva kihozzanak a k├│rh├Īzb├│l egy fenntarthat├│ b├╝dzs├®t (vagy legal├Ībbis egy alig vesztes├®geset), hisz a t├Čbbi k├│rh├Īz k├®nyelmesen, a tartoz├Īs├Īt felhalmozva ├║gyis megkapja ├®v v├®g├®n a konszolid├Īci├│t. Arr├│l nem is besz├®lve, hogy k├Čvetkezm├®nyek n├®lk├╝l marad b├Īrmif├®le, fogalmazzunk ├║gy, "rosszul menedzselt" k├│rh├Īzi k├Člts├®gvet├®s; ugyanazok a fels┼æ vezet┼æk ├╝lnek, olykor m├Īs-m├Īs sz├®kekben, akik r├Ītermetts├®g├╝ket m├Īr ├®ppen el├®gszer bizony├Łtott├Īk egy kor├Ībbi poszton (term├®szetesen a kijelent├®s nem ├Īltal├Īnos├Łthat├│, de sok esetben sajnos igaz). A jelenlegi helyzet pedig, t├Čbbek k├Čz├Čtt az ├Ītl├Īthatatlan tartoz├Īsoknak k├Čsz├Čnhet┼æen, a korrupci├│ meleg├Īgy├Īt k├®pez(het)i. Sem a finansz├Łroz├Īsi rendszerhez, sem a rendk├Łv├╝l kompetens vezet┼æi r├®teghez nem ny├║lt hozz├Ī m├®g soha senki. Pedig - tegy├╝k hozz├Ī - a jelenlegi sz┼▒k├Čs forr├Īsok mellett k├╝l├Čn├Čsen fontos lenne a pazarl├Īsmentes gazd├Īlkod├Īs, ennek ellen├®re nap mint nap ker├╝lnek el┼æ vissza├®l├®sekr┼æl sz├│l├│, vagy azokat sejtet┼æ sajt├│h├Łrek. A saj├Īt eg├®szs├®g├╝nk v├®delme ├®rdek├®ben befizetett ad├│forintok tal├Īn a leg├®rt├®kesebbek, ezek felel┼æss├®gteljes kezel├®se mindannyiunk ├®rdeke, ennek ellen├®re ebben az ├Īgazatban folyik v├®lem├®nyem szerint az egyik legkev├®sb├® ├Ītgondolt ├®s legkev├®sb├® ellen┼ærz├Čtt forr├Īsallok├Īci├│ (f┼æk├®nt mikroallok├Īci├│s szinten term├®szetesen). Ideje lenne egy j├│l ├Ītgondolt, ├®s szakmailag megalapozott (szeml├®let)v├Īlt├Īsnak, mert egy rossz rendszert megjav├Łtani m├®g mindig kevesebb f├Ījdalommal, munk├Īval ├®s t┼ækeig├®nnyel j├Īr, mint romokb├│l egy ├║jat ├®p├Łteni...
Felfel├® ├Łvel┼æ eg├®szs├®gipar - meghat├Īroz├│ ├Īgazat lesz?
qaly | 2012-12-22 16:09:20
 "Újabb ├Īll├Īsokat k├Łn├Īl a n├®met eg├®szs├®gipar" ├Łrja a medicalonline.hu. Az ├Īgazatban "...mintegy 55 ezer ├║j munkahely l├®tes├╝l 2013-ban. A n├Čveked├®si kil├Īt├Īsokat szinte csak egyetlen kock├Īzati t├®nyez┼æ teszi bizonytalann├Ī, a szakemberhi├Īny. Az ├Īgazat minden m├Īsodik v├Īllalata ebben l├Ītja n├Čveked├®si terveinek legnagyobb kock├Īzat├Īt..."olvashat├│ a cikkben. Ez rendk├Łv├╝li "elsz├Łv├│er┼æt" jelent m├Īs - term├®szetesen els┼æsorban k├Čz├®p- ├®s kelet-eur├│pai - munkaer┼æpiacokat tekintve.
"Újabb ├Īll├Īsokat k├Łn├Īl a n├®met eg├®szs├®gipar" ├Łrja a medicalonline.hu. Az ├Īgazatban "...mintegy 55 ezer ├║j munkahely l├®tes├╝l 2013-ban. A n├Čveked├®si kil├Īt├Īsokat szinte csak egyetlen kock├Īzati t├®nyez┼æ teszi bizonytalann├Ī, a szakemberhi├Īny. Az ├Īgazat minden m├Īsodik v├Īllalata ebben l├Ītja n├Čveked├®si terveinek legnagyobb kock├Īzat├Īt..."olvashat├│ a cikkben. Ez rendk├Łv├╝li "elsz├Łv├│er┼æt" jelent m├Īs - term├®szetesen els┼æsorban k├Čz├®p- ├®s kelet-eur├│pai - munkaer┼æpiacokat tekintve.
De mi├®rt n├Čvekszik ilyen ├│ri├Īsi ├╝temben az eg├®szs├®gipar ir├Īnti kereslet?
- Kor├Ībbi posztomban m├Īr eml├Łtettem, hogy az eg├®szs├®giparban, legal├Ībbis a k├Čzvetlen betegell├Īt├Īsban a szakember, a szakdolgoz├│ nem helyettes├Łthet┼æ g├®pekkel, ├®s a szakma szubspecializ├Īl├│d├Īs├Īval illetve technol├│gi├Īk fejl┼æd├®s├®vel egyre nagyobb a szakdolgoz├│i ig├®ny.
- Folyamatosan n┼æ az eg├®szs├®gipar term├®kei ir├Īnti ig├®ny. Pontosabban egy term├®k ir├Īnt, ez pedig az eg├®szs├®g. Eg├®szs├®g├╝gyi szolg├Īltat├Īsokra ugyanis nincs ig├®ny. Biztosan semmi ig├®ny egy sug├Īrterhel├®ssel j├Īr├│ CT-re, nincs ig├®ny a vakb├®lm┼▒t├®tre ├®s a racion├Īlis fogyaszt├│nak biztosan nincs ig├®nye a fogt├Čm├®sre sem. Ig├®ny csakis az eg├®szs├®gre van, minden ehhez vezet┼æ eszk├Čz csak a k├Čzvetett utat testes├Łti meg. Hozz├Īteszem ezt az utat kell min├®l k├Člts├®ghat├®konyabban megtenni. Az eg├®szs├®g, mint term├®k ir├Īnti ig├®ny pedig a t├Īrsadalmak el├Čreged├®s├®vel ├®s "inform├Īltabb├Ī" v├Īl├Īs├Īval, valamint a n├Čvekv┼æ elv├Īr├Īsokkal p├Īrhuzamosan exponenci├Īlisan n┼æ. ├ēszrevehetj├╝k, hogy ez r├Īad├Īsul ├Črd├Čgi k├Čr, a jobb ell├Īt├Īs hosszabb v├Īrhat├│ ├®lettartamot eredm├®nyez, ami v├®g├╝l m├®g nagyobb keresletet ├®s k├Člts├®gn├Čveked├®st gener├Īl.
- Sz├╝ks├®gtelen├╝l, de szint├®n n┼æ az ig├®ny egyes probl├®m├Īk "medikaliz├Īl├│d├Īsa" ok├Īn, a legk├╝l├Čnf├®l├®bb panaszok ├®s t├╝netek k├Čvetkezt├®ben is orvoshoz fordulunk, holott sok esetben ez indokolatlan lenne. A WHO eg├®szs├®gdefin├Łci├│ja alapj├Īn is („Az eg├®szs├®g nem csup├Īn a betegs├®gek hi├Īnya, hanem a teljes testi-, lelki- ├®s szoci├Īlis j├│ll├®t ├Īllapota.”) l├Īthat├│, hogy az eg├®szs├®gipar, eg├®szs├®g├╝gyi ell├Īt├Īs fogalomk├Čr├®nek hat├Īrai jelent┼æsen kitol├│dtak.
- A m├Īsodik vil├Īgh├Ībor├║ ut├Īn a j├│l├®ti ├Īllamokban gyakorlatilag korl├Ītlann├Ī v├Īlt a hozz├Īf├®r├®s az eg├®szs├®g├╝gyi szolg├Īltat├Īsokhoz, ami szint├®n jelent┼æsen hozz├Īj├Īrul az eg├®szs├®gipar jelenlegi n├Čveked├®si p├Īly├Īj├Īhoz.
- A "beteg├®rt mindent meg kell tenni, ami emberileg lehets├®ges" elv is az ├Īgazat ir├Īnti kereslet egyik mozgat├│rug├│ja.
- K├Īros ugyan, ├®s nem k├Čzvetlen az ig├®nyek n├Čveked├®s├®b┼æl fakad, de helyenk├®nt jelent┼æs "felhajt├│er┼æ" a finansz├Łroz├Īsi t├Čk├®letlens├®gekb┼æl ad├│d├│ ├║n. szolg├Īltat├│ induk├Īlta kereslet. ├ērtem ezalatt azt, ha az aktu├Īlis szolg├Īltat├│ a teljes├Łtm├®ny alap├║ finansz├Łroz├Īs k├Čvetkezt├®ben abban ├®rdekelt, hogy min├®l t├Čbb beteget l├Īsson el/min├®l t├Čbb beavatkoz├Īst v├®gezzen.
A fenti lista term├®szetesen nem teljes k├Čr┼▒, de l├Īthatjuk, hogy az eg├®szs├®gipar n├Čveked├®s├®nek h├Ītter├®ben j├│l megfoghat├│ okok ├Īllnak, a tendencia pedig jelenleg egy├®rtelm┼▒. ├ērthet┼æ teh├Īt, hogy - t├Čbbek k├Čz├Čtt - a n├®met eg├®szs├®g├╝gyi ├Īgazat munkaer┼æig├®nye is jelent┼æs ├╝temben n┼æ. Bajban lesznek teh├Īt tov├Ībbra is a szeg├®nyebb ├Īllamok - k├Čzt├╝k Magyarorsz├Īg is - ha meg akarj├Īk tartani a j├│l k├®pzett szakdolgoz├│ikat, m├Īrpedig an├®lk├╝l min┼æs├®gi eg├®szs├®g├╝gyi ell├Īt├Īst biztos├Łtani lehetetlen. Jelenleg az eg├®szs├®g├╝gy hozz├Īj├Īrul├Īsa a hazai GDP-hez k├Čzvetlen├╝l 6% feletti, k├Čzvetetten a 8%-t is el├®ri (a kiad├Īsoknak pedig csak 5% alatti r├®sz├®t teszi ki!). Nemzetgazdas├Īgi szinten is igen jelent┼æs ├Īgazatr├│l van teh├Īt sz├│, mely sz├Īzezres nagys├Īgrend┼▒ dolgoz├│t foglalkoztat.
Mi v├Īrhat├│ a j├Čv┼æben? Neves k├Čzgazd├Īsz szakemberek szerint az eg├®szs├®gipar lesz a k├Čvetkez┼æ, hatodik ├║n. Kondratyev-ciklus motorja (7. oldal). Kondratyev orosz k├Čzgazd├Īsz (344. oldalt├│l) szerint ugyanis a gazdas├Īgban uralkod├│ hossz├║t├Īv├║ ciklusok viszonylagos szab├Īlyoss├Īggal k├Čvetik egym├Īst, a fellend├╝l├®st pedig egy-egy felt├Črekv┼æ ipar├Īg biztos├Łtja. Jelenleg egy├®rtelm┼▒ m├®lyponton vagyunk, a k├Čvetkez┼æ fellend├╝l├®st pedig sz├Īmos k├Čzgazd├Īsz az eg├®szs├®gipart├│l v├Īrja. Az eg├®szs├®g├╝gy teh├Īt kiemelten fontos, egyre fontosabb t├®ma nem csak szem├®lyes ├®rdek├╝nkb┼æl kifoly├│lag - hisz mindenkit ├®rint┼æ ├Īgazatr├│l van sz├│ - de makrogazdas├Īgi ├®s nemzetk├Čzi szinten egyar├Īnt.
 J├Čv┼ære sem marad el az eg├®szs├®g├╝gyi ├Īgazatban a b├®remel├®s - ├Łrja a vg.hu. M├®ghozz├Ī a tervek szerint ny├Īron, egy ├Čsszegben kapn├Īk meg az ├®rintettek janu├Īrig visszamen┼æleg. Furcsa strat├®gia. Persze ki ne b├Łrn├Ī ki m├®g legal├Ībb ezt a f├®l ├®vet, p├Īr sz├Īzezer forintos t┼ækeinjekci├│├®rt cser├®be? Majd ut├Īna kimegy dolgozni k├╝lf├Čldre. A v├Īlaszt├Īsokig ├Łgy legal├Ībbis biztos maradnak, recsegve-ropogva de kitart az ell├Īt├│rendszer m├®g egy kicsit, ├®s ez a l├®nyeg, nem igaz? Halkan k├®rdezn├®m meg mi van azzal, aki a visszamen┼æleges fizet├®s el┼ætt 1-2 h├│nappal elmegy/felmond/kir├║gj├Īk?
J├Čv┼ære sem marad el az eg├®szs├®g├╝gyi ├Īgazatban a b├®remel├®s - ├Łrja a vg.hu. M├®ghozz├Ī a tervek szerint ny├Īron, egy ├Čsszegben kapn├Īk meg az ├®rintettek janu├Īrig visszamen┼æleg. Furcsa strat├®gia. Persze ki ne b├Łrn├Ī ki m├®g legal├Ībb ezt a f├®l ├®vet, p├Īr sz├Īzezer forintos t┼ækeinjekci├│├®rt cser├®be? Majd ut├Īna kimegy dolgozni k├╝lf├Čldre. A v├Īlaszt├Īsokig ├Łgy legal├Ībbis biztos maradnak, recsegve-ropogva de kitart az ell├Īt├│rendszer m├®g egy kicsit, ├®s ez a l├®nyeg, nem igaz? Halkan k├®rdezn├®m meg mi van azzal, aki a visszamen┼æleges fizet├®s el┼ætt 1-2 h├│nappal elmegy/felmond/kir├║gj├Īk?
Tudtam ├®n, hogy aktu├Īlis lesz a gy├│gy├Łt├│k elv├Īndorl├Īs├Īnak k├®rd├®se. (link)
Azt hiszem pont j├│ id┼æz├Łt├®ssel boncolgattam n├®h├Īny poszttal kor├Ībban a t├Īvoz├│ orvosok probl├®m├Īj├Īt...Sok helyen mer├╝lt fel a kommentekben a kifog├Īs, hogy fizessen az egyetem├®rt a tanul├│, ne az ├Īllam ├®s az ad├│fizet┼æk p├®nz├®t hordja el k├╝lf├Čldre a tud├Īssal. A gond csak az, hogy senki nem fog elmenni egy 15-16 milli├│ forintos k├®pz├®sre sz├Īzezer forintos ├Īll├Īs ├Łg├®rete mellett. Fordt├Łva is neh├®z; aki elmegy fizesse vissza. Mennyit kell itthon dolgoznia? Mi van, ha r├Čgt├Čn elmegy 5 ├®vre, majd hazaj├Čn ├®s a marad├®k 40 ├®vet a hazai eg├®szs├®g├╝gyben t├Člti? Visszakapja a p├®nz├®t? Mennyi id┼æ alatt dolgozza le a tand├Łjat? Mikort├│l mondjuk azt, hogy megmentett annyi embert amennyi m├Īr "meg├®rte"? Mi van, ha elmegy kutatni? Ha h├Īztart├Īsbeli lesz, vagy elmegy gy├│gyszerc├®ghez? Ha nem mehet el gy├│gyszerc├®ghez mert az "mag├Īn", akkor mi van a k├Čzgazd├Īsszal, aki szinte kiz├Īr├│lag mag├Īnc├®ghez megy? Vagy a tan├Īrral aki egy percet nem tan├Łt? Akkor is fizet? Mi van, ha megbetegszik? Ha r├Īj├Čn, hogy lelkileg nem tudja csin├Īlni? A d├Čnt├®sek el┼ætt nagyon sok szempontot kellene k├Črbej├Īrni, ├®s ideje lenne hossz├║t├Īv├║, egzakt hat├Īstanulm├Īnyokkal megt├Īmogatott strat├®gi├Īt fel├Īll├Łtani, pontos sz├Īmokkal is al├Īt├Īmasztva. Megoldani azt, hogy a fiatalok a min┼æs├®gi k├®pz├®s ut├Īn ne k├®nyszerb┼æl maradjanak itthon, hanem val├│s alternat├Łv├Īt l├Īssanak az itthoni eg├®szs├®g├╝gyben. De egyel┼ære ├║gy t┼▒nik csak ├║szik tov├Ībb az ├®vtizedeken ├Īt├Łvel┼æ probl├®ma. V├®g├╝lis mindj├Īrt v├Īlaszt├Īsok j├Čnnek, nem szabad felkavarni az ├Īll├│vizet...
Jellemz┼æ a t├®nyek interpret├Īci├│j├Īnak soksz├Łn┼▒s├®ge. Nemr├®g a hvg.hu eg├®szs├®g├╝gy rovant├Īban botlottam bele n├®h├Īny sor k├╝l├Čnbs├®ggel ugyanabba a h├Łrbe. Kicsit m├Īs k├Čnt├Čsben:) H├Īt itt tartunk, csak javasolni tudom ez alapj├Īn is, hogy mindenki saj├Īt maga alak├Łtsa ki a gondolatait, ha lehet t├Čbb forr├Īsra alapozva:)
 A napokban megint f┼æ t├®ma volt az orvoselv├Īndorl├Īs, a b├®rrendez├®s t├®mak├Čre. A konkr├®t cikk, mely felkeltette a figyelmemet a magyar, a cseh ├®s a szlov├Īk orvosok b├®rhelyzet├®vel foglalkozik (link). Pedig most volt fizet├®semel├®s. Botr├Īny, a v├®g├®n m├Īr megint emel├®s lesz, pedig v├Īls├Īg van...A v├®g├®n m├®g marad itthon orvos. A b├®remel├®s igenis k├®t├®l┼▒ (h├Īrom├®l┼▒?) fegyver. Egyr├®szt itthon tarthatja az orvosokat, m├Īsr├®szr┼æl er┼æs antip├Īti├Īt, fesz├╝lts├®get gener├Īlhat a lakoss├Īg r├®sz├®r┼æl is. Nagyon ├Čsszetettnek l├Ītom a probl├®m├Īt ├®s ├®n magam sem tudom mi lesz a v├®ge. T├®ny, hogy a fizet├®s szem├®rmetlen├╝l kev├®s az eg├®szs├®g├╝gyben. Ahogy az iskol├Īkban a pedag├│gusoknak is. ├ēs ahogy sz├Īmos m├Īs ter├╝leten. Mi├®rt kaptak m├®gis valamennyi emel├®st, ├®s mi├®rt foglalkozunk vel├╝k ezek ut├Īn m├®g most is (azonk├Łv├╝l, hogy az orvos hi├Īnya akutan ├®rz┼ædik, m├Łg a pedag├│gus├® csak hossz├║t├Īvon)? Az orvosnak ugyanis van egy hatalmas el┼ænye! Az orvos "hi├Īnycikk". Nem csak itthon, hanem szerte a vil├Īgon, ├®s mint hi├Īnycikk az ir├Īnta fell├®p┼æ kereslet ├│ri├Īsi, ├®s egyre nagyobb lesz, ├Łgy a "piaci ├Īra" sz├®pen k├║szik felfel├®. R├Īad├Īsul el┼æ├Īll├Łt├Īsa k├Člts├®ges ├®s igen lass├║, minimum 24 ├®v...ez rengeteg. (Majdnem) mindenki hajland├│ teh├Īt komoly ├Čsszegeket ├Īldozni az eg├®szs├®g├╝gyi szem├®lyzetre, m├Īr csak az├®rt is, mert az eg├®szs├®g├╝gyben, ellenben m├Īs termel┼æi folyamatokkal, a "munk├Īs" nem p├│tolhat├│ g├®psorral, s┼æt! A technik├Īk fejl┼æd├®s├®vel ├®s a szakm├Īk specializ├Īl├│d├Īs├Īval nemhogy kevesebb, de t├Čbb szakemberre lesz sz├╝ks├®g. Itt rejlik teh├Īt az eg├®szs├®g├╝gyi dolgoz├│k ├│ri├Īsi el┼ænye. Tud├Īsuk ugyanakkor a vil├Īgon mindenhol ugyan├║gy alkalmazhat├│, ├®rt├®k├╝k nagy. Lehet besz├®lni ├®rzelmekr┼æl, m├®lt├Īnyoss├Īgr├│l, lojalit├Īsr├│l, de a v├®g├®n k├®t kimenet van: elmegy, vagy nem megy el, ├®s nek├╝nk csak ez sz├Īm├Łt. Ha elmegy m├®g t├Čbbet kell ├╝lni a rendel┼ækben, t├Čbbet kell v├Īrni a m┼▒t├®tre, m├®g t├Čbbet fog k├®sni p├®ld├Īul az onkol├│giai diagnosztika, s benne m├®g t├Čbb lesz a hiba stb. . A k├®s┼æi diagnosztika ├®s kezel├®s pedig m├®g t├Čbb kiad├Īst gener├Īl. V├®lem├®nyem szerint pedig alapelv: az eg├®szs├®g├╝gyben az id┼æ ├Īra a n├Čvekv┼æ kiad├Īsok ├®s a biztosan cs├Čkken┼æ k├Člts├®ghat├®konys├Īg, valamint a kezel├®s ut├Īni rosszabb eg├®szs├®gi ├Īllapot! A korai st├Īdiumban megkezdett adekv├Īt ter├Īpia mindenn├®l fontosabb lenne! A fegyver harmadik ├®le a mindenkori korm├Īny fel├® mutat; 22 ├®v alatt nem mutatkozott semmif├®le hajland├│s├Īg a b├®rrendez├®sre. Megjegyzem m├Īs k├Čzalkalmazottakn├Īl sem. A korm├Īnyzat nem tekintett befektet├®sk├®nt az eg├®szs├®g├╝gyre, holott ezt egyre ink├Ībb felismerik m├Īshol. Rendk├Łv├╝l sokat sz├Īm├Łt a lakoss├Īg v├Īrhat├│, j├│ eg├®szs├®gben, akt├Łvan elt├Člt├Čtt ├®lettartama a nemzetgazdas├Īg teljes├Łt┼æk├®pess├®ge szempontj├Īb├│l is, ├Łgy az eg├®szs├®g├╝gyre ├║gy tekinteni, mint "kiad├Īsn├Čvel┼æ" elemre legal├Ībbis biztosan butas├Īgra vall.
A napokban megint f┼æ t├®ma volt az orvoselv├Īndorl├Īs, a b├®rrendez├®s t├®mak├Čre. A konkr├®t cikk, mely felkeltette a figyelmemet a magyar, a cseh ├®s a szlov├Īk orvosok b├®rhelyzet├®vel foglalkozik (link). Pedig most volt fizet├®semel├®s. Botr├Īny, a v├®g├®n m├Īr megint emel├®s lesz, pedig v├Īls├Īg van...A v├®g├®n m├®g marad itthon orvos. A b├®remel├®s igenis k├®t├®l┼▒ (h├Īrom├®l┼▒?) fegyver. Egyr├®szt itthon tarthatja az orvosokat, m├Īsr├®szr┼æl er┼æs antip├Īti├Īt, fesz├╝lts├®get gener├Īlhat a lakoss├Īg r├®sz├®r┼æl is. Nagyon ├Čsszetettnek l├Ītom a probl├®m├Īt ├®s ├®n magam sem tudom mi lesz a v├®ge. T├®ny, hogy a fizet├®s szem├®rmetlen├╝l kev├®s az eg├®szs├®g├╝gyben. Ahogy az iskol├Īkban a pedag├│gusoknak is. ├ēs ahogy sz├Īmos m├Īs ter├╝leten. Mi├®rt kaptak m├®gis valamennyi emel├®st, ├®s mi├®rt foglalkozunk vel├╝k ezek ut├Īn m├®g most is (azonk├Łv├╝l, hogy az orvos hi├Īnya akutan ├®rz┼ædik, m├Łg a pedag├│gus├® csak hossz├║t├Īvon)? Az orvosnak ugyanis van egy hatalmas el┼ænye! Az orvos "hi├Īnycikk". Nem csak itthon, hanem szerte a vil├Īgon, ├®s mint hi├Īnycikk az ir├Īnta fell├®p┼æ kereslet ├│ri├Īsi, ├®s egyre nagyobb lesz, ├Łgy a "piaci ├Īra" sz├®pen k├║szik felfel├®. R├Īad├Īsul el┼æ├Īll├Łt├Īsa k├Člts├®ges ├®s igen lass├║, minimum 24 ├®v...ez rengeteg. (Majdnem) mindenki hajland├│ teh├Īt komoly ├Čsszegeket ├Īldozni az eg├®szs├®g├╝gyi szem├®lyzetre, m├Īr csak az├®rt is, mert az eg├®szs├®g├╝gyben, ellenben m├Īs termel┼æi folyamatokkal, a "munk├Īs" nem p├│tolhat├│ g├®psorral, s┼æt! A technik├Īk fejl┼æd├®s├®vel ├®s a szakm├Īk specializ├Īl├│d├Īs├Īval nemhogy kevesebb, de t├Čbb szakemberre lesz sz├╝ks├®g. Itt rejlik teh├Īt az eg├®szs├®g├╝gyi dolgoz├│k ├│ri├Īsi el┼ænye. Tud├Īsuk ugyanakkor a vil├Īgon mindenhol ugyan├║gy alkalmazhat├│, ├®rt├®k├╝k nagy. Lehet besz├®lni ├®rzelmekr┼æl, m├®lt├Īnyoss├Īgr├│l, lojalit├Īsr├│l, de a v├®g├®n k├®t kimenet van: elmegy, vagy nem megy el, ├®s nek├╝nk csak ez sz├Īm├Łt. Ha elmegy m├®g t├Čbbet kell ├╝lni a rendel┼ækben, t├Čbbet kell v├Īrni a m┼▒t├®tre, m├®g t├Čbbet fog k├®sni p├®ld├Īul az onkol├│giai diagnosztika, s benne m├®g t├Čbb lesz a hiba stb. . A k├®s┼æi diagnosztika ├®s kezel├®s pedig m├®g t├Čbb kiad├Īst gener├Īl. V├®lem├®nyem szerint pedig alapelv: az eg├®szs├®g├╝gyben az id┼æ ├Īra a n├Čvekv┼æ kiad├Īsok ├®s a biztosan cs├Čkken┼æ k├Člts├®ghat├®konys├Īg, valamint a kezel├®s ut├Īni rosszabb eg├®szs├®gi ├Īllapot! A korai st├Īdiumban megkezdett adekv├Īt ter├Īpia mindenn├®l fontosabb lenne! A fegyver harmadik ├®le a mindenkori korm├Īny fel├® mutat; 22 ├®v alatt nem mutatkozott semmif├®le hajland├│s├Īg a b├®rrendez├®sre. Megjegyzem m├Īs k├Čzalkalmazottakn├Īl sem. A korm├Īnyzat nem tekintett befektet├®sk├®nt az eg├®szs├®g├╝gyre, holott ezt egyre ink├Ībb felismerik m├Īshol. Rendk├Łv├╝l sokat sz├Īm├Łt a lakoss├Īg v├Īrhat├│, j├│ eg├®szs├®gben, akt├Łvan elt├Člt├Čtt ├®lettartama a nemzetgazdas├Īg teljes├Łt┼æk├®pess├®ge szempontj├Īb├│l is, ├Łgy az eg├®szs├®g├╝gyre ├║gy tekinteni, mint "kiad├Īsn├Čvel┼æ" elemre legal├Ībbis biztosan butas├Īgra vall.
A fenti cikkben a Workania ├Īll├Īsport├Īl felm├®r├®s├®re hivatkozva meg├Īllap├Łtja, hogy az eg├®szs├®g├╝gyben a havi brutt├│ ├Ītlagkereset elmarad├Īsa a szlov├Īk ├®s a cseh koll├®g├Īkt├│l 24% illetve 35%-os. Mi├®rt? Ez hogy lehet? Nem ├®rtem... M├®g jelenleg, az idei b├®remel├®s ut├Īn is!? Tekintettel a hazai eg├®szs├®g├╝gyi rendszerben jelen l├®v┼æ, igen er┼æs feud├Īlis viszonyokra, amely eleve nem teremt paradicsomi helyzetet a fiatal orvosok sz├Īm├Īra, sz├Īmomra ├®rthetetlen a jelenlegi hozz├Ī├Īll├Īs. Vagyis ├®ppens├®ggel ├®rthet┼æ, mert megint a "nincs p├®nz" elv├®hez folyamodhatunk. R├Īad├Īsul van az├®rt az orvost├Īrsadalomnak egy szignifik├Īns r├®tege, aki igen kellemesen ├®ldeg├®l a jelenlegi, itt-ott zavaros helyzetben, az ├║jabban f├®lig-meddig legaliz├Īlt h├Īlap├®nz mellett pedig nem is neh├®z. ├Źgy sosem lesz rend ├®s soha nem lesz transzparens, val├│ban mindenkinek jut├│ egyenl┼æ ell├Īt├Īsunk. Persze, mindenkinek minden j├Īr, ├®s mindenkinek a legjobb. Cs├Łp┼æprot├®zis? Hogyne, persze, hogy j├Īr. Igaz, hogy a k├Čvetkez┼æ 1 ├®vben tizedannyi, mint ah├Īnynak kellene, de j├Īr. Csak nem most. Most nem f├®r bele a TVK-ba. De am├║gy...am├║gy j├Īr. MR? J├Īr, persze, 3 h├│nap. Vagy f├®l ├®v. ├ēs itt j├Čn a baj. Mert tudjuk, hogy van ,aki meg tudja oldani ezt a probl├®m├Īt is, ├®s van, aki nem. Csak ebben a j├Īt├®kban annak a k├Īr├Īra fog megold├│dni aki k├®nytelen v├Īrni, ├®s a beavatkoz├Īs csak nem akar majd elj├Čnni...De ez most t├║l messzire vezet. A furcsas├Īg teh├Īt, hogy m├®g a saj├Īt gazdas├Īgi, fejletts├®gi szint├╝nk├Čn l├®v┼æ szomsz├®daink is ├®rzik a probl├®ma s├║ly├Īt. Nem nagyon, de kicsit jobban, mint Mi. A b├®rfesz├╝lts├®g ├│ri├Īsi t├Īrsadalmi fesz├╝lts├®get is gener├Īlhat, ez vil├Īgos, ├®s jogos. De ha ├Łgy folytat├│dik egyre er┼æsebb lesz (m├Īr most is az) az eltol├│d├Īs a jobb min┼æs├®g┼▒, gyorsabb ├®s ├Ītl├Īthat├│ (!!) mag├Īnszolg├Īltat├Īsok fel├®, amely int├®zm├®nyrendszer ├Čnmag├Īban nem az ├Črd├Čgt┼æl val├│!, de ├®rz├®sem szerint ez az eltol├│d├Īs ├Čnmag├Īt gener├Īlva egyel┼ære ├║gy alakul (kidolgozott k├Čzponti szab├Īlyoz├Īs ├®s min┼æs├®g-ellen┼ærz├®s n├®lk├╝l), hogy a lakoss├Īg ├®rdekeinek v├®delme kezdetben biztosan nem kap majd megfelel┼æ s├║lyt, ├®s ezt csak hosszas piaci verseny billentheti majd helyre (ami m├Īs ipar├Īgban nem olyan ├│ri├Īsi gond, de itt az eg├®szs├®g a "term├®k"!). Ezt komolyabb el┼æk├®sz├Łt├®s kell(ene), hogy megel┼æzze. A fekv┼æbeteg-ell├Īt├Īsban legal├Ībbis mindenk├®pp, jelenleg m├®gis ezt az utat v├Łzion├Īlom valamikor a (k├Čzel)j├Čv┼æben megval├│sulni. Itt is rengeteg k├®rd├®st lenne ├®rdemes boncolgatni, de most ez is t├║l messzire vezet...
V├®g├╝l ├║jfent egy egyszer┼▒ ├Ībr├Īval kanyarodn├®k vissza a probl├®m├Īk gy├Čker├®hez, mely meg is adja a "Mi├®rt?"-re a v├Īlaszt. Az ├Ībra azt mutatja, hogy h├Īny doll├Īrt sz├Īn az ├®n eg├®szs├®g├╝gyi kiad├Īsaimra az ├Īllam. Vagy a kedves Olvas├│├®ra. ├ēvente. ├ēs mennyit sz├Īn a fent eml├Łtett szlov├Īk vagy cseh korm├Īny ├Īllampolg├Īraira? Nem csak a dolgoz├│k fizet├®s├®ben van 30% k├╝l├Čnbs├®g. Na - t├Čbbek k├Čz├Čtt! - itt a baj....
Megjegyz├®s: a magyar ├Īllam teh├Īt v├Īs├Īrl├│er┼æ-parit├Īson(!) sz├Īn ├®vente, fejenk├®nt 1500 doll├Īrn├Īl kevesebbet az eg├®szs├®g├╝gyi kiad├Īsokra. Nem (csak) az ├®pp regn├Īl├│ korm├Īnyzatot szidom most, tiszt├Īban vagyok vele, hogy jelenleg nincs lehet┼æs├®g a makroallok├Īci├│ ├Ītrendez├®s├®re, csak pr├│b├Īlom ├®rz├®keltetni a realit├Īsokat, mi├®rt ├®rezz├╝k azt, hogy ez valahogy nem m┼▒k├Čdik. EZ NOMIN├üL├ēRT├ēKEN K├¢R├£LBEL├£L EGY DARAB(!) PET-CT VIZSG├üLAT FINANSZ├ŹROZ├üSA! De tulajdonk├®pp annyi sem....
Friss: Visszavont├Īk az onkol├│giai kezel├®sek indik├Īci├│j├Īt m├│dos├Łt├│ javaslatot
qaly | 2012-12-16 12:47:27
"Eredm├®nyes volt Szab├│ M├Īt├® ombudsman k├®r├®se, a korm├Īnyzat p├®nteken visszavonta a r├Īkbetegek gy├│gyszerez├®s├®t ├║jraszab├Īlyoz├│ rendelettervezetet." ├Źrja a n├®pszabads├Īg online. Ugyanakkor pedig: "K├®t ├®v alatt k├®tmilli├Īrdr├│l tizenk├®tmilli├Īrdra n┼ætt a gyakran r├Īkbetegekn├®l is haszn├Īlt ├║gynevezett biol├│giai ter├Īpi├Īk k├Člts├®ge." Az OEP gy├│gyszerkassz├Īja pedig ├Čtsz├Čr├Čs├®re n├Čvekedett az ut├│bbi m├Īsf├®l ├®vben. Ja m├®gsem. Az Eg├®szs├®g├╝gyi alap forr├Īsai, a korm├Īny ├Īltal az eg├®szs├®g├╝gyre ford├Łtott kiad├Īsok pedig ├Čr├╝lhet├╝nk, ha re├Īl├®rt├®ken maradtak.
T├®nyleg ilyen iszonyatosan neh├®z felfogni, hogy ez mit jelent?? Ha t├Łz embert szeretn├®nk megvend├®gelni kavi├Īrvacsor├Īra minden ├®vben egy alkalommal 10 ezer forintb├│l, de hirtelen a kavi├Īr ├Īra t├Łzszeres├®re emelkedik, akkor vagy nem fog jutni mindenkinek a kavi├Īrb├│l, vagy mindenkinek jut, de csak zs├Łros keny├®r. Hihetetlen m├®rt├®kben fejl┼ædnek az eg├®szs├®g├╝gyi technik├Īk, ami azt jelenti, hogy iszonyatos m├®rt├®kben dr├Īgulnak is, amivel nem tud l├®p├®st tartani egyik orsz├Īg gazdas├Īga sem. Vagy t├Čbbet kell ford├Łtania a brutt├│ nemzeti ├Čsszterm├®k├®b┼æl, vagy sz┼▒k├Łteni, racionaliz├Īlni kell a szolg├Īltat├Īsi csomagot. Nincs m├Īs ├║t. Ez nem akarat ├®s sajnos nem m├®lt├Īnyoss├Īg k├®rd├®se!!! Abszol├║t arrafel├® tartunk, hogy a sz┼▒k├Čss├®g ok├Īn puha sorol├Īssal fog eld┼ælni, hogy ki kaphat dr├Īg├Ībb kezel├®st, azaz egy├®ni ├®rdek├®rv├®nyes├Łt├®s lesz, ami mindannyian tudjuk mit jelent. ├Źgy legal├Ībb vil├Īgos viszonyok ment├®n d┼ælt volna el...Komolyan azt gondoljuk, hogy a vil├Īg legdr├Īg├Ībb, legfejlettebb technol├│gi├Īi mindenkinek azonnal el├®rhet┼æek?? Itthoni finansz├Łroz├Īsi keretekb┼æl??
K├®tmilli├Īrdr├│l tizenk├®tmilli├Īrdra!! Hatszoros├Īra. K├®t ├®v alatt. Nem tudom el├®gg├® hangs├║lyozni, hogy NINCS ENNYI P├ēNZ. ├ōri├Īsi k├╝l├Čnbs├®g van a GDP n├Čveked├®si ├╝teme, ├®s az eg├®szs├®g├╝gyi kiad├Īsok forr├Īsig├®ny├®nek n├Čveked├®se k├Čzt. Ha egy szolg├Īltat├│i szektorban, jelen esetben az eg├®szs├®g├╝gyben egy fajta kezel├®sb┼æl megvessz├╝k a legjobbat, a legdr├Īg├Ībbat ├®s azt mindenf├®le korl├Ītoz├Īs ├®s racion├Īlis indok n├®lk├╝l adjuk mindenkinek, annak is akinek nem hat├Īsos, vagy nem jelent szignifik├Īns javul├Īst, akkor nem jut semmi m├Īsra. Az├®rt ├Łrom le mindezt, mert ha ├Łgy n├Čvekszenek tov├Ībb a v├Īrt k├Člts├®gek (m├Īrpedig ├Łgy fognak) ├®s tov├Ībbra sem v├Īltozik semmi, akkor m├®g enn├®l is esetlegesebb lesz, hogy vajon jut -e b├Īrmilyen ell├Īt├Īs, a k├│rh├Īzban gy├│gyszer vagy k├Čtszer a kedves Olvas├│nak, vagy ak├Īr nekem! Annak persze, aki ezt m├Īs ├║ton biztos├Łtja mindig jutni fog... Vagy szolg├Īltat├Īsi csomag racionaliz├Īl├Īs, vagy forr├Īsb┼æv├Łt├®s. Nincs m├Īs lehet┼æs├®g. A korm├Īny t├Čbb p├®nzt biztosan nem ad, b├Īrcsak meggy┼æzhet┼æ lenne....de el┼æbb-ut├│bb h├Ītha olvass├Īk a blogot.
Enn├®l jobban nem tudom szeml├®ltetni az indokaimat (2010-es adatok, az├│ta 5% al├Ī ment├╝nk!):