1700 kórházi ágyat szerelnek fel Ausztriában multimédiás kijelzőkkel - adta hírül az sg.hu. Ez az összes kórházi ágy mintegy 3%-át jelenti Ausztriában, mindenképp jelentős szám. A készülékek 2016-ig összesen 27 intézménybe (12 kórház, 12 geriátriai központ és 3 bentlakásos otthon) jutnak majd el. A betegágy melletti érintőképernyők elsősorban, vagy inkább első körben szórakoztatási céllal lesznek telepítve a pályázati nyertes A1 mobilszolgáltató által. Több, mint valószínű, hogy ugyanarról az eszközről van szó, amelyet az A1 telekom már 2011-ben is tesztelt egy bécsi kórház idegsebészeti osztályán.
A terminálon lehet internetezni, filmezni, játszani, tartani a kapcsolatot a családdal, barátokkal és természetesen orvosszakmai célokra is használható; a beteg oktatására, leletek bemutatására, viziteken demonstrációra, esetmegbeszélésre és döntéstámogatásra stb. . Találtam egy bemutató videót is, egész jól kivitelezett, azt is megtudhatjuk belőle, hogy az átlag osztrák is Tivoli Audio rádióval mászkál :)
Látható, hogy mennyi felhasználási területe lehet egy ilyen eszköznek, és ez csak a jéghegy csúcsa. Gondoljunk bele, ha például rá lehetne csatlakoztatni majd egy (akár vezeték nélküli) ultrahang fejet, és pillanatok alatt bele lehetne pillantani az akutan panaszos betegbe, vagy azonnali videókonferenciát kérni egy specialistától, a teljes lelet és a kórtörténet megosztásával úgy, hogy a beteget magát is látja a távoli kolléga, kérdezhet tőle. Minden betegadat egy külső munkaállomáson azonnal megjelenhet, a kommunikációs lehetőségek legszélesebb tárházával, tényleges valós idejű kontrollal, akár távolról is.
Mindenképp ez a jövő, és az IT, valamint a multimédiás szektor innovációi lassan lecsöpögnek a betegellátásba is, persze sajnos mindez sok-sok pénzbe kerül. Előbb-utóbb azonban robbani fog ez a bomba, és remélhetőleg - hitem szerint - nagy áttörést, bizonyítékokon alapuló, azonnali döntéstámogatást és hatékonyabb betegellátást fog jelenteni az e-health elterjedése a mindennapi egészségügyi ellátások során.
Tetszett a cikk? Kövessen minket a Facebookon!

Tekintettel a Facebook oldalunkon kiírt szavazás eredményére ez a poszt beleillik mind a napi aktualitás, mind a nemzetközi kitekintés témakörbe. Robert Francis neve fémjelzi azt a vizsgálatot, amely Nagy-Britanniában a mid-staffordshire-i kórházak működését elemezte a 2005-2009-ig tartó időszakban, és amely elemzés számos visszaélésre, hiányosságra derített fényt. A tanulmány hosszú előkészítést, nyomozást és számos interjút követően idén februárban került csak nyilvánosság elé, és már most a brit egészségügy eddigi legnagyobb botrányát váltotta ki. Az írás szerint a költséghatékony működés jegyében mintegy 1200 beteg vesztette életét a kórházi mulasztások miatt, számos beteg pedig indokolatlanul szenvedett vagy maradt megfelelő ellátás, gondozás nélkül. Persze itt a költséghatékony jelző használata – számos hazai fordításban is – meglehetősen kérdéses, költséghatékonyságról itt szó sincs, legfeljebb költségcsökkentésről beszélhetünk. A beszámolókban a legkülönfélébb panaszokat olvashatjuk; kikapcsolt nővérhívó, kevés és gondatlan szakszemélyzet, a betegek nem jutottak fájdalomcsillapítóhoz, nem kaptak segítséget ahhoz sem, hogy könnyítsenek magukon, illetve a leírás szerint volt, aki annyira kiszáradt, hogy a szobában lévő vázából volt kénytelen pótolni a folyadékot. Ezen problémák egy részére persze a harcedzett magyar beteg csak legyint, a vázás történet pedig kicsit furcsa (akkor már a csapig is el lehet talán jutni), így nehéz a szubjektív szöveges beszámolók alapján igazságot tenni. Mindenesetre a vizsgálat alaposnak és széleskörűnek tűnik, valamint a bizonyítékok is eléggé egy irányba mutatnak ahhoz, hogy feltételezzük; tényleg nagy bajok voltak/vannak egyes brit egészségügyi intézményekben. Ráadásul néhány belsős dolgozó is megerősítette a visszaéléseket azok nyilvánosságra kerülése után, elmondásuk szerint meg is fenyegették/zsarolták a lázongó alkalmazottakat az időszak alatt. Természetesen ezek után további kórházakban indít majd vizsgálatokat a brit NHS (National Health Service - Nemzeti Egészségügyi Szolgálat). Ráadásul egy nemrég megjelent nemzetközi összefoglaló szerint a szigetország egészségügyi rendszere globális indikátorok szerint is rosszabbul teljesít a vártnál; itt elsősorban a születéskor várható, egészségben eltöltött életéveket, a halálozási arányszámok közül pedig a légúti fertőzéseket, a koraszülésből adódó haláleseteket és az emlőtumorokat hozza példaként. Hozzáteszem a tanulmány csak nyugat-európai országokat, az Egyesült Államokat, Ausztráliát és Kanadát vette górcső alá, sajnos a hazai mutatók ezeket is jóval alulmúlják.
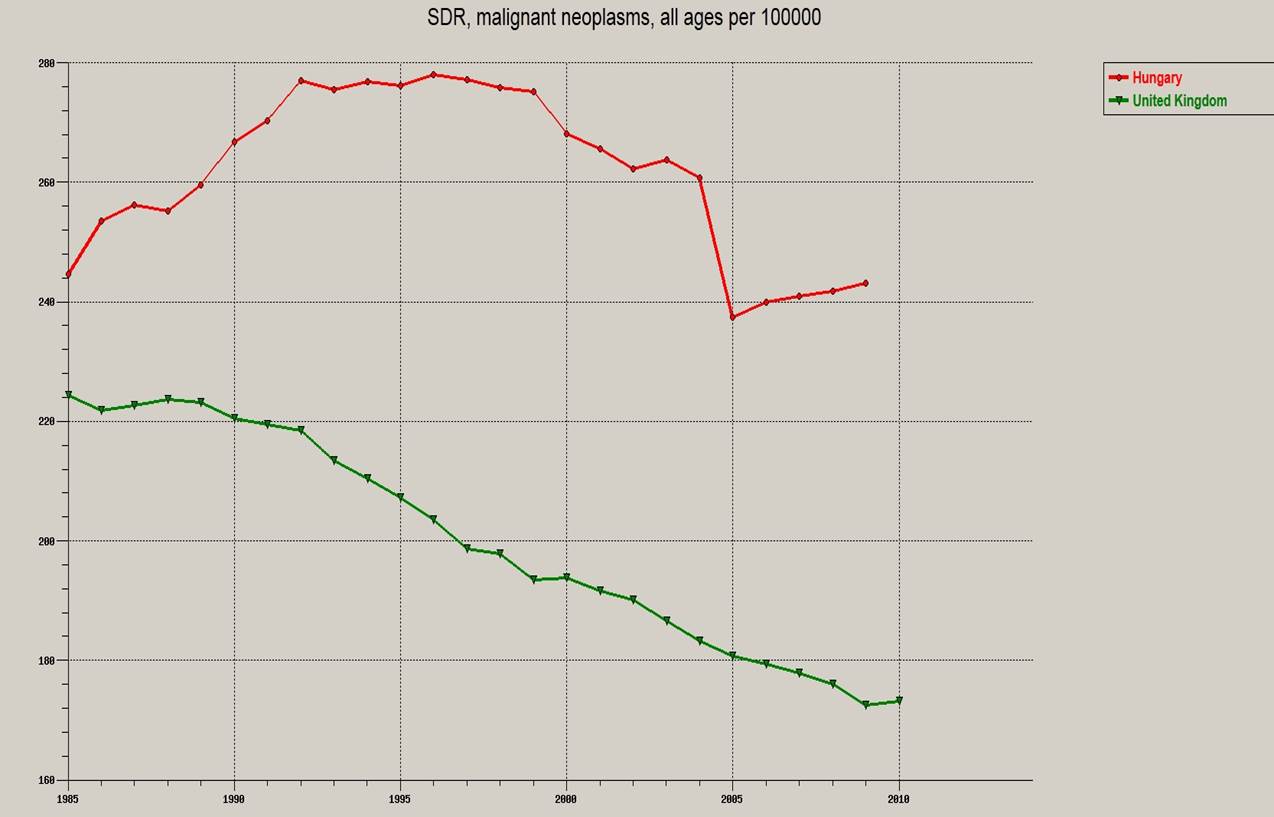
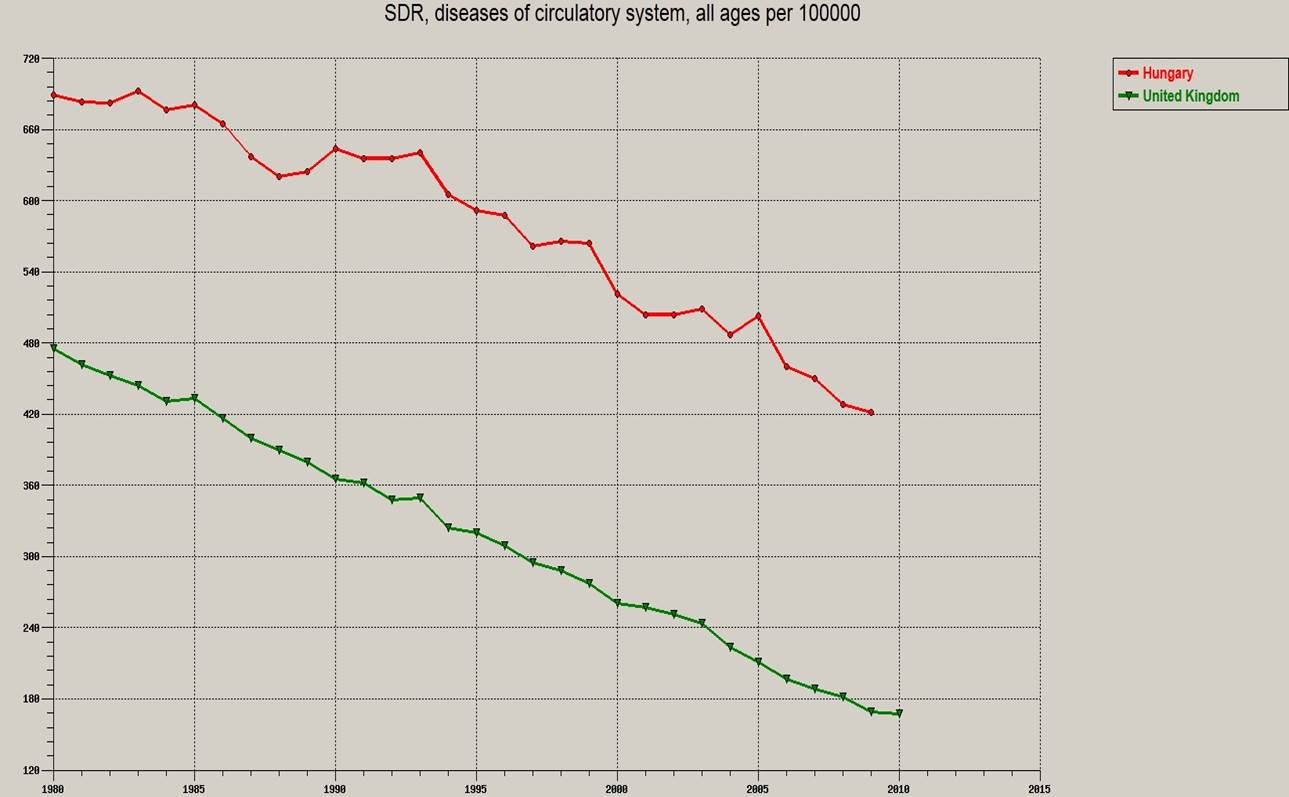
100.000 főre eső tumoros betegség és a keringési rendszer betegségei okozta standardizált halálozási arányszám Nagy-Britanniában (piros) és Magyarországon (zöld), WHO adatbázis
Nagy –Britanniában az egészségügyi ellátás teljes körűen, állampolgári jogon biztosított, adókból finanszírozott Beveridge-rendszer, a lakosságnak csupán 10-13%-a vesz igénybe külön privát biztosítást. Önrész vagy co-payment fizetés nincs. A területi ellátásszervezés az ún. PCT (primary care trust – nagyságrendileg kb. 200 tröszt) kezében van, ezek a szervezetek rendelkeznek a költségvetés mintegy 85%-a felett (az egészségügyre szánt forrás meghaladja a GDP 8%-át, egyes adatbázisok szerint már a 9%-át is). A trösztök feladata a hozzá tartozó lakosság számára a szolgáltatások vásárlása, szervezése, ebben a folyamatban pedig az alapellátás kiemelt jelentőségű. Magasabb szintű (kórházi, szakorvosi) ellátást csak indokolt esetben kap a beteg, a háziorvosok ún. kapuőri funkciója nagyon erős, ezzel is a költséghatékonyság irányába terelve a rendszert (a háziorvosok finanszírozása Angliában is alapvetően fejkvótán alapul). A kórházi ellátásban különböző „szintű” kórházak vesznek részt, melyek az NHS-től többé vagy kevéssbé függetlenek is lehetnek, a kórházi ellátás finanszírozása a hazánkban is ismert HBCS-rendszer szerint zajlik (persze részeleteiben különbözően). Nagy – Britanniában viszonylag kevés az akut ellátást nyújtó kórházi ágyak száma, és még hazánkhoz viszonyítva is kevés az egy főre jutó orvosok száma (igaz, ez így legalább arányban van, nem úgy, mint nálunk). Nem meglepő tehát, hogy a várólisták jelentik az egyik legnagyobb problémát. Érdekesség, hogy a Nemzeti Egészségügyi Szolgálat, az NHS a világ egyik legnagyobb munkáltatója, alkalmazásában 1,3 millió dolgozó áll.
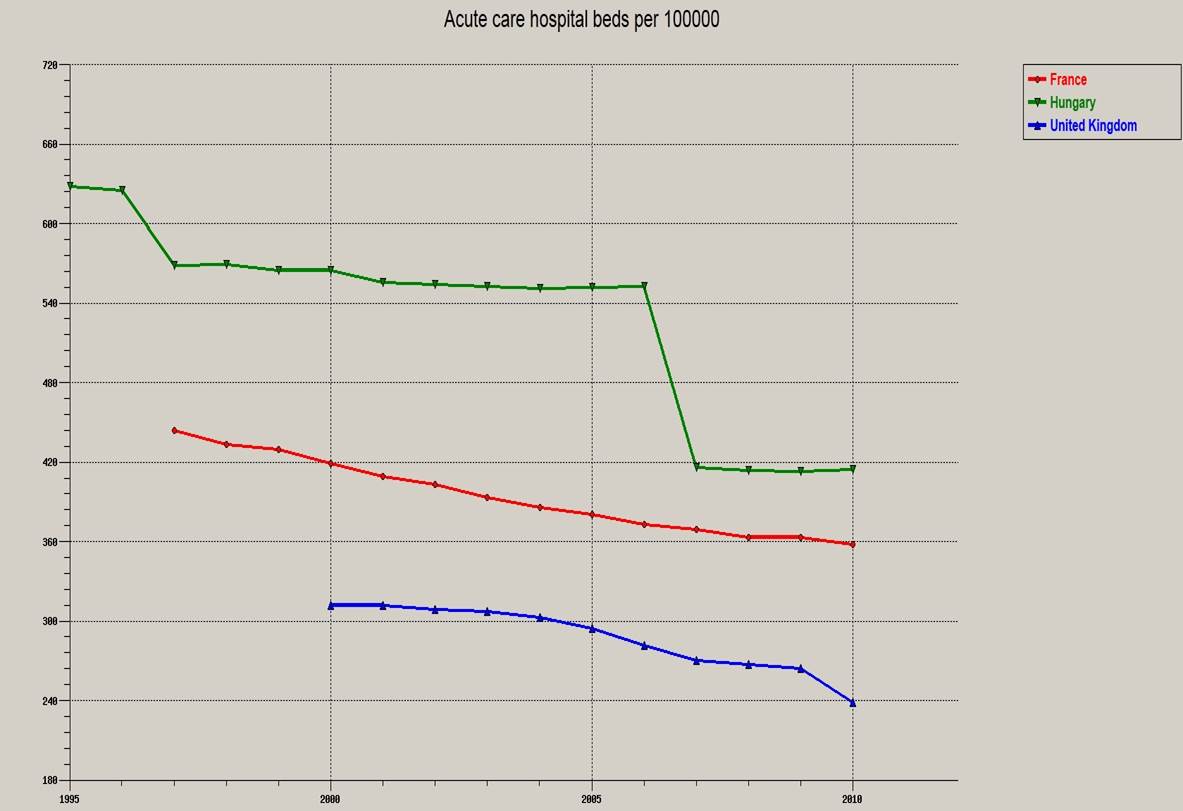
Akut ellátást biztosító kórházi ágyak száma Nagy-Britanniában (kék), Franciaországban (piros) és Magyarországon (zöld), WHO adatbázis
Nálunk szerencsésebb helyzetben lévő államoknak is megvan tehát a saját problémájuk az egészségügyi rendszerükön belül. Érdemes ugyanakkor tanulmányozni egy-egy ország stratégiáit, reformjait és hibáit, mert sokat tanulhatunk belőle. Ebben az ágazatban pedig különösen igaz, hogy nem érdemes a saját hibáinkból tanulni, főként nem úgy, hogy mi már eleve ennél rosszabb helyzetből indulunk...
Tetszett a cikk? Kövessen minket a Facebookon!
/Amennyiben valaki mélyebben érdeklődne Nagy-Britannia egészségügyi rendszere iránt IDE kattintva megteheti./

Méltányosság vagy költséghatékonyság? Mert ne legyünk szégyenlősek kimondani; a jelenlegi egészségügyi rendszerben a két fogalom, a két szemlélet sajnos nem fér meg egymás mellett. Ezt az egészségügyi struktúrát és forrásteremtési, allokációs rendszert nem a ma társadalmára teremtették. A tegnap megoldása ma már nem állja meg a helyét; a lakosságszám (nem csak itthon, a jóléti társadalmakban általában) csökken vagy stagnál, egyben óhatatlanul öregszik, az igények nőnek, a technológia pedig egy gyorsvasút (japán, nem a Budapest-Sopron IC!) sebességével fejlődik. Fenntarthatatlan, csak nagyon nehéz kimondani, még nehezebb beismerni. De erről majd egy későbbi bejegyzésben bővebben is szó lesz.
Nyilvánvaló, hogy ha csak és kizárólag költséghatékony prevenciót, diagnosztikát és terápiát, valamint rehabilitációt végeznénk, azt nehezen nevezhetnénk egy jóléti társadalom megfelelően működő ágazatának. Sokszor nem költséghatékony megoldás az idült dohányosok terápiája, a ritka, de rendkívül költséges betegségek élethosszig való kezelése, a végstádiumú beteg életkörülményeinek javítása, a magatehetetlen vagy nagyon idős betegek ellátása, a hajléktalanokkal való törődés, vagy akár ausztráliában az óriási távolságok miatt kisrepülő segítségével rendelő háziorvosi rendszer. Ugyanígy a csupán esztétikai deformitát okozó állapotok, sérülések kezelése sem az, és még sorolhatnám. Ugyanakkor méltányos. Ez pedig fontos alappillére az egészségügynek. A méltányosságnak pedig alapfeltétele az egyenlő hozzáférhetőség, azonban ez a „szentháromság”, költséghatékonyság-hozzáférhetőség-méltányosság rendkívül törékeny. Hazánkban a forráshiány és az eleve szűk források elégtelen allokációja pedig - véleményem szerint – lehetetlenné teszik, hogy ez a törékeny hármas szője át a rendszert. Nem segíti a döntéshozókat és a dolgozókat az sem, hogy a méltányosság nem túl egzakt fogalom. A költséghatékonyságot még valahogy csak-csak mérhetjük; mennyi ráfordítással érhető el egy egységnyi egészségnyereség? 20 forint? Megfelelő! 20 millió? Nem csináljuk. Persze ezer sebből vérzik ez a módszer is, nehéz az életet és az egészséget forintosítani, ugyanakkor elkerülhetetlen valamilyen fajta költséghatékonysági mutató felállítása. A méltányosság azonban nehezebb ügy. Méltányos –e egy hajléktalannak nyújtott drága beavatkozás? Csak azért, mert nem vezérigazgató még az élethez való jog ugyanúgy megilleti, mint bárki mást. Hogy soha nem fogja visszatermelni a társadalmonak? Ki Tudja. Nem biztos, hogy költséghatékony, viszont méltányos. Más pedig így vélekedik: se nem költséghatékony, se nem méltányos, abból a pénzből (tekintettel arra, hogy eleve kevés van) lehet, hogy egy gyermek életét lehetett volna megmenteni máshol, hisz alig futja korszerű berendezésre. Az akkor és ott felelőssége azonban mindig a jelenlévő dolgozóé. Méltányos –e egy alkoholista, segélyen élő hölgy detoxikálása akut májelégtelenség esetén egy igen drága és ritka eljárással, amikor a mérgezést ő maga követte el öngyilkossági célból bevett gyógyszerek segítségével. Természetesen méltányos. És mi van akkor, ha nem sokkal utána egy család kerül e ugyanabba a kórházba gombamérgezéssel, de nincs elég adszorbens patron a készülékhez, hogy mindannyiuk máját megtisztítsák, így nem tudják megmenteni maradéktalanul a családot? Ennek esélye szinte nulla, évekkel ezelőtt mégis megtörtént. Így is méltányos volt a korábbi beavatkozás? Egyáltalán van -e joga mérlegelni az orvosnak. Ilyen esetben természetesen nincs, de az ő feladata ezt közölni a családdal is.
Nem csak mi éljük át nap, mint nap a költséghatékonyság-méltányosság harcát, nálunk szerencsésebb sorsú országok is küzdenek ezzel a problémával, az ágazat finanszírozhatósága (finanszírozhatatlansága) és a növekvő humánerőforrás-igény szinte mindenhol kihívás elé állítja a döntéshozókat. A különbség talán abban van, hogy itthon nem látom a lázas készülődést és próbálkozást valami újra, valami jobb felé. A humanizmus által széles körben képviselt értékek, úgy mint az együttérzés, megértés, elfogadás és a méltányosság elvi következménye, hogy a törvény van az emberért nem az ember a törvényért. Ezt alkalmazva a szabály illetve a pénz kell, hogy legyen az emberért nem pedig fordítva. A társadalomnak el kell fogadnia, hogy az orvostudománynak megvannak a maga technológiai, emberi és financiális korlátai, azonban amíg van lehetőség egy jobb rendszerre, addig a csönd és a tétlenség a legrosszabb, amit tehetünk...
A fenti címmel közölt írás az inforadio.hu. Ettől sajnos még nagyon messze vagyunk, de az orvostudomány valóban egyre pontosabban képes feltérképezni a tumorsejtek tulajdonságait, viselkedését, genetikai információit. Nehezíti a folyamatot, hogy ezer és ezer féle tumor létezik, és még ugyanaz a tumor is reagálhat máshogy a kezelésre két különböző betegnél, sőt, akár idővel ugyanazon személynél is. Amennyiben azonban sikerül egy-egy daganattípus gyenge pontjait megtalálni, genetikai útvesztőjében rálelni egy sebezhető pontra, igen hatásos terápiát tudnak kifejleszteni a szakemberek. Ezek a személyre szabott terápiák persze körültekintő alkalmazást és alapos, modern diagnosztikát igényelnek, hisz nem mindegy kinek adjuk a szert. Arról nem is beszélve, hogy hihetetlen összegekről beszélünk, így a felesleges terápia - véleményem szerint - megengedhetetlen. Hazánkban (is) a vezető halálokok közé tartozik a rosszindulatú daganat okozta halálozás, méghozzá első helyen (igaz, ha minden kardiovaszkuláris eredetű eseményt összesítünk már holtverseny alakul ki). A KSH adatbázisában a következő értékekre leletem (2011-es adatok):
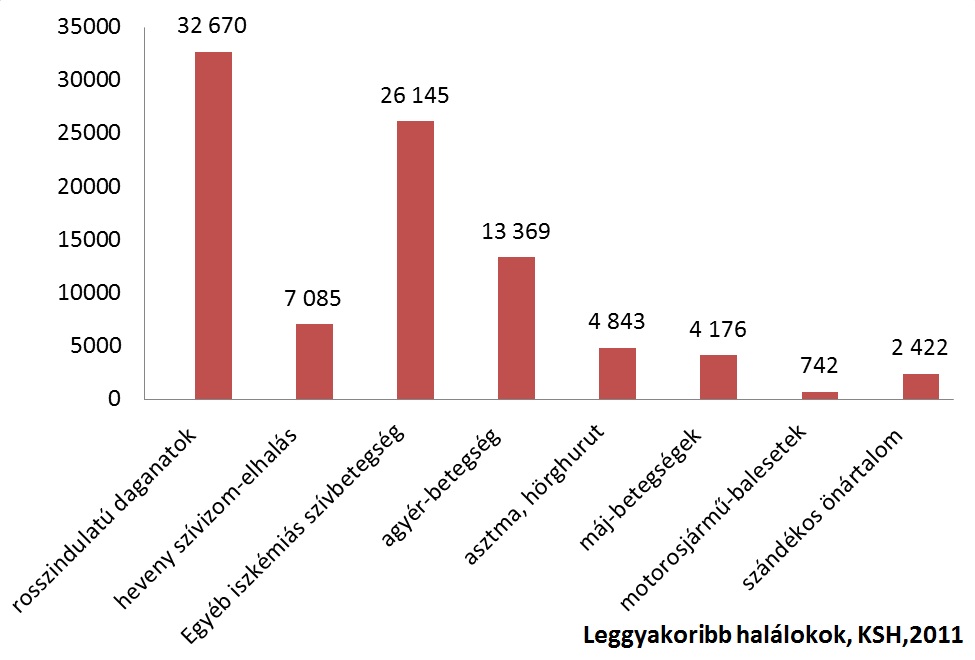
Az éves összhalálozás negyedéért tehető tehát felelőssé a tumoros betegség. Korábban már írtam a fent részletezett, célzott onkológiai kezelések racionalizálására történt minisztériumi kísérletek során kialakult helyzetről, mely pont az ilyen méregdrága, személyre szabott biológiai terápiákat érintette volna. A véleményemet ott már kifejtettem, erről nem beszélek újra, azonban az ügyben friss fejlemény történt. A legújabb hírek szerint elkészült, vagy legalábbis nagyjából elkészült a rendelet második változata, mely ugyan kissé több beteg számára teszi majd elérhetővé a legmodernebb terápiákat, mint ahogy az az eredeti tervekben szerepelt, azonban a jelenlegi, olykor meglehetősen kusza és szubjektív megítéléseken alapuló alkalmazást - nagyon helyesen - szűkíti. Kikerült az eredeti rendelettervből a kitétel, hogy a szer adását fel kell függeszteni, ha két egymást követő képalkotó vizsgálat során is rosszabbodik a beteg állapota (tehát hiába hatástalan a milliós szer, lehet tovább adni), valamint akkor is adható a kezelés, ha a betegnek semmi esélye arra, hogy általa operálható állapotba kerüljön. Ugyanakkor, és ez lehet jó irány, az OEP csak a harmadik kezeléstől veszi át a beteg finanszírozását, amennyiben a szer hatásosnak bizonyul, addig a gyártó finanszíroz. Ez jó, mert nem ösztönzi a gyártót a felesleges, de profitot azért termelő terápiára, hanem csak a valóban hatásos kezelések elvégzésére, ugyanakkor kérdéses lesz az ellenállás mértéke a piaci oldalon.
A szabályozás iránya tehát nem rossz, bár kis lépésekkel haladunk a racionális forrásfelhasználás irányába, de a szándék itt-ott már legalább látszik. Persze a korábbi próbálkozásból kitűnt, mekkora társadalmi ellenállásba ütközik egy-egy szer hozzáférhetőségének korlátozása, pedig sokszor épp a tiltakozó ellátása múlhat azon, hogy mennyire ésszerű a források allokációja; nem vagyunk annyira gazdagok, hogy megengedhessük magunknak a rossz terápiát. Különösen fontos lesz ez ahogy haladunk az egyre modernebb és jobb diagnosztika, kezelések irányába. Mindenkinek a legjobb csak akkor juthat, ha nagyon meggondoljuk a jövőben, hogy kinek mit érdemes adni. Nem csoda, hogy mindenütt a világon a személyre szabott terápia irányába mozdul az orvoslás. Ki tudja, lassan eljöhet az idő, mikor a taj kártyám tárolja majd minden genetikai információmat, és a betegségeim genetikai térképét is, hogy a gyógyszertárban a számomra legeffektívebb, célzott szerekhez juthassak.
A tegnapi, hálapénz kialakulásának indokait firtató eszmefuttatásom után úgy gondoltam egy kicsit érdemes még mélyebbre ásni az egészségügyi ellátórendszerbe. Az egészségügyi mutatóink rendkívül rosszak, a nemrég megjelent friss egészségügyi kiadvány, a Health at Glance 2012 (OECD) is lesújtó képet fest a magyar lakosság egészségügyi állapotáról, még a régión belül is. Lassan ki merem jelenteni egyébként, hogy a fejlett világ egyik legpazarlóbb, legfenntarthatatlanabb struktúráját tudjuk magunkénak. Megpróbálom bemutatni néhány egyszerű adaton keresztül, hogy miért nem elég az az évi egyébként is pofátlanul szűk 1450 milliárd forintnyi közkiadás, ami az egészségügybe folyik, ugyanakkor miért nem érdemes ebbe a rendszerbe egy fillérrel sem többet bevinni. Ezt, így erőltetni ugyanis értelmetlen. Az egy dolog, hogy rossz a finanszírozási rendszer, torz ösztönzők irányítják a benne dolgozókat és az ellátáshoz való hozzájutás teljesen esetlegessé vált, ezeket a problémákat még majdnem mind meg lehetne oldani szemléletváltással, allokációs átalakításokkal és persze jelentős többletforrással. Ahhoz viszont, hogy egy országnak megérje többet áldozni az egészségügyi rendszerére, egy költséghatékony, jól működő és értelmes rendszert kell felépíteni. Itthon most már sajnos az alapoktól újragondolva. Megmutatom milyen rendszerre NEM gondolok, milyen rendszerbe NEM érdemes még több pénzt önteni, és miért nem sikerül áttörést elérni Betegségországban.
Az adatokat mind a WHO adatbázisaiból halásztam.
Születéskor várható élettartam: 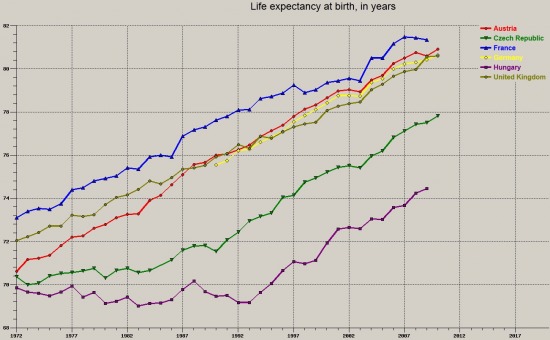
A pontos számok most nem is lényegesek, inkább a folyamatok dinamikája. A hetvenes éves elején Ausztriával (piros) és Csehországgal (zöld) "együtt" indultunk (Magyarország természetesen a lila, azaz mindvégig a legalsó). Ausztria természetesen a szocializmus alatt igen nagy előnyre tett szert, de látható, hogy a kilencvenes évek elejére már Csehország is szépen lehagyott minket. A trend pedig folytatódott tovább a rendszerváltás után is; Csehország előnye mára körülbelül 3 év, Ausztriáé 6 év a születéskor várható élettartam terén. Az olló tehát egyre jobban szétnyílt; a leszakadás az unió többi tagállamától, sőt a régiótól is folyamatos.
100.000 főre jutó keringési betegségek, illetve daganatos megbetegedések okozta halálozási arányszám:
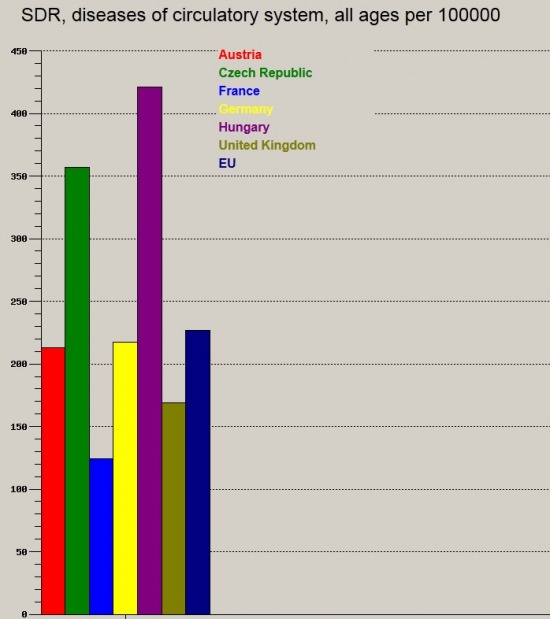
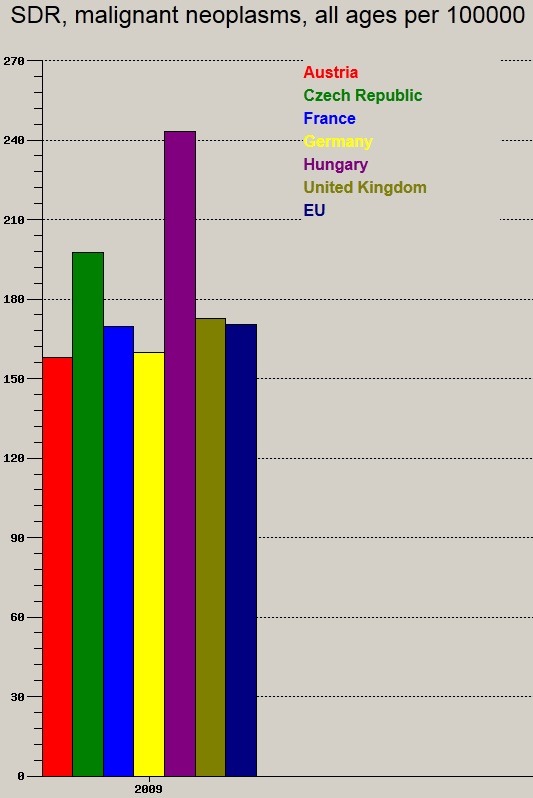
Azt hiszem ez a két ábra sok magyarázatra nem szorul, egyértelműen "kiválóan" teljesítünk, kiugróan nagy hazánkban a 100.000 főre jutó halálozás mind a keringési betegségek, mind a rosszindulatú daganatok terén.
Végezetül pedig egy számított mutató, mely során azt próbálják megbecsülni, hogy mennyivel nőne a várható élettartam, ha a gyógyítható, tehát az elvben elkerülhető, 65 év alatti halálozásokat képes lenne megelőzni az adott egészségügyi ellátórendszer.
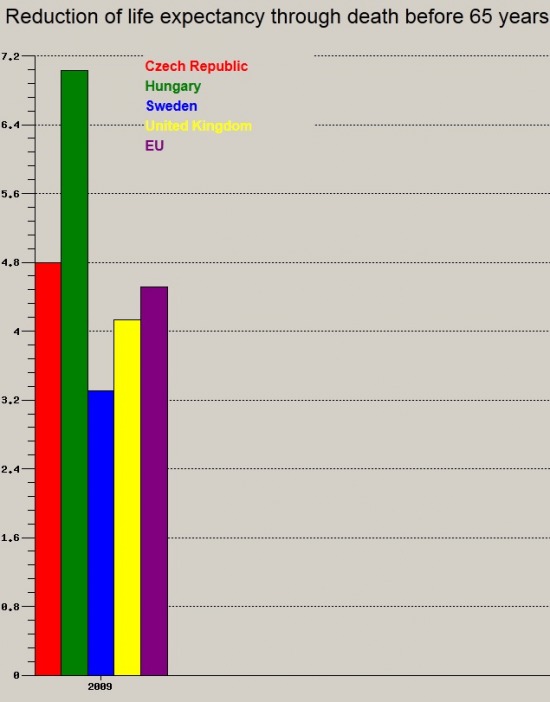
Újabb kiugróan rossz eredmény.
Most pedig lássuk milyen erőforrásokkal próbáljuk mindezt rendbe tenni! Mi az, amit igazán súlyos és értelmetlen pazarlásnak nevezek?
A kórházi ágyak száma 100.000 főre
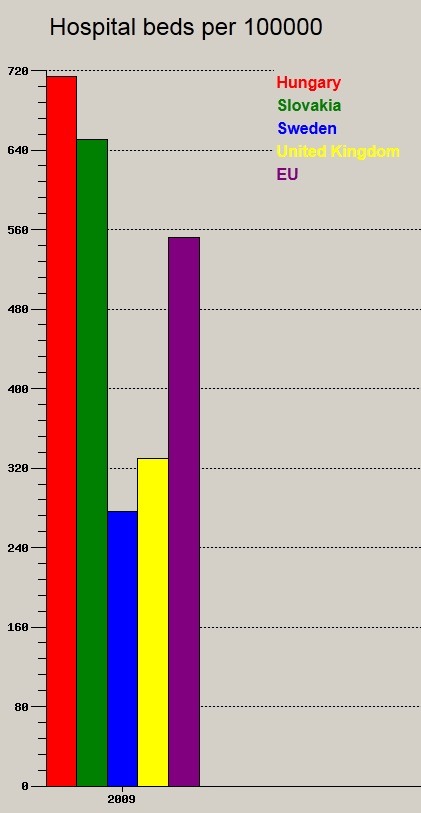
A piros valószínűleg a leggazdagabb ország lehet. Ja, mégsem. A piros csapat a kék csapat harmadát költi fejenként egészségügyi kiadásokra (Magyarország 1000 dollár/fő/év, Svédország több, mint 3000 dollár/fő/év)! Ezt mégis hogy gondoljuk megfelelő minőségben prezentálni?
Ezek az ágyakat valahogy foglalni is kell (átlagos kórházi bennfekvési idő):
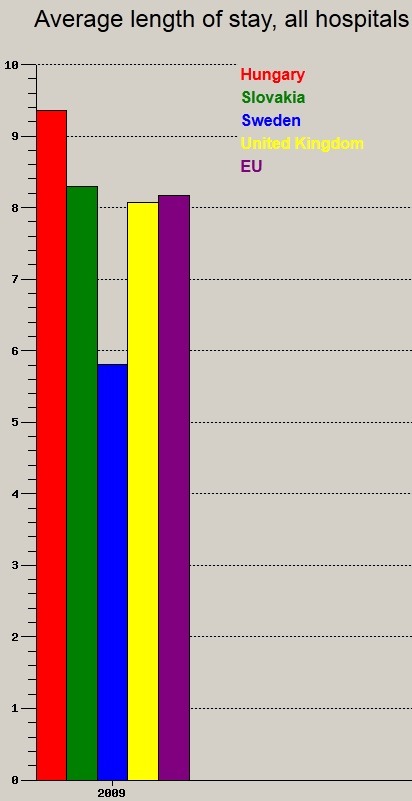
Kihasználjuk tehát a rendszert, ebben nincs hiba, az ágyakon nálunk fekszik mindenki a legtovább. De meddig tervezzük úgy működtetni az egészségügyünket, hogy mindenkit a lehető legdrágább, és legkevésbé hatékony szinten, az aktív kórházi ágyakon fektetünk hetekig egy vérnyomás-beállítás, egy cukoranyagcsere-beállítás céljából, egy általános kivizsgálás okán, vagy egy hasi műtét előtt, mert a műtét napja mindig tolódik. A főorvos úrnak ma ugyanis közbejött más műtét...
Haladjunk hát tovább. Hány orvos-beteg találkozó zajlik évente egy főre átlagolva?
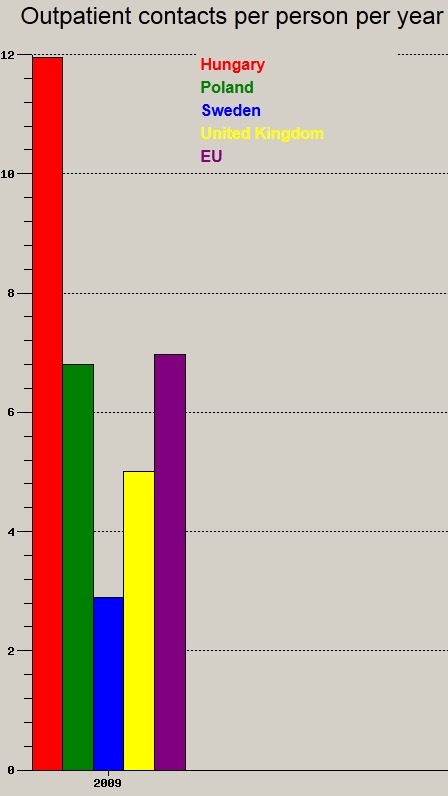
Remek dolog orvoshoz járni, nem igaz? Ismert jelenség szerte a világon, hogy az inaktív lakosság, tehát főként az idősek rendszeres programjává tud válni az orvoslátogatás, és nagyon sok esetben az ok csupán szociális. Hiába, remek a társaság. Itthon elképesztően sok felesleges orvos-beteg találkozó történik. A vizitdíj nem arra való, hogy plusz bevételt termeljen egy ágazatnak, hanem hogy valamennyire csökkentse az adott szolgáltatás árrugalmatlan jellegét, azaz kiszűrje vagy csökkentse az indokolatlan orvos-beteg találkozót. Ezen találkozók csupán egy részéért okolható a beteg, másik részéért az ún. szolgáltató indukálta kereslet a felelős; több találkozás, több hálapénz.
És végezetül ezt a csodálatosan értelmetlen, pénznyelő struktúrát hány orvossal próbáljuk fenntartani?
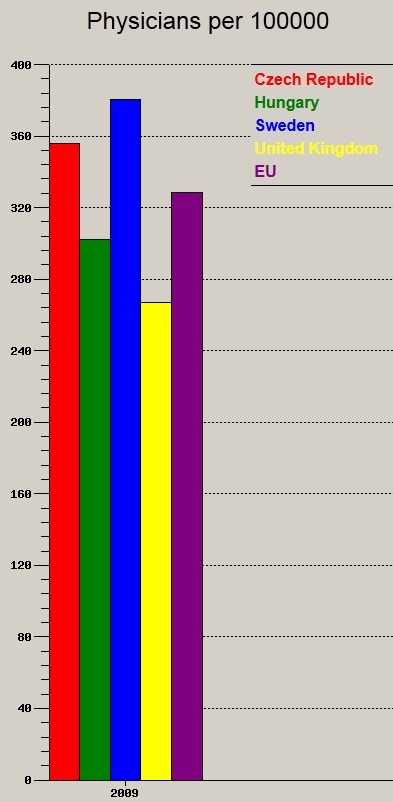
A fenti országok közül egyedül Angliában jut kevesebb orvos 100.000 ezer főre, azonban láthattuk, hogy az ellátórendszerük szerkezete is racionálisabb. Ennek ellenére természetesen folyamatosan küzdenek is az orvoshiánnyal, és emelik a dolgozók számát. A lehető legtöbb kórházi ágy, a leghosszabb bennfekvéssel és a legtöbb orvos-beteg találkozó, mindez a legkevesebb orvossal. Minőség? Költői kérdés.
Egyetlen fontos dolog maradt még hátra. A WHO adatbázisban - bár próbáltam -, nem lehet színt választani. Hosszú perceket töltöttem el azzal, hogy megszerezzem Magyarországnak a sárga színt a hisztogrammokban, de nem sikerült. Pedig reménykedtem, hogy akkor jobb eredményt érünk el. Legalábbis a Játék határok nélkül-ben mindig sikerült. Itt a pazarlás a határtalan, viszont ez nem játék...
Tetszett a cikk? Kövessen minket a Facebookon!
Felfelé ívelő egészségipar - meghatározó ágazat lesz?
qaly | 2012-12-22 16:09:20
 "Újabb állásokat kínál a német egészségipar" írja a medicalonline.hu. Az ágazatban "...mintegy 55 ezer új munkahely létesül 2013-ban. A növekedési kilátásokat szinte csak egyetlen kockázati tényező teszi bizonytalanná, a szakemberhiány. Az ágazat minden második vállalata ebben látja növekedési terveinek legnagyobb kockázatát..."olvasható a cikkben. Ez rendkívüli "elszívóerőt" jelent más - természetesen elsősorban közép- és kelet-európai - munkaerőpiacokat tekintve.
"Újabb állásokat kínál a német egészségipar" írja a medicalonline.hu. Az ágazatban "...mintegy 55 ezer új munkahely létesül 2013-ban. A növekedési kilátásokat szinte csak egyetlen kockázati tényező teszi bizonytalanná, a szakemberhiány. Az ágazat minden második vállalata ebben látja növekedési terveinek legnagyobb kockázatát..."olvasható a cikkben. Ez rendkívüli "elszívóerőt" jelent más - természetesen elsősorban közép- és kelet-európai - munkaerőpiacokat tekintve.
De miért növekszik ilyen óriási ütemben az egészségipar iránti kereslet?
- Korábbi posztomban már említettem, hogy az egészségiparban, legalábbis a közvetlen betegellátásban a szakember, a szakdolgozó nem helyettesíthető gépekkel, és a szakma szubspecializálódásával illetve technológiák fejlődésével egyre nagyobb a szakdolgozói igény.
- Folyamatosan nő az egészségipar termékei iránti igény. Pontosabban egy termék iránt, ez pedig az egészség. Egészségügyi szolgáltatásokra ugyanis nincs igény. Biztosan semmi igény egy sugárterheléssel járó CT-re, nincs igény a vakbélműtétre és a racionális fogyasztónak biztosan nincs igénye a fogtömésre sem. Igény csakis az egészségre van, minden ehhez vezető eszköz csak a közvetett utat testesíti meg. Hozzáteszem ezt az utat kell minél költséghatékonyabban megtenni. Az egészség, mint termék iránti igény pedig a társadalmak elöregedésével és "informáltabbá" válásával, valamint a növekvő elvárásokkal párhuzamosan exponenciálisan nő. Észrevehetjük, hogy ez ráadásul ördögi kör, a jobb ellátás hosszabb várható élettartamot eredményez, ami végül még nagyobb keresletet és költségnövekedést generál.
- Szükségtelenül, de szintén nő az igény egyes problémák "medikalizálódása" okán, a legkülönfélébb panaszok és tünetek következtében is orvoshoz fordulunk, holott sok esetben ez indokolatlan lenne. A WHO egészségdefiníciója alapján is („Az egészség nem csupán a betegségek hiánya, hanem a teljes testi-, lelki- és szociális jóllét állapota.”) látható, hogy az egészségipar, egészségügyi ellátás fogalomkörének határai jelentősen kitolódtak.
- A második világháború után a jóléti államokban gyakorlatilag korlátlanná vált a hozzáférés az egészségügyi szolgáltatásokhoz, ami szintén jelentősen hozzájárul az egészségipar jelenlegi növekedési pályájához.
- A "betegért mindent meg kell tenni, ami emberileg lehetséges" elv is az ágazat iránti kereslet egyik mozgatórugója.
- Káros ugyan, és nem közvetlen az igények növekedéséből fakad, de helyenként jelentős "felhajtóerő" a finanszírozási tökéletlenségekből adódó ún. szolgáltató indukálta kereslet. Értem ezalatt azt, ha az aktuális szolgáltató a teljesítmény alapú finanszírozás következtében abban érdekelt, hogy minél több beteget lásson el/minél több beavatkozást végezzen.
A fenti lista természetesen nem teljes körű, de láthatjuk, hogy az egészségipar növekedésének hátterében jól megfogható okok állnak, a tendencia pedig jelenleg egyértelmű. Érthető tehát, hogy - többek között - a német egészségügyi ágazat munkaerőigénye is jelentős ütemben nő. Bajban lesznek tehát továbbra is a szegényebb államok - köztük Magyarország is - ha meg akarják tartani a jól képzett szakdolgozóikat, márpedig anélkül minőségi egészségügyi ellátást biztosítani lehetetlen. Jelenleg az egészségügy hozzájárulása a hazai GDP-hez közvetlenül 6% feletti, közvetetten a 8%-t is eléri (a kiadásoknak pedig csak 5% alatti részét teszi ki!). Nemzetgazdasági szinten is igen jelentős ágazatról van tehát szó, mely százezres nagyságrendű dolgozót foglalkoztat.
Mi várható a jövőben? Neves közgazdász szakemberek szerint az egészségipar lesz a következő, hatodik ún. Kondratyev-ciklus motorja (7. oldal). Kondratyev orosz közgazdász (344. oldaltól) szerint ugyanis a gazdaságban uralkodó hosszútávú ciklusok viszonylagos szabályossággal követik egymást, a fellendülést pedig egy-egy feltörekvő iparág biztosítja. Jelenleg egyértelmű mélyponton vagyunk, a következő fellendülést pedig számos közgazdász az egészségipartól várja. Az egészségügy tehát kiemelten fontos, egyre fontosabb téma nem csak személyes érdekünkből kifolyólag - hisz mindenkit érintő ágazatról van szó - de makrogazdasági és nemzetközi szinten egyaránt.
 A napokban megint fő téma volt az orvoselvándorlás, a bérrendezés témaköre. A konkrét cikk, mely felkeltette a figyelmemet a magyar, a cseh és a szlovák orvosok bérhelyzetével foglalkozik (link). Pedig most volt fizetésemelés. Botrány, a végén már megint emelés lesz, pedig válság van...A végén még marad itthon orvos. A béremelés igenis kétélű (háromélű?) fegyver. Egyrészt itthon tarthatja az orvosokat, másrészről erős antipátiát, feszültséget generálhat a lakosság részéről is. Nagyon összetettnek látom a problémát és én magam sem tudom mi lesz a vége. Tény, hogy a fizetés szemérmetlenül kevés az egészségügyben. Ahogy az iskolákban a pedagógusoknak is. És ahogy számos más területen. Miért kaptak mégis valamennyi emelést, és miért foglalkozunk velük ezek után még most is (azonkívül, hogy az orvos hiánya akutan érződik, míg a pedagógusé csak hosszútávon)? Az orvosnak ugyanis van egy hatalmas előnye! Az orvos "hiánycikk". Nem csak itthon, hanem szerte a világon, és mint hiánycikk az iránta fellépő kereslet óriási, és egyre nagyobb lesz, így a "piaci ára" szépen kúszik felfelé. Ráadásul előállítása költséges és igen lassú, minimum 24 év...ez rengeteg. (Majdnem) mindenki hajlandó tehát komoly összegeket áldozni az egészségügyi személyzetre, már csak azért is, mert az egészségügyben, ellenben más termelői folyamatokkal, a "munkás" nem pótolható gépsorral, sőt! A technikák fejlődésével és a szakmák specializálódásával nemhogy kevesebb, de több szakemberre lesz szükség. Itt rejlik tehát az egészségügyi dolgozók óriási előnye. Tudásuk ugyanakkor a világon mindenhol ugyanúgy alkalmazható, értékük nagy. Lehet beszélni érzelmekről, méltányosságról, lojalitásról, de a végén két kimenet van: elmegy, vagy nem megy el, és nekünk csak ez számít. Ha elmegy még többet kell ülni a rendelőkben, többet kell várni a műtétre, még többet fog késni például az onkológiai diagnosztika, s benne még több lesz a hiba stb. . A késői diagnosztika és kezelés pedig még több kiadást generál. Véleményem szerint pedig alapelv: az egészségügyben az idő ára a növekvő kiadások és a biztosan csökkenő költséghatékonyság, valamint a kezelés utáni rosszabb egészségi állapot! A korai stádiumban megkezdett adekvát terápia mindennél fontosabb lenne! A fegyver harmadik éle a mindenkori kormány felé mutat; 22 év alatt nem mutatkozott semmiféle hajlandóság a bérrendezésre. Megjegyzem más közalkalmazottaknál sem. A kormányzat nem tekintett befektetésként az egészségügyre, holott ezt egyre inkább felismerik máshol. Rendkívül sokat számít a lakosság várható, jó egészségben, aktívan eltöltött élettartama a nemzetgazdaság teljesítőképessége szempontjából is, így az egészségügyre úgy tekinteni, mint "kiadásnövelő" elemre legalábbis biztosan butaságra vall.
A napokban megint fő téma volt az orvoselvándorlás, a bérrendezés témaköre. A konkrét cikk, mely felkeltette a figyelmemet a magyar, a cseh és a szlovák orvosok bérhelyzetével foglalkozik (link). Pedig most volt fizetésemelés. Botrány, a végén már megint emelés lesz, pedig válság van...A végén még marad itthon orvos. A béremelés igenis kétélű (háromélű?) fegyver. Egyrészt itthon tarthatja az orvosokat, másrészről erős antipátiát, feszültséget generálhat a lakosság részéről is. Nagyon összetettnek látom a problémát és én magam sem tudom mi lesz a vége. Tény, hogy a fizetés szemérmetlenül kevés az egészségügyben. Ahogy az iskolákban a pedagógusoknak is. És ahogy számos más területen. Miért kaptak mégis valamennyi emelést, és miért foglalkozunk velük ezek után még most is (azonkívül, hogy az orvos hiánya akutan érződik, míg a pedagógusé csak hosszútávon)? Az orvosnak ugyanis van egy hatalmas előnye! Az orvos "hiánycikk". Nem csak itthon, hanem szerte a világon, és mint hiánycikk az iránta fellépő kereslet óriási, és egyre nagyobb lesz, így a "piaci ára" szépen kúszik felfelé. Ráadásul előállítása költséges és igen lassú, minimum 24 év...ez rengeteg. (Majdnem) mindenki hajlandó tehát komoly összegeket áldozni az egészségügyi személyzetre, már csak azért is, mert az egészségügyben, ellenben más termelői folyamatokkal, a "munkás" nem pótolható gépsorral, sőt! A technikák fejlődésével és a szakmák specializálódásával nemhogy kevesebb, de több szakemberre lesz szükség. Itt rejlik tehát az egészségügyi dolgozók óriási előnye. Tudásuk ugyanakkor a világon mindenhol ugyanúgy alkalmazható, értékük nagy. Lehet beszélni érzelmekről, méltányosságról, lojalitásról, de a végén két kimenet van: elmegy, vagy nem megy el, és nekünk csak ez számít. Ha elmegy még többet kell ülni a rendelőkben, többet kell várni a műtétre, még többet fog késni például az onkológiai diagnosztika, s benne még több lesz a hiba stb. . A késői diagnosztika és kezelés pedig még több kiadást generál. Véleményem szerint pedig alapelv: az egészségügyben az idő ára a növekvő kiadások és a biztosan csökkenő költséghatékonyság, valamint a kezelés utáni rosszabb egészségi állapot! A korai stádiumban megkezdett adekvát terápia mindennél fontosabb lenne! A fegyver harmadik éle a mindenkori kormány felé mutat; 22 év alatt nem mutatkozott semmiféle hajlandóság a bérrendezésre. Megjegyzem más közalkalmazottaknál sem. A kormányzat nem tekintett befektetésként az egészségügyre, holott ezt egyre inkább felismerik máshol. Rendkívül sokat számít a lakosság várható, jó egészségben, aktívan eltöltött élettartama a nemzetgazdaság teljesítőképessége szempontjából is, így az egészségügyre úgy tekinteni, mint "kiadásnövelő" elemre legalábbis biztosan butaságra vall.
A fenti cikkben a Workania állásportál felmérésére hivatkozva megállapítja, hogy az egészségügyben a havi bruttó átlagkereset elmaradása a szlovák és a cseh kollégáktól 24% illetve 35%-os. Miért? Ez hogy lehet? Nem értem... Még jelenleg, az idei béremelés után is!? Tekintettel a hazai egészségügyi rendszerben jelen lévő, igen erős feudális viszonyokra, amely eleve nem teremt paradicsomi helyzetet a fiatal orvosok számára, számomra érthetetlen a jelenlegi hozzáállás. Vagyis éppenséggel érthető, mert megint a "nincs pénz" elvéhez folyamodhatunk. Ráadásul van azért az orvostársadalomnak egy szignifikáns rétege, aki igen kellemesen éldegél a jelenlegi, itt-ott zavaros helyzetben, az újabban félig-meddig legalizált hálapénz mellett pedig nem is nehéz. Így sosem lesz rend és soha nem lesz transzparens, valóban mindenkinek jutó egyenlő ellátásunk. Persze, mindenkinek minden jár, és mindenkinek a legjobb. Csípőprotézis? Hogyne, persze, hogy jár. Igaz, hogy a következő 1 évben tizedannyi, mint ahánynak kellene, de jár. Csak nem most. Most nem fér bele a TVK-ba. De amúgy...amúgy jár. MR? Jár, persze, 3 hónap. Vagy fél év. És itt jön a baj. Mert tudjuk, hogy van ,aki meg tudja oldani ezt a problémát is, és van, aki nem. Csak ebben a játékban annak a kárára fog megoldódni aki kénytelen várni, és a beavatkozás csak nem akar majd eljönni...De ez most túl messzire vezet. A furcsaság tehát, hogy még a saját gazdasági, fejlettségi szintünkön lévő szomszédaink is érzik a probléma súlyát. Nem nagyon, de kicsit jobban, mint Mi. A bérfeszültség óriási társadalmi feszültséget is generálhat, ez világos, és jogos. De ha így folytatódik egyre erősebb lesz (már most is az) az eltolódás a jobb minőségű, gyorsabb és átlátható (!!) magánszolgáltatások felé, amely intézményrendszer önmagában nem az ördögtől való!, de érzésem szerint ez az eltolódás önmagát generálva egyelőre úgy alakul (kidolgozott központi szabályozás és minőség-ellenőrzés nélkül), hogy a lakosság érdekeinek védelme kezdetben biztosan nem kap majd megfelelő súlyt, és ezt csak hosszas piaci verseny billentheti majd helyre (ami más iparágban nem olyan óriási gond, de itt az egészség a "termék"!). Ezt komolyabb előkészítés kell(ene), hogy megelőzze. A fekvőbeteg-ellátásban legalábbis mindenképp, jelenleg mégis ezt az utat vízionálom valamikor a (közel)jövőben megvalósulni. Itt is rengeteg kérdést lenne érdemes boncolgatni, de most ez is túl messzire vezet...
Végül újfent egy egyszerű ábrával kanyarodnék vissza a problémák gyökeréhez, mely meg is adja a "Miért?"-re a választ. Az ábra azt mutatja, hogy hány dollárt szán az én egészségügyi kiadásaimra az állam. Vagy a kedves Olvasóéra. Évente. És mennyit szán a fent említett szlovák vagy cseh kormány állampolgáraira? Nem csak a dolgozók fizetésében van 30% különbség. Na - többek között! - itt a baj....
Megjegyzés: a magyar állam tehát vásárlóerő-paritáson(!) szán évente, fejenként 1500 dollárnál kevesebbet az egészségügyi kiadásokra. Nem (csak) az épp regnáló kormányzatot szidom most, tisztában vagyok vele, hogy jelenleg nincs lehetőség a makroallokáció átrendezésére, csak próbálom érzékeltetni a realitásokat, miért érezzük azt, hogy ez valahogy nem működik. EZ NOMINÁLÉRTÉKEN KÖRÜLBELÜL EGY DARAB(!) PET-CT VIZSGÁLAT FINANSZÍROZÁSA! De tulajdonképp annyi sem....
Nem kaphatnak drága kezelést a reménytelennek ítélt rákbetegek - Valóban ilyen egyszerű?
qaly | 2012-12-14 23:45:46
A fenti címmel közölt cikket a napokban, december 12-én az index.hu hírportál. Azóta az ügy sajtóvisszhangja és a lakosság elégedetlensége folyamatosan nő, itt-ott igen indulatos hozzászólások születnek. A téma nagyon érzékeny, sajnos bármelyikünk kerülhet olyan helyzetbe, hogy egy-egy ilyen változtatás közvetlenül vagy közvetve érintse. De miről is van szó? Próbáljunk meg venni egy nagy levegőt, és félretéve a rögtön kialakuló heves érzelmi reakciókat (ami ebben a helyzetben különösen nehéz) a valós tényekből kiindulva elemezni a döntéseket, értsük meg, hogy mit szeretnének tenni velünk és miért! Nagyon sok cikk jelent meg a sajtóban arról, hogy ami történt elfogadhatatlan, szembemegy az élethez és egészséghez való joggal. Én most arra vállalkozom elsősorban, hogy az érvrendszer másik oldalát próbáljam bemutatni. Előre leszögezem, hogy amit írok csupán a saját véleményem, nem tudom mi a jó megoldás, és nem vagyok érdekelt semmilyen kimenetelben sem. Csak szempontokat vázolok, érveket ütköztetek, gondolkodom.
Az ügy elindítója az Emberi Erőforrás Minisztérium (Egészségügyi Államtitkárság) által kidolgozott jogszabály-módosítás ("Az egyes egészségbiztosítási tárgyú miniszteri rendeletek módosításáról szóló EMMI rendelet tervezete", 2012. december 11.), mely módosítja egyes speciális daganatellenes szerek indikációs körét.
Ezek a terápiák molekuláris, célzott daganatellenes szereket takarnak, melyek hatóanyagai (többnyire) monoklonális antitestek, ezek a kis fehérjék - mint kulcs a zárba - speciálisan kötődnek egyes sejtek felszínéhez (illetve az ott található receptorokhoz), és befolyásolják annak működését, gátolják a növekedést. Jelen esetben közvetve vagy közvetlen a daganatét, méghozzá esetünkben a vastagbélrákét, valamely, növekedéséhez elengedhetetlen folyamat "megzavarása" révén. Jó gyógyszerek, sokszor hatásosak és köszönhetően a speciális hatásuknak közel sem olyan toxikusak, mint sok más, főleg régebbi, általános hatású kemoterápiás szer. És drágák. Iszonyatosan, nagyon, nagyon drágák. Egy-egy kezelés sok százezer forint. Nem egy komplett terápia, hanem egy darab kezelés. Ez általában heti-kétheti egy alkalom, változó időtartamban és dózisban. Különböző számokat hallhatunk a vastagbélrák incidenciájáról, vegyünk most alapul a cikkben is megjelent 9000 új megbetegedést évente. Az adatok nagyon elnagyoltak csakis kizárólag az arányok bemutatására szolgálnak, de gondoljunk bele, ha 9000 főt kezelnénk a legújabb, legdrágább szerrel, még egy "baráti", másfél millió forintos kezelési költséget számolva is 10-15 milliárd forint költséggel kell számolnunk. Ez az össz éves gyógyszerkiadásokhoz mérten is jelentős összeg (annak durván 3-4%-a lehet).
A financiális okok tehát világosak, a források szűkösek, valamit tehát tenni kell, ha mindenki megkapná a jelenleg létező legjobb technikát, legjobb gyógyszert, leggyorsabb gyógymódot (mert jobb ha nem áltatjuk magunkat, nem kapjuk meg, lehetetlen lenne) az első negyedév végére nem maradna pénz. Ez sajnos tény, amivel nem lehet vitatkozni. Illetve lehet, de nem érdemes, pénzt sajnos nem tudunk a semmiből előteremteni (jelentős kormányzati szándék pedig 20 év alatt sosem volt). Mit lehet tehát tenni? Az egyetlen lehetőség a szolgáltatások korlátozása, mégpedig amennyire lehet transzparens makroallokációs eljárásokkal. A feltételeket tehát előre deklaráltan, mindenki számára elérhető és érthető módon kell "tálalni". (Más kérdés, hogy véleményem szerint az előzetes kommunikáció és a körülmények interpretálása jelen esetben egyenlő volt a nullával, társadalmi kommunikáció nélkül pedig nem lehet ilyen döntéseket "fű alatt" meghozni, így még az esetlegesen jó irányba történő változások bevezetése is nehézkes!) Az új feltételek szerint elsővonalbeli (tehát elsőként, általában kombinációban alkalmazandó) szerként alkalmazhatóak a fenti hatóanyagok, ameddig nem jelentkezik progresszió, illetve előrehaladott, áttétes esetben, amennyiben az onkológiai team szerint a betegség regressziója, javulása esetén műtéti, végleges megoldás is szóba jön. Nem kaphat tehát ilyen kezelést az, akinél a kezelés alatt nő tovább, vagy ad áttétet a tumor (hisz a szemünk előtt válik hatástalanná a több millió forintos szer!!), illetve az - a leggyakrabban végstádiumban lévő - beteg akinél a szakemberekből álló team sem vár már javulást a célzott terápiától. Ezekben az esetekben sokszor már sajnos csak a szerek mellékhatásait "teszteljük" a betegen...
A fent leírtak elfogadása iszonyú nehéz. A betegség természetéből fakadóan mindent megteszünk a gyógyulásért, sajnos én is tudom milyen egy ilyen helyzet...De meg kell értenünk, hogy a fenti terápiák (és még nagyon sok más, hasonlóan komoly terápia) alkalmazhatóságát rendkívül precíz, szigorúan meghatározott keretek közé kell szorítani. Egy dolog viszont elfogadhatatlan; ha a betegnél bizonyítottan hatásos terápiát korlátozunk "költségcsökkentés" címén. Véleményem szerint jelen esetben nem erről van szó, különösen ha figyelembe vesszük azt, hogy még előrehaladott stádiumban is joga van az onkológiai teamnek eldönteni, hogy a beteg esetében van-e még esély a terápia sikerességének. A gyógyszerkiadások valóban szakmai alapokon történő felhasználása nagyon fontos lépés lenne a sikeres egészségügyi finanszírozás felé. Fontos megérteni, hogy minden felhasznált fillér valahonnan máshonnan hiányzik, más betegtől vesszük el!! Sajnos nem megengedhető az a luxus (bárcsak az lenne), hogy biztosan hatásos terápiák tucatjai helyett finanszírozzon egy bizonytalant az Egészségpénztár. És ez nagyon kegyetlen, mert itt minden szalmaszál számít, a beteggel szemben pedig végül az onkológus áll, ő mondja ki, hogy "eddig és nem tovább, ez a szer már nem hatásos", nem pedig a jogszabály alkotója.
Szakmai érvek és ellenérvek születtek neves szakértőktől, egyes források megneveztek más szakértőt, mint a jogszabály születésének egyik segítőjét. Az itthoni érdekeltségeket és viszonyokat tekintve nehezen tudok elképzelni olyan vezető onkológust, aki nyíltan ki merné, vagy inkább ki akarná mondani, hogy igenis jobban át kéne gondolni néhány terápia alkalmazását, indikációs körét. Pedig az alkalmazhatóság tisztázása és a megfelelő szabályozás a betegek érdeke is! Mindezek után a számomra legmegdöbbentőbb fordulat Szabó Máté ombudsman nyilatkozata volt. Mélyen tisztelem az alapvető jogok biztosának tevékenységét, de véleményem szerint ilyen szinten véleményezni szigorúan szakmai és szakmapolitikai kérdést legalábbis furcsa.
Gyanítom, hogy gondolataim sokak nemtetszését vívta ki, és valóban nagyon nehéz bármilyen más nézőpontból tekinteni a helyzetre de nagyon fontos kihangsúlyozni a tényt, hogy rendkívül sok beteg van a rendszerben, és véges a keret. Azokat a terápiákat, illetve azon betegek terápiáját, ahol valós esély van a gyógyulásra, vagy a progresszió jelentős lassítására, támogatni kell! A rendszerből forrást kivonni, költségcsökkentésre törekedni az egészségügyben lehetetlen és nem szabad, a forrásokat a lehető legjobban elosztani szűkösségük okán viszont kötelező. Az egészségügy, ha jól működik jó befektetés és hihetetlen nagy érték. A kijelentés pedig, hogy ezáltal éppen, hogy több beteg fog hozzájutni a fent tárgyalt terápiához véleményem szerint egész egyszerűen nem igaz. Az indikációs szigorítás miatt egyszerűen nem lehet igaz. Igaz lehet viszont az, hogy jóval több beteg jut hozzá más terápiákhoz, olyan terápiához, ami rajta éppen valóban, bizonyítottan segít. És ez semmit, de semmit nem fog jelenteni annak a családnak, aki a mérleg "rosszabbik" oldalán áll, de a másik oldalon, ahol akár mi is lehetünk, a biztos életet jelentheti...
