Itt az ideje digitaliz├Īlni a p├Īciensek ├®s az eg├®szs├®g├╝gy kapcsolat├Īt
otaku | 2016-06-06 10:58:54
„T├®nyleg itt az ideje digitaliz├Īlni az eg├®szs├®g├╝gyet?” – Erre a k├®rd├®sre azt szoktam v├Īlaszolni, hogy nem, de itt az ideje digitaliz├Īlni a p├Īciensek ├®s az eg├®szs├®g├╝gy kapcsolat├Īt, hiszen minden eszk├Čz├╝nk adott ehhez, r├Īad├Īsul az eg├®szs├®g├╝gy ├╝gyfelei, a betegek m├Īr minden m├Īs ter├╝leten hozz├Īszoktak a digit├Īlis kapcsolattart├Īshoz.

Az elm├║lt ├®vtizedben egy orvos bar├Ītommal kutattuk ├®s tapasztaltuk a m┼▒k├Čd┼æ, val├│s eg├®szs├®g├╝gyi rendszert, ├®s b├Īrmit is vizsg├Īltunk, b├Īrminek is kerest├╝k a l├®nyeg├®t, mindig a p├Īciensn├®l k├Čt├Čtt├╝nk ki. Be kellett l├Ītnunk, hogy az eg├®szs├®g├╝gyben a p├Īciens a „kir├Īly”, ┼æ az, aki val├│di probl├®m├Īval n├®z szembe, ┼æ az, aki gy├│gyul├Īsa ├®rdek├®ben mindent meg fog tenni, minden inform├Īci├│t fel fog kutatni ├®s minden g├Ītl├│ t├®nyez┼æ ellen – joggal – fell├®p majd, vagy esetenk├®nt megker├╝li. Ez├®rt – eg├®szs├®g├╝gyet fejleszteni, jav├Łtani k├Łv├Īn├│ szak├®rt┼æk├®nt – nem tehetj├╝k meg, hogy a tervez├®skor nem sz├Īmolunk az eg├®szs├®g├╝gyi rendszer legkev├®sb├® kihaszn├Īlt er┼æforr├Īs├Īval, a beteggel. Be kell vonnunk, fel kell v├®rtezn├╝nk, engedn├╝nk kell seg├Łteni, ├®s mindezt ├║gy, hogy nem hagyhatjuk figyelmen k├Łv├╝l azt a t├®nyt, hogy a betegnek nem az eg├®szs├®g├╝gy, hanem az eg├®szs├®g ir├Īnt van kereslete.
Napjainkban szinte minden ter├╝letr┼æl tengernyi inform├Īci├│ tal├Īlhat├│ – mindenki sz├Īm├Īra hozz├Īf├®rhet┼æ m├│don – az interneten. Ezen inform├Īci├│k nagy r├®sze f├®lrevezet┼æ, kisebb r├®sze pedig olykor m├®g k├Īros is lehet. Gondoljunk csak bele, hogy hov├Ī vezetett, mit okozott a kaliforniai olt├Īsellenes mozgalom. Az ilyen ├®s ehhez hasonl├│ helyzetek elker├╝l├®se ├®rdek├®ben teh├Īt sz├╝ks├®g van olyan helyekre az interneten, ahol hiteles, naprak├®sz ├®s ├®rthet┼æ eg├®szs├®g├╝gyi inform├Īci├│hoz juthat a p├Īciens. Emellett meg kell teremten├╝nk v├®gre annak a lehet┼æs├®g├®t is – ├®s hozz├Ī az eszk├Čzt –, hogy a beteg hozz├Ījusson ├®s rendszerezhesse saj├Īt eg├®szs├®g├╝gyi adatait, dokumentumait. Mindek├Čzben arr├│l sem szabad megfeledkezn├╝nk, hogy a p├Īciens legfontosabb adatair├│l besz├®l├╝nk, a legmeghat├Īroz├│bb inform├Īci├│kr├│l, amelyek f├Čl├Čtt jelen pillanatban korszer┼▒tlen eszk├Čz├Čk haszn├Īlat├Īval ├®s csak r├®szlegesen rendelkezik. Pr├│b├Īljunk meg ak├Īr egy egyszer┼▒ rendszert az adatai n├®lk├╝l fejleszteni, gyorsan r├Īj├Čv├╝nk: nem lehet. Adatok n├®lk├╝l fejleszteni olyan bonyolult rendszert, mint egy ├®leten ├Īt tart├│ kr├│nikus ├Īllapot jobb├Ī t├®tele? Lehetetlen. Az eg├®szs├®g├╝gyi adat az egy├®n saj├Ītja, melyet el├®rhet┼æv├® kell tenn├╝nk sz├Īm├Īra. Ehhez sz├╝ks├®g├╝k van a betegeknek olyan eszk├Čz├Čkre, amik k├Čnnyen haszn├Īlhat├│ak, ├®rthet┼æek ├®s az orvosi szakma ├Īltal is elfogadottak; melyek haszn├Īlata nem megt├Čri, hanem t├Īmogatja az eddigi protokollokat.

A Laborom leletrendez┼æ ├®s p├Īcienst├Īmogat├│ applik├Īci├│ ├®s webszolg├Īltat├Īs megalkot├Īs├Īval ezekre a probl├®m├Īkra k├Łv├Īntunk, egy eszk├Čz├Čn bel├╝l, megold├Īst ny├║jtani. A Laborom app seg├Łts├®g├®vel k├Čnnyen t├Īrolhatjuk ├®s rendszerezhetj├╝k otthoni m├®r├®seinket: v├®rcukorm├®r├®s, inzulin- ├®s sz├®nhidr├Ītbevitel, fot├│kkal t├Īmogatott ├®tkez├®si napl├│, v├®rnyom├Īsnapl├│, kal├│riabevitel, s├║lynapl├│, BMI-napl├│. T├®telesen k├Čvethetj├╝k az egyes labor├®rt├®keink alakul├Īs├Īt, valamint be├Īll├Łthatjuk a gy├│gyszereinket, melyekhez m├®g eml├®keztet┼æt is rendelhet├╝nk. Mindezek mellett a legfrissebb, eg├®szs├®ggel kapcsolatos cikkek is megjelennek az applik├Īci├│ban. Azonban nem csak a kr├│nikus betegs├®ggel ├®l┼æknek nagy seg├Łts├®g a Laborom: hiszen mindenki fi├│kj├Īban lapul legal├Ībb n├®h├Īny lelet, ├®s olykor-olykor mindannyian j├Īrunk orvoshoz, v├®rv├®telre, fel├╝lvizsg├Īlatokra – a Laborom alkalmaz├Īsban rendezhetj├╝k ├®s egy helyen, biztons├Īgosan t├Īrolhatjuk ezeket. Elmenthetj├╝k, hogy hol, mikor ├®s milyen vizsg├Īlaton voltunk, milyen m┼▒t├®teink voltak, tov├Ībb├Ī azt is, hogy mikor kell legk├Čzelebb orvoshoz menn├╝nk. A k├Čzelg┼æ vizsg├Īlatokra is figyelmezteti az alkalmaz├Īs felhaszn├Īl├│j├Īt, ├®s a vizsg├Īlat ut├Īn – vagy ak├Īr k├Čzben is – jegyzetet k├®sz├Łthet├╝nk, s┼æt a friss lelet├╝nket is csatolhatjuk a Laborom applik├Īci├│n kereszt├╝l, ├Łgy k├®s┼æbb k├Čnnyed├®n megtal├Īlhatjuk azokat.

Az ingyenes Laborom alkalmaz├Īs androidra ├®s ios-ra is let├Člthet┼æ, a regisztr├Īci├│t k├Čvet┼æen pedig a web.laborom.org linken, webes fel├╝leten is megjelen├Łthetj├╝k szem├®lyes eg├®szs├®g├╝gyi adatb├Īzisunkat. Felmer├╝l a k├®rd├®s, ha ingyenes az applik├Īci├│, akkor mi├®rt ├®ri meg ezzel foglalkozni? A v├Īlasz – sok m├Īs alkalmaz├Īssal szemben – nem a rekl├Īmokban rejlik, hanem az internetes szolg├Īltat├Īsok r├®gi jelmondat├Īban: ha a term├®k ingyenes, akkor a felhaszn├Īl├│ a term├®k. A m┼▒k├Čd├®s sor├Īn ├Čsszegy┼▒jt├Čtt nagy mennyis├®g┼▒ adat ugyanis anonimiz├Īlt m├│don, minden egyedis├®gt┼æl megfosztva, k├╝l├Čnb├Čz┼æ statisztikai sz├Īm├Łt├Īsok ut├Īn ├®rt├®kess├® ├®s ├®rt├®kes├Łthet┼æv├® v├Īlhat az ├Īgazati szerepl┼æk – kutat├│c├®gek, gy├│gyszergy├Īrt├│k, ├Īllami eg├®szs├®g├╝gyi hivatalok – sz├Īm├Īra, hiszen a kimutat├Īsokra kutat├Īsok, de ak├Īr eg├®szs├®g├╝gyi strat├®gi├Īk is ├®p├Łthet┼æk.
A Laborom mobilalkalmaz├Īssal f┼æ c├®lunk, egy olyan eg├®szs├®g├╝gyi t├Īrhely fejleszt├®se, amelyb┼æl a felhaszn├Īl├│ teljes k├│rel┼æzm├®nye k├Čnnyen, ├Īttekinthet┼æen, b├Īrhonnan visszakereshet┼æ: a p├Īciens pillanatok alatt, b├Īrhol a vil├Īgon meg tudja mutatni – akut eset vagy kr├│nikus betegs├®g kapcs├Īn – kezel┼æorvos├Īnak a r├│la sz├│l├│ pontos, naprak├®sz eg├®szs├®g├╝gyi inform├Īci├│kat.
Sz├Īsz Levente,
a Laborom t├Īrsalap├Łt├│ja,
a Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt Egyes├╝let aleln├Čke
#enesazegeszsegugy
Embers├®gesebb hazai eg├®szs├®g├╝gy technol├│gi├Īval
qaly | 2015-09-18 11:29:59

Szeptember 29-├®n a Prezi el┼æad├│term├®ben rendezi meg a Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt Egyes├╝let az els┼æ Smart Healthcare meetupot. A rendezv├®nysorozat c├®lja a magyar eg├®szs├®g├╝gy jelen├®nek ├®s j├Čv┼æj├®nek form├Īl├Īsa, a digit├Īlis orvosl├Īs n├®pszer┼▒s├Łt├®se, ez├Īltal az ell├Īt├Īs sz├Łnvonal├Īnak jav├Łt├Īsa ├®s egy akt├Łv, a t├®ma ir├Īnt elk├Čtelezett k├Čz├Čss├®g fel├®p├Łt├®se. Az alap├Łt├│k ├®s t├Īmogat├│k k├Čz├Čtt olyan nevek szerepelnek, mint dr. Mesk├│ Bertalan orvosi j├Čv┼ækutat├│, az Abbvie biogy├│gyszer-v├Īllalat, a Magyar Telekom, a Mito kreat├Łv ├╝gyn├Čks├®g, ├®s a T-Systems Magyarorsz├Īg.
Azoknak az orsz├Īgoknak, ahol p├®nz├╝gyi ├®s orvoshi├Īny nehez├Łti az eg├®szs├®g├╝gy ├Ītalak├Łt├Īs├Īt, az egyik es├®ly a kit├Čr├®sre a digit├Īlis eg├®szs├®g├╝gy bevezet├®se ├®s er┼æs├Łt├®se. A magyar eg├®szs├®g├╝gy j├Čv┼æje is lehet m├®g pozit├Łv p├®lda, az el┼ærel├®p├®shez ugyanakkor elt├Čk├®lts├®g ├®s ├Čsszefog├Īs sz├╝ks├®ges. ├ēppen ez├®rt ind├Łtja el a Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt Egyes├╝let (FME) a tavaszi nagy siker┼▒ Smart Healthcare konferencia ut├Īn a meetup-sorozatot is, melynek els┼æ esem├®ny├®t szeptember 29-├®n este 7 ├│rakor rendezik meg a Prezi budapesti sz├®kh├Īz├Īban. A tal├Īlkoz├│kon az eg├®szs├®g├╝gyi, telekommunik├Īci├│s ├®s az IT szektor innovat├Łv szerepl┼æi, legkomolyabb szakemberei mondj├Īk el v├®lem├®ny├╝ket az eg├®szs├®g├╝gy j├Čv┼æj├®r┼æl ├®s h├Łvj├Īk besz├®lget├®sre az ├Īgazatban akt├Łv szerepl┼æket, ├®rdekl┼æd┼æket.
Sz├Īsz Levente, az FME Egyes├╝let aleln├Čke a meetup-sorozat c├®lj├Īt tekintve ├║gy fogalmazott: "L├Ītjuk, hogy a modern eg├®szs├®g├╝gy probl├®m├Īit csak modern technol├│gi├Īval tudjuk kezelni. Ennek ├®rdek├®ben szeretn├®nk egy (szakmai) k├Čz├Čss├®get ├®p├Łteni, hogy egy├╝tt tal├Īljuk meg a j├│ megold├Īsokat. Szeretn├®nk l├Ītni, hogy vannak m├®g olyanok, akiket ├®rdekel az eg├®sz├®g├╝gy j├Čv┼æje, ├®s hajland├│ak err┼æl besz├®lgetni, megosztani a gondolataikat.”
“A digit├Īlis technika fejl┼æd├®s├®t┼æl sem az eg├®szs├®g├╝gy, sem a gy├│gyszeripar nem tudja f├╝ggetlen├Łteni mag├Īt. Innovat├Łv ├®s betegk├Čzpont├║ biogy├│gyszer-v├Īllalatk├®nt elk├Čtelezettek vagyunk, hogy jelent┼æs pozit├Łv v├Īltoz├Īsokat hozzunk a betegek ├®let├®ben. A technologia lehet┼æs├®get ad olyan fejleszt├®sekre, amelyek seg├Łthetik az orvosok munk├Īj├Īt, p├®ld├Īul a betegegy├╝ttm┼▒k├Čd├®s jav├Łt├Īs├Īn kereszt├╝l a betegek min├®l hat├®konyabb ell├Īt├Īsa ├®rdek├®ben.”– mondta Dr. Jakab Zolt├Īn, az AbbVie Kft. ├╝gyvezet┼æ igazgat├│ja.
„Az int├®zm├®nyek sz├Īm├Īra el├®rhet┼æ innovat├Łv infokommunik├Īci├│s megold├Īsok az eg├®szs├®g├╝gy sz├Īmos ter├╝let├®n ny├║jthatnak hasznos, m├®rhet┼æ hat├®konys├Īgjavul├Īst eredm├®nyez┼æ seg├Łts├®get, legyen sz├│ p├®ld├Īul az ell├Īt├Īsi folyamat dinamiz├Īl├Īs├Īr├│l egy s├╝rg┼æss├®gi oszt├Īlyon, vagy az int├®zm├®nyk├Čzi adat├Īraml├Īst lehet┼æv├® tev┼æ rendszerr┼æl. Hisz├╝nk benne, hogy a Magyar Telekom Csoport m├Īr ├®lesben m┼▒k├Čd┼æ rendszerei, illetve a fejleszt├®s alatt ├Īll├│ innov├Īci├│i hozz├Īj├Īrulhatnak az eg├®szs├®g├╝gy moderniz├Īci├│j├Īhoz, ├®s ez├Īltal egy tov├Ībbi l├®p├®st jelentenek a Digit├Īlis Magyarorsz├Īg megval├│s├Łt├Īsa fel├®” – fogalmazott S├Īndor L├Īszl├│ a T-Systems Magyarorsz├Īg Eg├®szs├®g├╝gyi Kompetenciak├Čzpontj├Īnak vezet┼æje.
A rendezv├®nysorozatot a szint├®n “t├Īrs-alap├Łt├│” dr. Mesk├│ Bertalan nyitja meg, majd dr. Horv├Īth Tam├Īs, f├╝l-orr-g├®g├®sz, orvosi blogger tart el┼æad├Īst, v├®g├╝l k├®t eg├®szs├®g├╝gyi t├®m├Īban tev├®kenyked┼æ magyar startup, a Synetiq ├®s a szervez├®sben is szerepet v├Īllal├│ laborom el┼æad├Īsa z├Īrja a prezent├Īci├│kat. A rendezv├®nyt k├Čtetlen besz├®lget├®s ├®s “networking” z├Īrja.
A meetupokra minden ├®rdekl┼æd┼æt szeretettel v├Īrnak, a bel├®p├®s ingyenes, de regisztr├Īci├│hoz k├Čt├Čtt a meetup.com fel├╝let├®n kereszt├╝l.


├üprilis 29-├®n Budapesten ker├╝l megrendez├®sre az els┼æ hazai SmartHealthcare konferencia. A Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt Egyes├╝let szervez├®s├®ben egy hi├Īnyp├│tl├│ rendezv├®ny sz├╝letik. A modern IT ├®s telekommunik├Īci├│s technol├│gi├Īk ├®s az eg├®szs├®g├╝gy ├Čsszefon├│d├Īsa meghat├Īrozz├Īk a j├Čv┼æ eg├®szs├®g├╝gyi ell├Īt├│rendszer├®t. A konferencia szakmai partnerei a Semmelweis Egyetem Innov├Īci├│s K├Čzpontja ├®s az Ifj├║s├Īgi Diab├®tesz Blog.
A technol├│giai fejl┼æd├®s ├│ri├Īsi hat├Īssal van az eg├®szs├®g├╝gyre ├®s az ├Īgazat minden szerepl┼æj├®nek fel kell k├®sz├╝lnie a v├Īltoz├Īsokra. A Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt egyes├╝let ├Īprilisi konferenci├Īj├Īn az eg├®szs├®g├╝gyi, telekommunik├Īci├│s ├®s az IT szektor leginnovat├Łvabb szerepl┼æi, legkomolyabb szakemberei mondj├Īk el v├®lem├®ny├╝ket az eg├®szs├®g├╝gy j├Čv┼æj├®r┼æl. Az innov├Īci├│ viszonylag lassan ├®ri el az olyan r├®gi trad├Łci├│kkal rendelkez┼æ szektorokat, mint az eg├®szs├®g├╝gy. Ma m├Īr azonban vil├Īgosan l├Ītszik, hogy ebben az ipar├Īgban is jelent┼æs v├Īltoz├Īsokat hoz a telemedicina, a mobil eg├®szs├®g├╝gy vagy p├®ld├Īul a felh┼æ alap├║ szolg├Īltat├Īsok. M├Īr nem az a k├®rd├®s, hogy be fog –e k├Čvetkezni a v├Īltoz├Īs, hanem hogy kik lesznek ebben a f┼æszerepl┼æk ├®s hogyan k├®sz├Łtj├╝k fel az orvost, a beteget ├®s a fenntart├│t a nagyon k├Čzeli technol├│giai robban├Īsra. A konferenci├Īn korm├Īnyzati ├®s piaci szerepl┼æk, civil szervezetek ├®s befektet┼æk ├╝lnek egy asztalhoz, hogy megossz├Īk egym├Īssal ├Īll├Īspontjaikat.
A SmartHealthcare 2015 konferencia eddigi előadói
(Az el┼æad├│k list├Īja folyamatosan b┼æv├╝l. Az al├Ībbi lista nem t├╝kr├Čzi az el┼æad├Īsok sorrendis├®g├®t.)
Dr. Mesk├│ Bertalan - orvosi j├Čv┼ækutat├│
Technol├│gi├Īval az embers├®gesebb eg├®szs├®g├╝gy├®rt
Dr. Purebl Gy├Črgy - Klinikai Igazgat├│helyettes, SE Magatart├Īstudom├Īnyi Int├®zet
Val├│s├Īgos gy├│gyul├Īs virtu├Īlis t├®rben? Inform├Īci├│s technol├│gi├Īk ├®s lelki eg├®szs├®g
Dr. Jakab Zolt├Īn - eln├Čk, AIPM
A gy├│gyszeripar szerepv├Īltoz├Īsa a modern eg├®szs├®g├╝gyben
Dr. Kov├Īcsy Zsombor - eg├®szs├®g├╝gyi szakjog├Īsz, volt eg├®szs├®g├╝gyi szak├Īllamtitk├Īr
Jogi kih├Łv├Īsok a j├Čv┼æ eg├®szs├®g├╝gy├®ben
|
|
Gyarmati G├Ībor - tulajdonos - c├®gvezet┼æ, Szinapszis csoport
Betegek a neten: hogyan v├Īltoztatta meg az internet ├®s az eg├®szs├®g├╝gyi applik├Īci├│k vil├Īga a betegadherencia fogalm├Īt?
Dr. Pog├Īny G├Ībor - Nemzeti Betegf├│rum, RIROSZ
Betegszervezeti ├®rdek├®rv├®nyes├Łt├®s a jelen ├®s a j├Čv┼æ eg├®szs├®g├╝gy├®ben
Dr. Zsembery Levente - eln├Čk, Magyar Kock├Īzati- ├®s Mag├Īnt┼æke Egyes├╝let, vez├®rigazgat├│, X-Ventures Zrt.
c├Łm egyeztet├®s alatt
Laborom leletrendez┼æ ├®s betegt├Īmogat├│ platform
c├Łm ├®s el┼æad├│ egyeztet├®s alatt
Dr. Lov├Īsz S├Īndor - R├│zsakert Medical Center, Magyar Urol├│gusok T├Īrsas├Īg├Īnak vezet┼æs├®gi tagja
A beteg-orvos kapcsolat j├Čv┼æje: telemedicina az urol├│gi├Īban
Luk├Īcs Kriszti├Īn - alap├Łt├│, SpyMoz
P├Īciensszerz├®s az interneten, avagy a Google nekem dolgozik
Regisztr├Īci├│, tov├Ībbi inform├Īci├│k | SmartHealthcare 2015 konferencia
Tetszett a cikk? K├Čvessen minket a Facebookon!
A napokban kaptunk egy megtisztel┼æ felk├®r├®st a startupper.hu oldal szerkeszt┼æit┼æl: a Laborom eg├®szs├®g├╝gyi leleltrendez┼æ applik├Īci├│ fejeleszt├®s├®r┼æl k├®sz├Łtettek vel├╝nk egy r├Čvid interj├║t. Nagy ├Čr├Čmmel t├Člt el, hogy a kezdem├®nyez├®s├╝nk ilyen sok helyre eljut, ├®s m├Īr k├Čzel 10.000 felhaszn├Īl├│ tartotta ├®rdemesnek let├Člteni az alkalmaz├Īsunkat, amely az idei ├®vt┼æl m├Īr b├Īrhol el├®rhet┼æ angol nyelven is.
Az interj├║t most itt a szike blogon is k├Čzz├®tessz├╝k.
Mutatkozzatok be, kik vagytok, mivel foglalkoztok ├®s hol vagytok el├®rhet┼æk?
dr. B├Īlint Botond: A Laborom leletrendez┼æ eg├®szs├®g├╝gyi alkalmaz├Īst fejlesztj├╝k, melynek seg├Łts├®g├®vel a betegek egy saj├Īt felhaszn├Īl├│i fi├│kban t├Īrolhatj├Īk, rendszerezhetik leletiket, m├®r├®seiket, amit b├Īrhonnan b├Īrmikor el├®rnek. Az alkalmaz├Īs androidra ├®s iOS-re is el├®rhet┼æ, a k├®s┼æbbiekben pedig webes fel├╝lettel is szeretn├®nk megjelenni. ├ēn a v├Īllalkoz├Īs orvosszakmai h├Ītter├®├®rt felelek, emellett figyelemmel k├Łs├®rem az eg├®szs├®gipari trendeket, ig├®nyeket a betegek ├®s az ├Īgazat k├╝l├Čnb├Čz┼æ szerepl┼æinek szempontj├Īb├│l.
Sz├Īsz Levente: Az ├®n feladatom a p├®nz├╝gy, rekl├Īm, honlap fejleszt├®se, store-ok, social megjelen├®sek ├®s a csapat “├Čsszer├Īnt├Īsa” vagyis seg├Łtem, hogy val├│di v├Īllalkoz├Īss├Ī alakuljunk. Ezekhez sokat kellett tanulnom, pl. f├®l ├®ve m├®g nem tudtam honlapot k├®sz├Łteni. Botonddal egy├╝tt kital├Īltuk kiket kellene megk├®rdezni arr├│l, hogy milyen form├Īban haszn├Īln├Īk vagy milyen form├Īban tartan├Īk ├®rt├®kesnek a Laborom applik├Īci├│t. A fejleszt┼æt├Īrsak is a r├®gi bar├Īti t├Īrsas├Īgokb├│l ker├╝ltek ki: G├Čllner Bal├Īzs, aki az iOS app├®rt ├®s a teljes projekt technikai vezet├®s├®├®rt felel┼æs, valamint Boromissza Gergely, aki a backendet, DB-t tervezte ├®s ├®p├Łtette fel. A leg├║jabb android verzi├│t pedig m├Īr k├Čz├Čsen fejlesztett├®k.
AppStore: https://itunes.apple.com/hu/app/laborom/id873606460?mt=8
GooglePlay: https://play.google.com/store/apps/details?id=com.laboromhealth
A startup el┼ætti ├®letben mivel foglalkoztatok?
Botond: Mivel m├®g esti m┼▒szakban, munka mellett fejlesztj├╝k az alkalmaz├Īst ez├®rt ez egyel┼ære nem v├Īlaszthat├│ k├╝l├Čn. Bal├Īzs ├®s Gerg┼æ karrierj├╝k kezdet├®t┼æl fejleszt┼æk├®nt dolgoznak, jelenleg mint senior fejleszt┼æ csapatot vezetnek egy-egy vil├Īgsz├Łnvonal├║ IT c├®gn├®l. ├ēn magam orvosk├®nt dolgoztam 5 ├®vig, majd a szakvizsga ├®s a m├Īsoddiploma (eg├®szs├®gpolitika ├®s eg├®szs├®g-gazdas├Īgtan) megszerz├®se ut├Īn egy amerikai gy├│gyszeripari v├Īllalatn├Īl kezdtem dolgozni, ├®s itt dolgozom jelenleg is.
Levente: 20 ├®ves koromban m├Īr kipr├│b├Īltam milyen v├Īllalkozni ├®s egyetem mellett elkezdtem ├®rt├®kes├Łteni, k├®s┼æbb, mikor egy bankban kezdtem dolgozni ezt akkor sem hagytam abba. Online vettem, online adtam el, f┼æleg K├Łn├Īb├│l itthoni vev┼æknek. Ma egy nemzetk├Čzi ingatlan fejleszt┼æ c├®gcsoportnak dolgozom magyarorsz├Īgi k├®pvisel┼æk├®nt ├®s aleln├Čke vagyok a Botonddal k├Čz├Čsen h├Īrom ├®ve alap├Łtott Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt Egyes├╝letnek. Ennek keret├®ben szerkesztj├╝k p├®ld├Īul az [origo]-n megjelen┼æ szike eg├®szs├®g├╝gyi blogot t├Čbb sz├Īzezres olvasotts├Īggal. T├Čbb ├Čtletem is volt m├Īr amit elkezdtem kidolgozni, de ilyen j├│ csapat m├®g egyszer sem ├Īllt ├Čssze, hogy azokat sikerre vigyem.
Mi volt az els┼æ ├Čtlet, ami a jelenlegi term├®khez, szolg├Īltat├Īshoz vezetett ├®s hol sz├╝letett meg az ├Čtlet?
Botond: Az els┼æ ├Čtlet fut├Īs k├Čzben sz├╝letett, azon gondolkodtam, hogy hogyan tudn├Īnk seg├Łteni a betegeknek ├®s az orvosoknak egyar├Īnt, hogy jobban tudj├Īk rendszerezni ├®s ez├Īltal k├Čnnyebben meg├®rteni a jelenlegi ├Īllapotukat, c├®ljaikat. Az eg├®szs├®g├╝gyi adatok – amennyiben egy├Īltal├Īn vannak – strukt├║r├Īlatlanul ├Īllnak rendelkez├®sre, sz├®tsz├│rva k├╝l├Čnb├Čz┼æ adatt├Īrakban. A beteg, ├®s sokszor az orvos sz├Īm├Īra is nehezen ├®rtelmezhet┼æ form├Īban. A betegeknek alapvet┼æ ├®rdek├╝k, hogy kezelj├®k ├®s vizualiz├Īlj├Īk saj├Īt adataikat, ezzel is seg├Łtve saj├Īt gy├│gyul├Īsukat, valamint egyszer┼▒s├Łtve az orvos munk├Īj├Īt. ├Źgy sz├╝letett teh├Īt az ├Čtlet, hogy kezdj├╝k el egy k├Čzponti adatb├Īzisban rendszerezni a betegek saj├Īt adatait, leleteit, labor├®rt├®keit, majd p├®ld├Īul grafikonon is jelen├Łts├╝k meg ezeket az eredm├®nyeket a k├╝l├Čnb├Čz┼æ ter├Īpi├Īk ├®s beavatkoz├Īsok f├╝ggv├®ny├®ben. Az adatok pedig legyenek b├Īrhonnan, b├Īrmikor el├®rhet┼æek.
Levente: ├ēn kor├Ībban egy mapp├Īt nyitottam a g├®pemen amiben volt egy word file, ebbe ├Łrtam fel, hogy milyen gy├│gyszert szedtem kor├Ībban, vagy hogy milyen orvosn├Īl j├Īrtam, persze tot├Īl hi├Īnyosan. Magamnak is akartam egy helyet ahol ezeket tudom rendszerezni, mert nyilv├Īn elfelejtem, de amit felismert├╝nk az az, hogy kr├│nikus betegs├®ggel ├®l┼æknek ez j├│val ├®get┼æbb probl├®ma. Ez├®rt az els┼æ verzi├│val a kr├│nikus betegekre f├│kusz├Īlunk, nagy betegk├Čz├Čss├®gr┼æl van sz├│, akiknek legt├Čbb h├®tk├Čznapi probl├®m├Īja ├®s “beteg├®let├║tja” j├│l ismert, els┼æk├®nt nekik szeretn├®nk m├Īr a fejleszt├®s korai f├Īzis├Īban val├│di ├®rt├®ket teremteni.
Magyarorsz├Īgi piacban vagy k├╝lf├Čldben gondolkodtok?
Levente: A gy├│gyul├Īs glob├Īlis probl├®ma, az emberek pedig mindenhol m├Īsk├®pp, de egyform├Īk; egy magas v├®rnyom├Īssal vagy cukorbetegs├®ggel ├®l┼ænek hasonl├│ak a probl├®m├Īi b├Īrhol is ├®l. A l├®nyeg, hogy egy olyan eszk├Čzt kap a kez├®be amivel el┼ære, otthon, folyamatosan fel tud k├®sz├╝lni arra a n├®gy ├®s f├®l percre amikor a kezel┼æorvos├Īval tal├Īlkozik. M├Īs okb├│l, de mindenhol kev├®s id┼æ jut egy betegre, a fejlett orsz├Īgokban az├®rt, mert dr├Īga, a fejletlenben az├®rt mert nem el├®rhet┼æ az ell├Īt├Īs. Ennek az az eredm├®nye, hogy a betegs├®ggel foglalkoznak szinte kiz├Īr├│lag, ├®s nem az emberrel. Amennyiben a p├Īciens megoldja, hogy az ├Īllapot├Īra relev├Īns, j├│l ├Īttekinthet┼æen rendszerezett adatokkal ├®rkezik a kezel┼æorvos├Īhoz vagy ak├Īr el┼ære k├╝ldi azokat, az a n├®gy ├®s f├®l perc j├│val eredm├®nyesebben z├Īrulhat. Az applik├Īci├│ angol ├®s magyar nyelven ├®rhet┼æ el. M├Īr t├Čbb, mint 120 orsz├Īgb├│l t├Člt├Čtt├®k le, t├Čbb ezer regisztr├Īlt felhaszn├Īl├│nk van, a c├®lpiacunk most els┼æsorban Eur├│pa.
A startup ├╝zlet k├Čz├Čss├®gi ink├Ībb, vagy egy├®ni zseniken m├║lik?
Levente: Szerintem hossz├║t├Īvon semmi nem m├║lik egy├®ni zseniken, m├®g a sz├╝letett m┼▒v├®sz tehets├®gek sem mennek semmire tan├Łt├│k, seg├Łt┼æk ├®s tan├Īcsad├│k n├®lk├╝l. Egy ├Čsszetett, glob├Īlis piacra t├Čr┼æ v├Īllalkoz├Īsnak annyi mindenre kell figyelnie, annyi mindenben kell vil├Īgsz├Łnvonalon teljes├Łtenie, hogy ez nem lehets├®ges egyed├╝l, az egy├®ni zsenialit├Īs a sok egy├®ni zsenib┼æl ├Čssze├Īll├│ csapat ├Čsszefog├Īs├Īban mutatkozhat meg egy v├Īllalkoz├Īs ├®let├®ben.
A fogyaszt├│ agy├Īval gondolkodtok a fejleszt├®s sor├Īn, vagy a saj├Īt elk├®pzel├®seiteket val├│s├Łtj├Ītok meg?
Botond: A fogyaszt├│ agy├Īt mindig be kell vonni a fejleszt├®sbe, ez elker├╝lhetetlen, de az alap├Čtlet saj├Īt elk├®pzel├®s, a betegek ├®s az orvosok ig├®nyei alapj├Īn. Az eg├®szs├®g├╝gy egy hihetetlen├╝l bonyolult ipar├Īg, rendk├Łv├╝l sok szerepl┼ævel, nagyon sok fogyaszt├│i elv├Īr├Īsnak kell megfeleln├╝nk, teh├Īt m├Īr maga a fogyaszt├│ fogalma is defini├Īl├Īsra szorul. A betegek, teh├Īt a k├Čzvetlen felhaszn├Īl├│k szerencs├®re sok visszajelz├®st adnak, ├®n magam “├®l┼æben” is sz├Īmtalan beteggel besz├®lgettem az ig├®nyeikr┼æl. Fontos kiemelni, hogy itt betegekr┼æl van sz├│, eg├®szs├®ges ember nem fog tudni val├│s ig├®nyt megfogalmazni, mert az eg├®szs├®g ir├Īnt, ├Łgy a mi szolg├Īltat├Īsunk ir├Īnt sem lesz kereslete. Ugyanakkor a m├Īsik oldalon pedig ott van maga az orvos, vagy a szolg├Īltat├│. Meg kell feleln├╝nk az ┼æ elv├Īr├Īsaiknak is, ismern├╝nk kell, hogy mik azok a pontok, ahol egy orvosnak seg├Łts├®get ny├║jthat egy ilyen alkalmaz├Īs (vagy k├®s┼æbb webes fel├╝let is), miben tudunk neki id┼æt sp├│rolni, vagy seg├Łteni a diagn├│zist, a ter├Īpia pontosabb be├Īll├Łt├Īs├Īt. ├ēs v├®g├╝l az ├Čr├Čk k├®rd├®s – ki fog ez├®rt fizetni? Val├│sz├Łn┼▒leg a beteg vagy az orvos nem, ├Łgy tudnunk kell, hogy a (mag├Īn)szolg├Īltat├│k, gy├│gyszeripari szerepl┼æk, esetleg a biztos├Łt├│k sz├Īm├Īra milyen ├®rt├®ket tudunk adni, mik az ┼É piaci ig├®nyeik. Nagyon sok aktor van jelen az eg├®szs├®g├╝gyben, ├®s k├Čnnyen vakv├Īg├Īnyra futunk, ha nem ismerj├╝k az ipar├Īg m┼▒k├Čd├®s├®t a k├╝l├Čnb├Čz┼æ piacokon.
Mi a legnagyobb probl├®ma, amivel jelenleg foglalkoztok?
Botond: Hihetetlen sok id┼æ megy el arra a betegell├Īt├Īs sor├Īn, hogy az orvosok pr├│b├Īlj├Īk ├Čsszeszedni a megfelel┼æ adatokat a betegekr┼æl a megfelel┼æ diagn├│zis fel├Īll├Łt├Īs├Īhoz, rizik├│becsl├®shez vagy a ter├Īpia be├Īll├Łt├Īs├Īhoz. Emellett a betegek “s├Čt├®tben” tapogat├│znak, nem f├®rnek hozz├Ī a saj├Īt adataikhoz, nem l├Ītj├Īk ├Čsszef├╝gg├®seikben hogy hogyan alakul az ├Īllapotuk, mik├Čzben a saj├Īt betegs├®g├╝kkel kapcsolatban egyre t├Īj├®kozottabbak. A saj├Īt eg├®szs├®g├╝gyi adataink kezel├®s├®re ├®s a gy├│gyul├Īsi folyamatban, a d├Čnt├®sekben val├│ akt├Łv r├®szv├®telre minden orsz├Īgban egyre nagyobb az ig├®ny. A Laborommal szeretn├®nk seg├Łteni mind az orvos, mind a beteg helyzet├®t, ezzel is jav├Łtva az orvos-beteg kapcsolatot ├®s ├Čsszess├®g├®ben el┼æseg├Łteni a hat├®konyabb ell├Īt├Īst ├®s gy├│gyul├Īst.
Levente: F┼æleg Nyugat-Eur├│pai orsz├Īgokban, USA-ban egyre elterjettebbek az okos otthoni m├®r┼æeszk├Čz├Čk. V├®rnyom├Īs, cukor, alv├Īs-, aktivit├Īs figyel┼æk ├®s m├®rlegek otthon egyszer┼▒, k├Čnnyen haszn├Īlhat├│ eszk├Čz├Čk, megfizethet┼æ ├Īron ker├╝ltek ki a piacra – t├Čbb k├Čz├╝l├╝k k├Čz├Čss├®gi finansz├Łrozott hardware startup – de a probl├®ma amivel tal├Īlkozunk, hogy mindegyik egy egy elszigetelt, saj├Īt felh┼æt haszn├Īl. A Laborom alkalmas az okos m├®r┼æeszk├Čz├Čk adatainak fogad├Īs├Īra, ├Łgy ezek a m├®r├®sek k├Čzvetlen├╝l, automatikusan is beker├╝lhetnek a beteg saj├Īt szem├®lyreszabott adatb├Īzis├Ība.
T├Čbb ├Čtletben kell gondolkodni a mai vil├Īgban, vagy el├®g egy ├Čtlet is?
Botond: Val├│sz├Łn┼▒leg t├Čbb ├Čtlet kell, mire egy sikeres utat megtal├Īlunk, vagy legal├Ībbis egy ├Čtlet sz├Īmos vari├Īci├│ja, folyamatos ├Ītalakul├Īsa. Ami azonban nagyon fontos, hogy min├®l jobban ismerj├╝k azt az ipar├Īgat, amelybe v├Īltoz├Īst szeretn├®nk hozni. ├ēn magam t├Čbb, mint 10 ├®ve foglalkozom napi szinten az eg├®szs├®g├╝ggyel, tanulom, benne dolgozom, t├Čbb “sz├®kb┼æl” is volt/van szerencs├®m l├Ītni a m┼▒k├Čd├®s├®t ├®s leny┼▒g├Čz, hogy milyen komplex ├®s emellett milyen hatalmas hozz├Īadott ├®rt├®ket jelent ez a rendszer. Nagyon fontosnak tartom, hogy val├│ban ├®rdekeljen minket az a ter├╝let, amivel foglalkozunk, szeress├╝k ├®s val├│ban ├®rt├®kesnek tartsuk azt amit mi csin├Īlunk. Ehhez hozz├Ītartozik az is, hogy 20 ├®vesen is elkezdhet├╝nk startup ├Īlmokat ├®p├Łteni, de emellett fontos, hogy megtal├Īljuk azt a ter├╝letet, ami val├│ban ├®rdekel minket ├®s elkezdj├╝nk benne dolgozni, tanulni, tapasztalni. Szerezz├╝nk tapasztalatot, tud├Īst, mert csak akkor tudjuk igaz├Īn kikezdeni a status quo-t, ha m├Īr megismert├╝k azt.
Levente: Nem gondoljuk, hogy a Laborom a jelenlegi form├Īj├Īban lesz vil├Īgsiker, rengeteg ├Čtlet├╝nk van m├®g, mert rengeteg megoldatlan eg├®szs├®g├╝gyi probl├®m├Īt l├Ītunk. Amit viszont tudunk az az, hogy a jelenlegi csapattal a jelenlegihez hasonl├│ gondolkod├Īssal meg fogjuk alkotni azt a term├®ket vagy szolg├Īltat├Īs csomagot ami m├Īr el├®g j├│, hogy fenntartsa ├®s sikerre vigye a v├Īllalkoz├Īsunkat.
Hogyan lehet fel├®p├Łteni az ├Čtletet, mi kell a piacra jut├Īshoz?
Levente: Ki kell menni a szob├Īb├│l, meg kell k├®rdezni a potenci├Īlis ├╝gyefeleidet, folyamatosan a fejleszt├®s sor├Īn, hadd ├®p├Łts├®k ┼æk fel. Meg fogj├Īk mondani, hogy mi kell nekik ├®s azt is, hogy mi nem. A piacra jut├Īshoz nagyon sok minden kell, nek├╝nk p├®ld├Īul piacra l├®p├®si felt├®tel megfelelni adatv├®delmi t├Črv├®nyeknek, adatkezel├®si szab├Īlyoknak. Ismertt├® kell v├Īllnunk a piacon, ez├®rt mindenhol megjelen├╝nk ahol csak tudunk.
Mit ├╝zentek a mostani fiataloknak, hogyan kezdj├®k el?
Botond: A legfontosabb tal├Īn pont az, hogy kezdj├®k el. Nem hiszem, hogy pont mi tudn├Īnk megmondani az ├Čr├Čk b├Člcsess├®get, ami a biztos sikerhez vezet. Ha van olyan ├Čtlet, olyan probl├®ma, amire megold├Īst szeretn├®nek adni ├®s ┼æszint├®n ├®rdekli ┼æket, hisznek benne, akkor el kell kezdeni, csin├Īlni kell, ├Īlland├│an gy┼▒jteni a visszajelz├®seket, megtal├Īlni a val├│ban ├®rt├®kes kritik├Īkat, val├│s ig├®nyeket ├®s ezek alapj├Īn v├Īltoztatni. Ami szerintem fontos az az, hogy ne az├®rt akarjunk elkezdeni valamit, mert a startupkod├Īs men┼æ, ├®s majd biztos lesz egy milli├Īrd doll├Īros c├®gem, csak egy j├│ ├Čtletet kell ├Čsszekaparni meg 2 fejleszt┼æt a Challenge24-r┼æl, egyik h├®ten pedig social platformot fejleszt├╝nk, m├Īsikon meg m├Īr k├Īv├®bab-felismer┼æ appot. Mi hisz├╝nk abban, hogy amit csin├Īlunk, az t├®nyleg jobb├Ī teheti az ipar├Īgat, az orvos-beteg kapcsolatot ├®s seg├Łti a k├Člts├®ghat├®kony eg├®szs├®g├╝gyet. Folyamatosan v├Īltozik az, hogy ezt milyen m├│don tudjuk megteremteni, de a mi├®rt-ek nem v├Īltoznak, a c├®lunk vil├Īgos ├®s a motiv├Īci├│nk bel├╝lr┼æl fakad.
Levente: Besz├®ljenek az ├Čtlet├╝nkr┼æl mindenkinek akit ├®rnek, amennyit csak tudnak! Online ingyen besz├®lhetnek a vil├Īgon b├Īrkivel, ne csak a t├®rre menjenek ki, ha egy olyan ├Čtlet├╝k van ami egy nagy v├Īrosinak seg├Łt besz├®ljenek egy new yorkival. Min├®l el┼æbb kider├╝l az “igazs├Īg” a piacukr├│l, versenyt├Īrsaikr├│l ann├Īl jobb mindenkinek. ├ēs ne f├®ljenek v├Īltoztatni!
Szerintetek mi az ├Čt legfontosabb dolog egy startup ├®let├®ben?
Levente: M├®g nem tudom, majd p├Īr ├®v m├║lva esetleg ├Īltal├Īnosan is tudok erre a k├®rd├®sre v├Īlaszolni. Nek├╝nk az a legfontosabb, hogy ├®rt├®ket teremts├╝nk, ne legyen ├Čnc├®l├║ a “v├Īllalkoz├Īs”, akkor csin├Īljuk ha l├Ītjuk ├®rtelm├®t ├®s ha fenntarthat├│.
Alap├Łt├│k:
Sz├Īsz Levente
dr. B├Īlint Botond
hu.linkedin.com/pub/botond-b├Īlint-md-msc/66/60/562
G├Čllner Bal├Īzs
hu.linkedin.com/in/balazsgollner
Boromissza Gergely
hu.linkedin.com/pub/gergely-boromissza/1b/7b/40b
Az els┼æ dolgom, hogy eln├®z├®st k├®rjek a hossz├║ sz├╝net├®rt. Szerencs├®re (vagy nem) kev├®s id┼æ jut blog├Łr├Īsra, azonban igyekszem a j├Čv┼æben ezt is p├│tolni.
Az elm├║lt napok egyik legmeglep┼æbb (?) h├Łre, hogy t├Čbb, mint 12 milli├Īrd forintos beruh├Īz├Īsb├│l teljesk├Čr┼▒ ell├Īt├Īst biztos├Łt├│ mag├Īnk├│rh├Īz ny├Łlik a Duna partj├Īn. Hogy az ir├Īny j├│ -e vagy rossz, azt nem szeretn├®m kategorikusan kijelenteni, v├®lem├®nyem szerint megvan a mag├Īnell├Īt├Īs helye megvan minden orsz├Īg eg├®szs├®g├╝gyi rendszer├®ben (persze nem mindenhol ugyan├║gy). A szubjekt├Łv n├®z┼æpont helyett ink├Ībb sorra veszem azokat a t├®nyeket ├®s v├Īltoz├Īsokat, amik szerintem tov├Ībbi b┼æv├╝l├®st hoznak majd a t├Īgabban ├®rtelmezett mag├Īnszektorban (mind a szolg├Īltat├Īsok, mind a biztos├Łt├Īsok, mind pedig az ell├Īt├Īsszervez├®s ter├╝let├®n).

Az egyes orsz├Īgok eg├®szs├®g├╝gyre ford├Łtott, GDP ar├Īnyos k├Čzkiad├Īsa egy ├Čsszehasonl├Łthat├│, besz├®des indik├Ītor, mely - bizonyos keretek k├Čz├Čtt - j├│l mutatja, hogy az ├Īgazat mennyire ├®lvez priorit├Īst az adott ├Īllamban. Term├®szetesen az egy f┼ære jut├│ eg├®szs├®g├╝gyi k├Čzkiad├Īsokban m├®g hasonl├│ GDP-ar├Īnyos kiad├Īs mellett is nagy elt├®r├®sek jelentkezhetnek, ├Łgy ├®rdemes ezeket is vizsg├Īlnunk, azaz az egy f┼ære jut├│ eg├®szs├®g├╝gyi (k├Čz)kiad├Īsokat nomin├Īl├®rt├®ken ├®s v├Īs├Īrl├│er┼æ-parit├Īson egyar├Īnt. Az OECD adatb├Īzisa alapj├Īn 2011-ben az OECD orsz├Īgok eg├®szs├®g├╝gyi k├Čzkiad├Īsa ├Ītlagosan a GDP 6,8%-t tette ki, m├Łg Magyarorsz├Īgon ekkor csup├Īn GDP ar├Īnyosan 5,1%-ot m├®rhett├╝nk. Nem mell├®kes, hogy m├Łg m├Īs orsz├Īgokban ez az ar├Īny n├Čveked┼æ trendet mutat, azaz az eg├®szs├®g├╝gyi k├Čzkiad├Īsok n├Čveked├®si ├╝teme gyorsabb, mint az adott orsz├Īg GDP n├Čveked├®si ├╝teme, addig haz├Īnkban a k├Čzkiad├Īsok ar├Īnya 2013-ra a GDP kb. 4,2-4,3 sz├Īzal├®k├Īra s├╝llyedt. Amennyiben ugyanebb┼æl a szempontb├│l a sz┼▒kebben vett r├®gi├│nkat tekintj├╝k, a visegr├Īdi orsz├Īgok ├Ītlaga 2011-ben k├Čr├╝lbel├╝l 5,5% volt, teh├Īt m├Īra a saj├Īt r├®gi├│nkt├│l is t├Čbb, mint 1%-os lemarad├Īsba ker├╝lt├╝nk a k├Čzkiad├Īsok tekintet├®ben.
A hosszabb t├Īv├║ tendenci├Īkat tekintve is hasonl├│an szomor├║ trend bontakozik ki az eg├®szs├®g├╝gyi k├Čzkiad├Īsokat illet┼æen. A kilencvenes ├®vek elej├®n haz├Īnk – Csehorsz├Īghoz hasonl├│an – az egy f┼ære jut├│ eg├®szs├®g├╝gyi kiad├Īsok tekintet├®ben (v├Īs├Īrl├│er┼æ-parit├Īson) az eur├│pai uni├│s ├Ītlag r├Īford├Łt├Īs kb. 50%-├Īt ├®rte el. Ez az ├®rt├®k 2010-ben haz├Īnkban m├Īr csup├Īn mintegy 37% volt, illetve az ekkor m├Īr csehorsz├Īgi egy f┼ære jut├│ eg├®szs├®g├╝gyi k├Čzkiad├Īsnak is csup├Īn a 66%-├Īt ├®rt├╝k el.
Sajnos azonban Magyarorsz├Īgon jellemz┼æen tov├Ībb cs├Čkkent ez az ar├Īny, jelent┼æs fordulat vagy trendv├Īltoz├Īs pedig egyel┼ære id├®n, 2014-ben sem ├Łg├®rkezik ezen a t├®ren. Az eleve kisebb tort├Īb├│l teh├Īt m├®g kisebb szelet jut az eg├®szs├®g├╝gyre Magyarorsz├Īgon, ├®s nem csak az OECD ├Ītlaghoz, de a visegr├Īdi orsz├Īgok ├Ītlag├Īhoz k├®pest is.
Amennyiben a fentieket megvizsg├Īljuk az egy f┼ære jut├│ kiad├Īsok tekintet├®ben is, m├®g ├Īrnyaltabb k├®pet kaphatunk. M├®g akkor is jelent┼æs a lemarad├Īsunk az OECD orsz├Īgok ├Ītlag├Īhoz k├®pest, ha a kiad├Īsainkat v├Īs├Īrl├│er┼æ-parit├Īson hasonl├Łtjuk ├Čssze. ├Ībra).
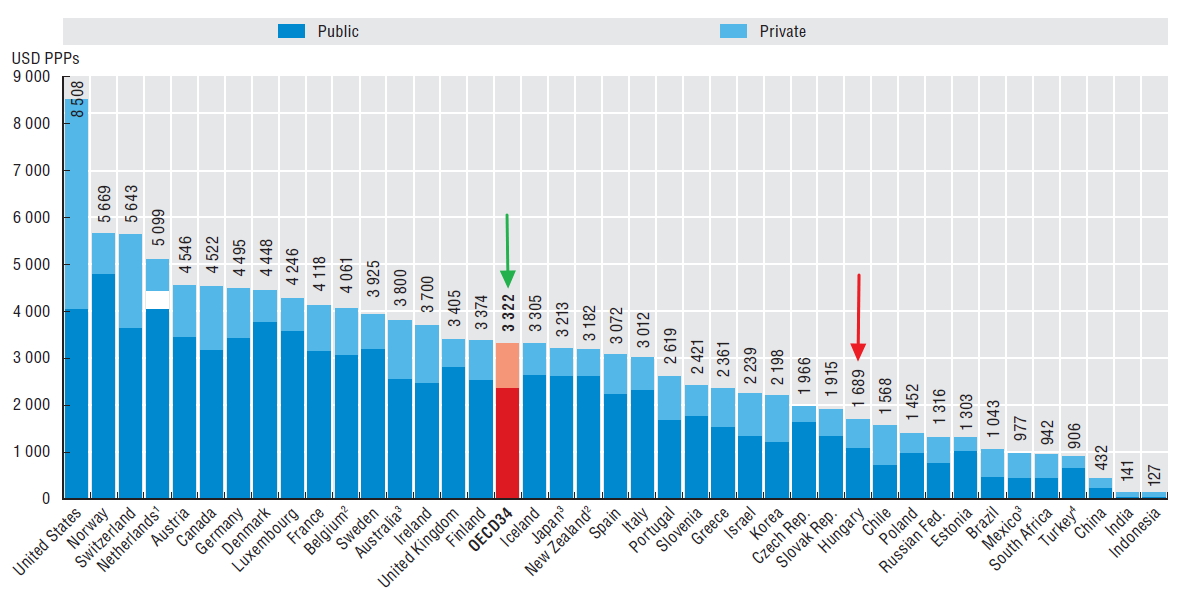
Egy f┼ære jut├│ eg├®szs├®g├╝gyi kiad├Īsok, 2011 (USD,PPP), forr├Īs: OECD Health at a Glance 2013
Kiss├® ├Īrnyaltabb k├®pet kapunk, ha a k├Čzkiad├Īsokon t├║l a teljes eg├®szs├®g├╝gyi kiad├Īsok (k├Čzkiad├Īs+mag├Īnkiad├Īs) tekintet├®ben vizsg├Īl├│dunk. A teljes kiad├Īsokat tekintve ugyanis m├Īr nagyj├Īb├│l a k├Čz├®p-kelet eur├│pai r├®gi├│ ├Ītlag├Īt ford├Łtjuk az ├Īgazatra, 2011-ben a teljes eg├®szs├®g├╝gyi kiad├Īsok megk├Čzel├Łtett├®k a GDP 8%-├Īt (ez 2013-ra kiss├® cs├Čkkent). Ugyanakkor fel kell h├Łvnunk a figyelmet arra, hogy ezt – amint a fentiekb┼æl ├®rtelemszer┼▒en k├Čvetkezik– csup├Īn a mag├Īnkiad├Īsok folyamatos emelked├®se r├®v├®n ├®rhett├╝k el! Ugyanakkora ├Čsszkiad├Īs mellett teh├Īt egyre nagyobb teher h├Īrul az egy├®nre, ├Łgy egyre kev├®sb├® "porlasztja" a val├│s kock├Īzatokat a t├Īrsadalombiztos├Łt├Īsi rendszer. Az, hogy a k├Čz├®p-kelet eur├│pai r├®gi├│t├│l m├®g nem szakadtunk el a teljes eg├®szs├®g├╝gyi kiad├Īsok tekintet├®ben teh├Īt csak ennek k├Čsz├Čnhet┼æ. A kilencvenes ├®vek k├Čzepe ├│ta jelent┼æsen n┼ætt ├®s n┼æ ma is folyamatosan a mag├Īnkiad├Īsok ar├Īnya a szektor teljes r├Īford├Łt├Īsait tekintve. Mintegy h├║sz vel ezel┼ættt, a kilencvenes ├®vek k├Čzep├®n a teljes eg├®szs├®g├╝gyi kiad├Īsok csup├Īn 15-17%-t tett├®k ki a mag├Īnforr├Īsok, m├Łg ma, 2013-ban az eg├®szs├®g├╝gyi mag├Īnkiad├Īsok k├Čzel 35%-ban vannak jelen. Az ├Čsszkiad├Īshoz viszony├Łtott 35%-os ar├Īny├║ mag├Īnkiad├Īs az OECD orsz├Īgokon bel├╝l is magasnak sz├Īm├Łt, az OECD ├Īllamok ├Ītlaga 2011-ben 28% k├Čr├╝li volt. Ezeknek a mag├Īnkiad├Īsoknak jelent┼æs r├®sze – hasonl├│an a k├Čzkiad├Īsokn├Īl – gy├│gyszerkiad├Īs. A gy├│gyszerkiad├Īs mellett a mag├Īnkiad├Īsok k├Čz├Čtt szerepelhet t├Čbbek k├Čz├Čtt a h├Īlap├®nz, a vizitd├Łj, mag├Īnorvosi szolg├Īltat├Īs megv├Īs├Īrl├Īsa (sz├Īml├Īra, vagy ak├Īr an├®lk├╝l), otthoni ├Īpol├Īs, fogorvosi beavatkoz├Īs, gy├│gy├Īszati seg├®deszk├Čz, alternat├Łv gy├│gym├│dok, rehabilit├Īci├│s ell├Īt├Īs stb. Fontos megjegyezni, hogy a magas ar├Īny├║ mag├Īnkiad├Īsok ellen├®re az (├Čnk├®ntes) mag├Īnbiztos├Łt├Īsok ar├Īnya m├®g 2014-ben is eleny├®sz┼æ. Becsl├®sekt┼æl f├╝gg┼æen 3 ├®s 7 milli├Īrd forint k├Čz├®, teh├Īt a mag├Īnkiad├Īsoknak is kevesebb, mint 2 sz├Īzal├®k├Īra tehet┼æ a biztos├Łt├Īssal fedezett kiad├Īsok ar├Īnya. ├Źgy egy nagyon fontos pill├®re hi├Īnyzik jelenleg a hazai forr├Īsteremt├®si mechanizmusnak, amely megadhatja az anyagi biztons├Īgot a k├Čzszolg├Īltat├Īsok esetleges diszfunkcionalit├Īsa eset├®n is.
Nos a fentiek alapj├Īn szinte k├Čtelez┼æ az egyre t├Čbb, szervezettebb ├®s sz├®lesebb k├Čr┼▒ ell├Īt├Īst ny├║jt├│ mag├Īnszolg├Īltat├│k megjelen├®se. Csak rem├®nykedni lehet abban, hogy mindez l├®p├®sk├®nyszerbe hozza majd az imm├Īr struktur├Īlisan sok hely├╝tt meg├║jult ├Īllami ell├Īt├│rendszert, ├®s szabad kapacit├Īsaik kihaszn├Īl├Īsa ├®rdek├®ben egyre t├Čbbsz├Čr ny├║jtanak majd OEP-en k├Łv├╝li finansz├Łroz├Īssal ell├Īt├Īst. Erre egyre t├Čbb, egyel┼ære elsz├│rt, de egyes elemeiben j├│ p├®ld├Īt l├Īthatunk m├Īr. Az eg├®szs├®g├╝gy nagyon dr├Īga, ha nem a legdr├Īg├Ībb ipar├Īg, ├®s egyre ink├Ībb az lesz. Hasz├Īljuk ki a m├Īr megl├®v┼æ kapacit├Īsokat ├®s akkor a nagy k├Čz├Čsb┼æl is t├Čbbre fog jutni!
Tetszett a cikk? K├Čvessen minket a Facebookon!
Lassan az eg├®szs├®g├╝gynek is "befellegzik" - avagy a reform a saj├Īt felel┼æss├®g├╝nk
qaly | 2014-05-27 20:51:03
Az ├Łr├Īs vend├®gposzt, szerz┼æje Hackl Kriszti├Īn, eg├®szs├®g├╝gyi k├Čzgazd├Īsz, a mai mobile health konferencia egyik el┼æad┼æja.
“El┼æsz├Čr n├®zd meg az embert, csak ut├Īna a technol├│gi├Īt”
(Mark Pollard)
A ‘REFORM’
Amikor az eg├®szs├®g├╝gy reformja ker├╝l sz├│ba, legt├Čbben valami k├Čzpontilag v├®grehajtott, politikai ind├Łttat├Īs├║, els┼æsorban a szervez├®st ├®rint┼æ v├Īltoztat├Īsokra asszoci├Īlunk. A leg├║jabb eg├®szs├®g├╝gyi reform motorja azonban nem csak n├®gy├®vente indul be, hanem minden nap j├Īr. Ez a reform, r├Īad├Īsul glob├Īlis. Eszk├Čz├Čk├Čn, alkalmaz├Īsokon kereszt├╝l tan├Łt, nevel benn├╝nket, megv├Īltoztatja szok├Īsainkat. Nem f├╝gg egyes orsz├Īgok aktu├Īlis gazdas├Īgi helyzet├®t┼æl, vagy eg├®szs├®g├╝gyi rendszereik ├Īltal ny├║jtott kapacit├Īsokt├│l.
Ez a reform ├Čsszefoglal├│an az eHealth, k├Čzelebbr┼æl az mHealth.
TECHNOL├ōGIA
A technika ├Čnmag├Īban nem tud v├Īltoz├Īsokat el┼æid├®zni.
M├®gis egy k├®zbe foghat├│ m├®ret┼▒, akkumul├Ītorral t├Īpl├Īlt eszk├Čzre let├Člt├Čtt n├®h├Īny megabyte-nyi alkalmaz├Īs meg tudja v├Īltoztatni mindennapi szok├Īsainkat.
Ezek az alkalmaz├Īsok m├Īr ma inform├Īci├│kkal l├Ītnak el, k├®pesek ├║j ig├®nyek kialak├Łt├Īs├Īra, egyre t├Čbb mindent elemeznek a mi egy├®ni eg├®szs├®g├╝gyi adatainkb├│l, ├®s mindezt ├║gy t├Īrolj├Īk egy ‘felh┼æben’, hogy mi b├Īrmikor b├Īrhonnan ├®s szinte b├Īrmilyen eszk├Čzr┼æl hozz├Ī is f├®rhess├╝nk.
A H├üTT├ēR
A mobil eszk├Čz├Čk ├®s alkalmaz├Īsok elm├║lt ├®vekben tapasztalhat├│ l├Ītv├Īnyos fejl┼æd├®se a “k├╝ty├╝k” k├Čz├® “emelte” az mHealth megold├Īsokat - ide├®rtve a mobil platformok fizikai ├®s szoftveres oldal├Īt csak├║gy, mint a vel├╝k kommunik├Īlni k├®pes diagnosztikai ├®s orvosi eszk├Čz├Čket.
A k├╝ty├╝ azonban csak a l├Ītv├Īny, a j├®ghegy cs├║csa. Egy ├®l┼æ p├®ld├Īval ├®lve, mintha egy g├│ly├│s spirom├®tert ├║gy ismertetn├®nk, hogy az az eszk├Čz amelyben ki ├®s bel├®gz├®skor sz├Łnes labd├Īk ugr├Īlnak. Ugyanez a spirom├®ter egy j├Īt├®kszoftverrel ├Čsszek├Čtve egy asztm├Īs gyermeknek ├®lm├®nyeken kereszt├╝l, j├Īt├®kosan tan├Łtja meg a helyes l├®gz├®st, vagy ├®pp er┼æs├Łti a l├®gz┼æizmait, mik├Čzben a j├Īt├®k r├®sztvev┼æi ├║gy mozognak, ahogy a gyerek besz├Łv, vagy kif├║j.
Az mHealth megold├Īsok azok a k├╝ty├╝k, amelyek kih├║zhatj├Īk a vil├Īgot az ├®vek ├│ta tart├│ gazdas├Īgi visszaes├®sb┼æl.
K-HULLÁMOK
Orosz k├Čzgazd├Īszk├®nt a Nyikolaj Dmitrijevics Kondratyev figyelte meg ├®s ├Łrta le a gazdas├Īg hossz├║t├Īv├║ ciklikuss├Īg├Īt. Minden ciklus eset├®ben megk├╝l├Čnb├Čztet 4 szakaszt: progresszi├│, recesszi├│, depresszi├│ (m├®lypont) ├®s emelked├®s. E szakaszok k├Čz├╝l a m├®lyponthoz kapcsol├│dik a piac megtisztul├Īsa, ├®s a legt├Čbb innov├Īci├│ piaci megjelen├®se.
A ciklusokat b├Īzis innov├Īci├│khoz k├Čti, azaz azt mondja, hogy mindig egyetlen ipar├Īg viszi el┼ære a vil├Īggazdas├Īg fejl┼æd├®s├®t.
El┼ærejelz├®sei szerint ezt a szakaszt, azaz a m├®lypont ut├Īn kezd┼æd┼æ emelked├®s id┼æszak├Īt ├®lj├╝k. A k├Čvetkez┼æ ipar├Īgi motor pedig az eg├®szs├®g├╝gy lesz.
MEGATRENDEK
Mindennapi ├®rtelemben k├Čnnyebben megfigyelhet┼æek azok az ├®vekig tart├│, trendszer┼▒ v├Īltoz├Īsok, amelyek a K-Hull├Īmokhoz hasonl├│an egyszerre jelennek meg az ├®let t├Čbb ter├╝let├®n, nemzetk├Čzileg, ├®s rendszerf├╝ggetlen├╝l. Ezek a megatrendek t├Čbbek k├Čz├Čtt:
-
PERSZONALIZ├üCI├ō - vagyis ├®let├╝nk minden k├Čr├╝lm├®ny├®t szem├®lyre szabottan kapjuk k├®zhez. Ez a folyamat megv├Īltoztatja az emberek t├Īrgyakhoz ├®s egym├Īshoz f┼▒z┼æd┼æ interakci├│inak dinamik├Īj├Īt.
-
MINIAT├£RIZ├üL├ōD├üS - nem csak technol├│giai trend. K├®pesek vagyunk egyre k├Čzelebbr┼æl l├Ītni, m├®rni, figyelembe venni vil├Īgunk mind fizikai, mind szoci├Īl-dinamikai jelens├®geit.
-
GAMIFICATION - elj├Īt├®kos├Łt├Īs / ├®lm├®nykeres├®s. Nem csak a tanul├Īs, tan├Łt├Īs j├Īt├®kosabb├Ī t├®tel├®r┼æl van sz├│, hanem arr├│l, hogy minden tett├╝nk├®rt egyre ink├Ībb azonnali elismer├®st / ellent├®telez├®st v├Īrunk.
-
PEER-to-PEER mindenben - egyszer┼▒ hasonlattal ├®lve p├®nz├╝gyeinkben, vagy abban, hogyan t├Čr├Čd├╝nk az eg├®szs├®g├╝nkkel a szomsz├®dt├│l hallottakat / tanultakat m├Īsoljuk. V├Īltozik azonban a ‘szomsz├®d’ fogalma, ma m├Īr lehet, hogy az inform├Īci├│ szolgltat├│ sokezer kilom├®terre ├®l t┼æl├╝nk.
-
COLLABORATIVE vagy SHARED CONSUMPTION - azaz a felel┼æss├®g megoszt├Īs ├®lvezete. Ilyen a v├Īrosi bicikli (pl.: leg├║jabban a BuBi) Mi├®rt ├Īlljon az aut├│m a gar├Īzsban, ha nem haszn├Īlom? Mi├®rt ├®p├Łts├╝nk m┼▒t┼æket, amelyek kihaszn├Īlatlanok, mi├®rt vegy├╝nk meg egy dr├Īga orvosi m┼▒szert, ha csak ritk├Īn kell? A virtu├Īlis t├®ren t├║l fizikai ter├╝nket is glob├Īlis szeml├®lettel osztjuk meg egym├Īssal, legyen sz├│ ak├Īr az id┼ænkr┼æl (munka), eszk├Čzeinkr┼æl, vagy er┼æforr├Īsainkr├│l. K├╝l├Čn v├Īllalkoz├Īsi form├Īv├Ī v├Īlhat e met├│dus, ahol pl.: adott k├Čz├Čss├®g arra j├Čn l├®tre, hogy olyan tulajdont szerezzen, amelyet a tagok megosztva haszn├Īlnak majd (egy tag lehet egy szem├®ly de ak├Īr egy k├│rh├Īz, vagy egy orsz├Īg is).
-
VIRTUALIZ├üL├ōD├üS (augmentation) - a k├Čr├╝l├Člel┼æ val├│s├Īg ├®s a virtu├Īlis vil├Īg elmos├│dik - az inform├Īci├│kat vizu├Īlisan akarjuk megkapni ├®s ├Łgy is vissz├╝k be a k├╝l├Čnb├Čz┼æ inform├Īci├│ feldolgoz├│ sz├Īm├Łt├│g├®pekbe.
A technol├│gia ├Čnmag├Īban nem teremt szok├Īsokat.
Sok├®ves tapasztalat azonban, hogy a technol├│giai innov├Īci├│t k├Čveti egy menedzsment, azaz munkaszervez├®si innov├Īci├│. Az mindennapi eg├®szs├®g├╝gy eset├®ben ez jelentheti a teljes ipar├Īg ├Ītszervez┼æd├®s├®t, ├®s itt nem (csak) hagyom├Īnyos reformokat kell ├®rteni, hanem egy ‘alulr├│l’, a betegek ig├®nyei ├Īltal vez├®relt olyan folyamatot, melynek c├®lja az egy├®ni ├®s k├Čz├Čss├®gi eg├®szs├®g-nyeres├®g maximaliz├Īl├Īsa ├®s f┼æ hajt├│ereje a pontos ├®s nagy mennyi├®g┼▒ val├│s adat ├®s az ebb┼æl szerzett inform├Īci├│.
A ‘FELH┼ÉS├¢D├ēS’
A c├Łmben eml├Łtett borong├│ss├Īg ez├║ttal ink├Ībb ├Čr├Čmre ad okot. A statisztik├Īkb├│l kit┼▒nik, hogy egyre t├Čbb eg├®szs├®g├╝gyi online alkalmaz├Īs ├®rhet┼æ el mobilon is, s┼æt, sok k├Čz├╝l├╝k csak mobil platformon ├®rtelmezhet┼æ. M├Īr 2013-ban a let├Člt├Čtt 81 milli├Īrd mobil applik├Īci├│ 17%-a volt eg├®szs├®g├╝gyi, vagy ├®letm├│d (Health & Fitness) alkalmaz├Īs ├®s ez az ar├Īny ├®s a sz├Īmok is meredeken n├Čvekedni fognak a k├Čvetkez┼æ ├®vekben.
Az alkalmaz├Īsok egyik alapfunkci├│ja, hogy adatokat gy┼▒jtenek ├®s t├Īrolnak. Ez a t├Īrol├Īs egyre gyakrabban valamilyen felh┼æ alap├║ megold├Īst jelent. Ez hozz├Īseg├Łt benn├╝nket ahhoz, hogy adataink vel├╝nk legyenek minden ‘├│vatlan pillanatban. Ha p├®ld├Īul szemorvosunk a vizsg├Īlat sor├Īn kor├Ībbi kardiol├│giai eredm├®nyeinket szeretn├® l├Ītni, ezt egy gombnyom├Īssal megmutathatjuk neki olyan alkalmaz├Īsok seg├Łts├®g├®vel, mint pl. a Laborom.
Az inform├Īci├│k egyre ink├Ībb m├Īr nem csak statikusan ├Īllnak rendelkez├®sre. Minden nappal t├Čbbet tudunk meg magunkr├│l ├®s ez az inform├Īci├│ motiv├Īl abban, hogy egyre t├Čbbet szerezz├╝nk meg egy egyre jobb eg├®szs├®g├╝gyi ell├Īt├│rendszer szolg├Īltat├Īsaib├│l. Glob├Īlisan ez az eg├®sz egy nagy reformfolyamatnak t┼▒nik. Ez a reform azonban nem ├Łr├│asztalokon, hanem a v├Īgyak szintj├®n j├Čn l├®tre, ig├®nyek hajtj├Īk ├®s sokal ink├Ībb ‘pull’, mint ‘push’ a m┼▒k├Čd├®si elve: ez a “reform on demand”.
A reform legf┼æbb m├®di├Īja pedig az mHealth alkalmaz├Īsok.
A TOVÁBB
Az mHealth alkalmaz├Īsok nagyj├Īb├│l az al├Ībbi fejl┼æd├®si szinteket j├Īrj├Īk be a k├Čvetkez┼æ ├®vekben:
1. szint: inform├Īci├│t ny├║jt - eg├®szs├®g├╝gyi wikip├®di├Īk
2. szint: kezdetleges interakci├│, "n┼æv├®rh├Łv├│" - vagyis orvosi id┼æpont egyeztet┼æk
3. szint: adatokat gy┼▒jt ├®s analiz├Īl (littlebig data), ford├Łt, ├®s felh┼æben elt├Īrol.
4. szint: szem├®lyre sz├│l├│ inform├Īci├│kat ny├║jt nagy adatb├Īzisok alapj├Īn. Kis evidenci├Īval b├Łr├│ eseteket is felismer ├®s a k├╝l├Čnb├Čz┼æ rendszerek ├Čsszhangba ker├╝lnek.
5. szint: szem├®lyes eg├®szs├®g├╝gyi asszisztens - predikt├Łv, interoperat├Łv ├®s ├Čn├Īll├│
|
Ezek a technol├│gi├Īk id┼æben l├®nyegesen az el┼ætt az ember legjobb bar├Ītj├Īv├Ī v├Īlnak, mintsem, hogy humanoid von├Īsokkal rendelkezn├®nek. Folyamatosan k├Čvetik az eg├®szs├®g├╝gyi ├Īllapotunkat, ter├Īpi├Īt javasolnak, amennyiben v├Īltoz├Īst ├®szlelnek az adatokban, megrendelik a gy├│gyszert, miel┼ætt elfogyna, vagy r├Īvesznek benn├╝nket, hogy tartsuk be edz├®seink kit┼▒z├Čtt rendszeress├®g├®t. |
M├Īs sz├│val az mHealth lehet az ember egyik legjobb bar├Ītja, az azonban a saj├Īt felel┼æss├®g├╝nk, hogy haszn├Īljuk, ez├Īltal kell┼æk├®pp felv├®rtezve ahhoz, hogy on-demand reform szintj├®re emelkedjen.
Szerz┼æ: Hackl Kriszti├Īn
Tetszett a cikk? K├Čvessen minket a Facebookon!
Fizet┼æs ell├Īt├Īs - Mi├®rt terjed az "Uzsoki-modell"?
qaly | 2014-05-26 22:31:50
Az Uzsoki utcai k├│rh├Īz lehet┼æs├®get teremt bizonyos k├Čr├╝lm├®nyek k├Čz├Čtt a fizet┼æs, mag├Īnfinansz├Łroz├Īs├║ ell├Īt├Īsok ig├®nybev├®tel├®re. A t├®m├Īr├│l a napokban a hvg is (├®s sz├Īmos m├Īs m├®dium) cikkezett, ├Łgy a konkr├®t esetr┼æl ├®n most nem ├Łrok, ugyanakkor ezzel kapcsolatban, illetve a kor├Ībbi, mag├Īnkiad├Īsokat is ├®rint┼æ ├Łr├Īsom ut├Īn tal├Īn ├®rdemes ├Īttekinteni, hogy honnan ├®s hogyan jutottunk el ahhoz az ├Īllapothoz, ami v├®lem├®nyem szerint a mai, Uzsoki utcai k├│rh├Īzban zajl├│ k├®nyszerhelyzetet sz├╝lte. Ehhez meg kell ├®rten├╝nk azokat az alapelveket is, amelyek a jelenlegi modern (eur├│pai) eg├®szs├®g├╝gyi rendszerek forr├Īsteremt├®s├®nek fundamentum├Īt jelentik.
Biztos├Łt├Īsi alapmodellek - a Beveridge ├®s a Bismarck rendszer
Alapvet┼æen k├®t f┼æ forr├Īsteremt├®si strat├®gi├Īval tal├Īlkozhatunk a (d├Čnt┼æen) k├Čzfinansz├Łroz├Īs├║ eg├®szs├®g├╝gyi rendszerek tekintet├®ben: az angol gy├Čkerekkel rendelkez┼æ Beveridge-t├Łpus├║ ├®s a n├®met gy├Čker┼▒ bismarcki rendszert. Alapvet┼æ k├╝l├Čnbs├®g a k├®t szolidarit├Īson alapul├│ modell k├Čz├Čtt, hogy m├Łg a bismarcki rendszer c├®lzott (eg├®szs├®gbiztos├Łt├Īsi) j├Īrul├®kokb├│l fedezi az eg├®szs├®g├╝gyi kiad├Īsokat, ├®s ett┼æl teszi f├╝gg┼æv├® a biztos├Łtotti viszonyt, addig a Beveridge rendszer mindezt ad├│kb├│l teszi, ├Łgy biztos├Łtva minden ├Īllampolg├Īr sz├Īm├Īra alanyi jogon az ell├Īt├Īsokat. A Bismarck t├Łpus├║, ├║n. „Szoci├Īlis Eg├®szs├®gbiztos├Łt├Īs” alapvet┼æ felt├®tele a megl├®v┼æ munkaviszony, a j├Īrul├®k befizet├®se ├®s ├Łgy a biztos├Łtotti jogviszony felt├®tele a megl├®v┼æ munkaviszony. Ez a legr├®gebbi modell, 1883 ├│ta l├®tezik, l├®trehoz├Īsakor nyilv├Īnval├│ c├®l volt a munk├Īsoszt├Īly eg├®szs├®gesen tart├Īsa ├®s ├Łgy a produktivit├Īs n├Čvel├®se. A Beveridge rendszer mintegy 60 ├®ves m├║ltra tekint vissza (1948), az Egyes├╝lt Kir├Īlys├Īgb├│l kiindult rendszerben a k├Čzponti k├Člts├®gvet├®sb┼æl finansz├Łrozott eg├®szs├®g├╝gyi rendszerben teh├Īt minden ├Īllampolg├Īrnak j├Īr az ell├Īt├Īs, a szolg├Īltat├│k viszonylagos f├╝ggetlens├®ge mellett.
A harmadik nagy modell, a (profitorient├Īlt vagy non-profit) mag├Īnbiztos├Łt├│i finansz├Łroz├Īson alapul├│ rendszer term├®szetesen nem sorolhat├│ a klasszikus, r├®gi, szolidarit├Īs-alap├║ t├Īrsadalombiztos├Łt├Īsi rendszerek, forr├Īsteremt├®si strat├®gi├Īk k├Čz├®. A t├Īrsadalombiztos├Łt├Īsi rendszerek ├®s a verseng┼æ piaci biztos├Łt├│k k├Čzti f┼æ k├╝l├Čnbs├®get ugyanakkor nem maga a kock├Īzatk├Čz├Čss├®g m├®rt├®ke, vagy a kock├Īzatkezel├®s m├│dja adja, hanem a befizet├®s, a tehervisel├®s viszonya az egy├®n kock├Īzat├Īval.
A t├Īrsadalombiztos├Łt├Īs eset├®ben a befizet┼æk - egy bizonyos als├│ ├®s fels┼æ hat├Īrig legal├Ībbis – a fizet┼æk├®pess├®g├╝k ar├Īny├Īban j├Īrulnak hozz├Ī az adott kassz├Īhoz, a szolidarit├Īs elv├®nek megfelel┼æen. A klasszikus biztos├Łt├Īs eset├®n ezzel szemben a biztos├Łtott d├Łja az egy├®n kock├Īzat├Īnak f├╝ggv├®ny├®ben ker├╝l meg├Īllap├Łt├Īsra. Ebb┼æl a szempontb├│l teh├Īt a Beveridge ├®s a bismarcki modell k├╝l├Čnb├Čz┼æs├®ge csup├Īn a forr├Īsteremt├®s strat├®gia tekintet├®ben mutatkozik meg.
A mai magyar rendszer
A bismarcki ├®s a Beveridge rendszer – forr├Īsteremt├®st tekintve - term├®szetesen egym├Īssal keveredve is megtal├Īlhat├│ sz├Īmos orsz├Īgban. Ahogy az eg├®szs├®g├╝gyi ell├Īt├│rendszer forr├Īsig├®nye n├Čvekszik, ├║gy v├Īlik relat├Łve egyre sz┼▒k├Čsebb├® a tiszt├Īn j├Īrul├®kokb├│l el┼æteremthet┼æ forr├Īs . Magyarorsz├Īgon is ugyanez a folyamat figyelhet┼æ meg a kilencvenes ├®vek k├Čzepe ├│ta. A gyakorlatilag tiszt├Īn bismarcki t├Łpus├║ rendszer alakult ├Īt – forr├Īsteremt├®s szempontj├Īb├│l – egy kevert, de d├Čnt┼æen k├Čzponti k├Člts├®gvet├®si forr├Īsokb├│l biztos├Łtott rendszerr├®. A folyamat nagy jelent┼æs├®ggel b├Łr, hisz l├Ītni fogjuk, hogy a demogr├Īfiai v├Īltoz├Īsok ├®s a munkaer┼æpiac v├Īltoz├Īsai m├Īr eg├®sz a kilencvenes ├®vek k├Čzep├®t┼æl gondokat okoztak a megfelel┼æ forr├Īsok el┼æteremt├®se k├Čr├╝l, ├®s vesz├®lyeztett├®k, valamint egyre jobban vesz├®lyeztetik ma is az ├Īgazat gazdas├Īgi fenntarthat├│s├Īg├Īt ├®s stabilit├Īs├Īt. A folyamat h├Ītter├®ben haz├Īnkban r├®szben a j├Īrul├®kfizet┼æk sz├Īm├Īnak erod├Īl├│d├Īsa, r├®szben pedig a j├Īrul├®kszint tudatos cs├Čkkent├®se ├Īll. A munk├Īltat├│i oldalon az eg├®szs├®gbiztos├Łt├Īsi j├Īrul├®k napjainkra gyakorlatilag megsz┼▒nt, annak ellen├®re, hogy 1995-ben m├®g 19,5%-os j├Īrul├®kot fizettek a munk├Īltat├│k. Ez korm├Īnyokon ├Īt├Łvel┼æ, tudatos, fokozatos folyamat eredm├®nye volt. Jelenleg a szoci├Īlis hozz├Īj├Īrul├Īsi ad├│ r├®szek├®nt, mintegy 2%-nyi j├Īrul├®k illeti (illetn├®) meg az eg├®szs├®gbiztos├Łt├Īsi alapot. A munkav├Īllal├│i oldal terhe ugyanakkor egy├®rtelm┼▒en n┼ætt, a kilencvenes ├®vek k├Čzepi 4%-r├│l a mai 7%-os szintre. A teljes, dedik├Īlt (eg├®szs├®gbiztos├Łt├Īsi) j├Īrul├®kszint az elm├║lt h├║sz ├®vben teh├Īt 23,5%-r├│l 7%-ra cs├Čkkent. Ez ma az egyik legalacsonyabb eg├®szs├®gbiztos├Łt├Īsi j├Īrul├®k az Eur├│pai Uni├│ban. A j├Īrul├®kfizet┼æk sz├Īm├Īnak cs├Čkken├®s├®vel egy├╝tt ez azt eredm├®nyezte, hogy 2013-ban az eg├®szs├®gbiztos├Łt├Īsi alap (E. alap) bev├®teleinek m├Īr csup├Īn mintegy 50%-t fedezte j├Īrul├®k jelleg┼▒ hozz├Īj├Īrul├Īs, szemben a kilencvenes ├®vek eleji k├Čzel 90%-os fedezeti szinttel (nem figyelembe v├®ve a 2012-t┼æl az E. alapot terhel┼æ, mintegy 350 milli├Īrd forintos rokkants├Īgi, rehabilit├Īci├│s ell├Īt├Īsok fedezet├®re ├Ītvett p├®nzeszk├Čzt). 1993-ban a k├Čzel 300 milli├Īrdos kassza mintegy 40 milli├Īrd forintnyi k├Čzponti k├Člts├®gvet├®si hozz├Īj├Īrul├Īst tartalmazott, m├Łg 2013-ban az 1450 milli├Īrdos b├╝dzs├® t├Čbb, mint fele m├Īr k├Čzponti k├Člts├®gvet├®si hozz├Īj├Īrul├Īs, azaz ma m├Īr t├Čbbs├®g├®ben ad├│kb├│l finansz├Łrozott, vegyes rendszerr┼æl besz├®lhet├╝nk
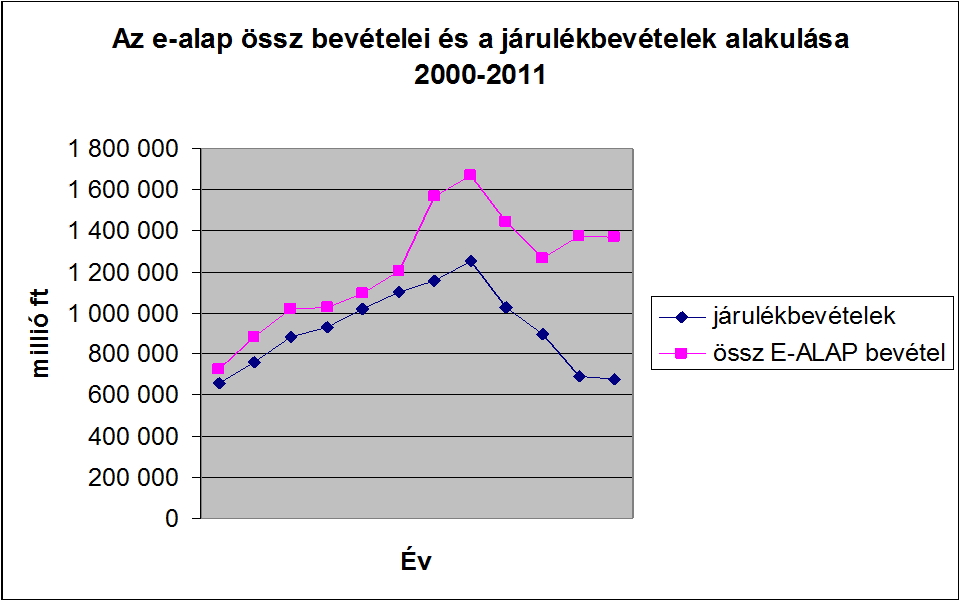
E.alap bev├®teleinek alakul├Īsa, forr├Īs: ESKI
Term├®szetesen csup├Īn ├®rt├®kv├Īlaszt├Īs k├®rd├®se, hogy milyen forr├Īsokb├│l k├Łv├Īnjuk fenntartani az eg├®szs├®g├╝gyi rendszert, azonban a nem deklar├Īlt forr├Īsok k├Čnnyen az aktu├Īlis gazdas├Īgpolitika ├Īldozat├Īv├Ī tehetik az ├Īgazatot. Beveridge rendszer ir├Īny├Ība felveti a k├®rd├®st, hogy az ├Īllampolg├Īri vagy biztos├Łtotti jogon j├Īr├│ eg├®szs├®g├╝gyi ell├Īt├Īs hat├Īra hol h├║z├│dik. Azaz mennyire kell ”beveridge-i jelleg┼▒nek”, ad├│kb├│l fenntartottnak lennie a finansz├Łroz├Īsnak ahhoz, hogy a biztos├Łtotti jogviszony ilyen szempontb├│l ├®rtelmetlenn├® v├Īlj├®k? A fentiekb┼æl is l├Īthat├│, hogy a fenntarthat├│ ├®s kisz├Īm├Łthat├│ finansz├Łroz├Īs a egyre nehezebben finansz├Łrozhat├│ j├Īrul├®k-alapon. Jelenleg kevesebb, mint 4 milli├│ ├Īllampolg├Īr fizet j├Īrul├®kot, melyb┼æl k├Čzel 10 milli├│ lakos eg├®szs├®g├╝gyi ell├Īt├Īs├Īt kell(ene) biztos├Łtani, egyre n├Čvekv┼æ sz├╝ks├®gletek, ├Čreged┼æ t├Īrsadalom ├®s n├Čvekv┼æ forr├Īsig├®ny mellett. Tov├Ībb ├Īrnyalja a k├®pet, hogy a viszonylag kiterjedt sz├╝rkegazdas├Īg miatt a befizet┼æk sem a val├│s j├Čvedelm├╝k ut├Īn fizetik j├Īrul├®kaikat, sokszor csup├Īn a munk├Īltat├│ „tisztess├®g├®n” m├║lik, hogy a bejelentett ├®s a val├│s j├Čvedelem mennyire esik messze egym├Īst├│l.
├¢sszegezve teh├Īt a magyar helyzet nem teljesen egyedi, ├®s meglehet┼æsen t├Łpusos. Az egyre apad├│ j├Īrul├®k jelleg┼▒ befizet├®sek hely├®t k├Čzponti k├Člts├®gvet├®si forr├Īsokkal kell p├│tolni, r├Īad├Īsul egyre nagyobb teherk├®nt nehezedik a k├Člts├®gvet├®s v├Īll├Īra a nyugd├Łjrendszer is, ├Łgy az eg├®szs├®g├╝gyi ├Īgazat sz├Īm├Īra igen neh├®z el┼æteremteni a megfelel┼æ forr├Īsokat. R├Čvidesen tal├Īlnunk kell teh├Īt olyan alternat├Łv megold├Īsokat, amelyek a cs├Čkken┼æ forr├Īsok ellen├®re, az egyre kevesebb befizet┼æ ├®s egyre t├Čbb „eltartand├│” ├Īllampolg├Īr ellen├®re lehet┼æv├® teszi a gazdas├Īgi szempontb├│l is kiegyens├║lyozott ├®s fenntarthat├│ eg├®szs├®g├╝gyi rendszer m┼▒k├Čdtet├®s├®t.
Tetszett a cikk? K├Čvessen minket a Facebookon!
Itt a blogon szeretn├®nk besz├Īmolni arr├│l, hogy sz├Īmos pozit├Łv fejlem├®ny t├Črt├®nt az ut├│bbi h├│napokban az egyes├╝let├╝nk (Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt Egyes├╝let) ├®s a blog ├®let├®ben, amelyekr┼æl ├║gy ├®rezz├╝k, hogy sz├│t kell ejts├╝nk. Hossz├║ munka ut├Īn k├Čr├╝lbel├╝l egy h├│nappal ezel┼ætt hivatalosan is egyes├╝lett├® v├Īlhattunk, ├Łgy m├®g komolyabbn tudjuk folytatni a munk├Īnkat. Fontosnak tartjuk, hogy k├Čzelebb hozzuk a blog ├®s az egyes├╝let csapat├Īt az olvas├│hoz, ├®s olykor k├Čzelebbr┼æl is bemutassuk a sz├Łnfalak m├Čg├Čtti munk├Īt. Szeretn├®nk kiemelni, hogy nem t├®tlen├╝l teltek az elm├║lt h├│napok, nagy er┼ævel dolgoztunk azon, hogy az eddigi k├Čzel 2 ├®v tapasztalatai alapj├Īn a szakmai csapat ir├Īnyait, c├®ljait friss├Łts├╝k ├®s jobban f├│kusz├Īlni tudjuk. Az els┼æ 2 ├®v id┼æszaka az ├║tkeres├®sr┼æl, tanul├Īsr├│l ├®s a t├Īj├®koz├│d├Īsr├│l sz├│lt, ezalatt sz├Īmos, sz├Īmunkra fontos dolgot vitt├╝nk v├®ghez. Szakmai b├Īzist ├®p├Łtett├╝nk, egyes├╝letet alap├Łtottunk, blog-ot ind├Łtottunk, konferenci├Īt szervezt├╝nk, kamp├Īnyokban vett├╝nk r├®szt, orsz├Īgos v├®rad├Īs t├Īrsszervez┼æi voltunk, szakmai ├®s ├╝zleti szervezetekkel konzult├Īltunk, emellett igyekezt├╝nk min├®l t├Čbb visszajelz├®st, impresszi├│t gy┼▒jteni ├®s ezt felhaszn├Īlva fejl┼ædni. Tucatnyi olyan ter├╝letet tal├Īltunk, ahol igenis ig├®nyt l├Īttunk arra, hogy gondolkodni kell a megold├Īsokon, olykor mi magunk is elkeseredett v├®lem├®nyeket fogalmaztunk meg itt a blog has├Ībjain bel├╝l is, ├®s ez├®rt minket is sok kritika ├®rt - olykor jogosan. Mindez azonban j├│ alkalom volt arra, hogy min├®l teljesebb k├®pet kapjunk a jelenlegi helyzetr┼æl, esetleges hi├Īnyokr├│l, vagy az elszalasztott lehet┼æs├®gekr┼æl. Az ut├│bbi h├│napokban a kritikus szeml├®let, a v├®lem├®nyek sarkos ├®s elemz┼æ megfogalmaz├Īsa mellett mind nagyobb hangs├║lyt kezdt├╝nk el fektetni arra, hogy megold├Īsi alternat├Łv├Īkat alkossunk, megpr├│b├Īljunk megfelel┼æ v├Īlaszokat adni a felmer├╝l┼æ probl├®m├Īkra, el┼æremutat├│ lehet┼æs├®geket v├Īzoljunk fel.
A megold├Īsi alternat├Łv├Īink k├Čz├Čtt jelenleg a legakt├Łvabbak az eHealth ├®s az mHealth ter├╝let├®n vagyunk. Egy Magyarorsz├Īgon forradalmi mobil technol├│gi├Īn alapul├│ egy├®szs├®g├╝gyi platformon dolgozunk jelenleg is. A laborom.hu mobil eg├®szs├®g├╝gyi platformmal szeretn├®nk lehet┼æv├® tenni, hogy b├Īrki egyszer┼▒en l├®trehozhasa ├®s ├®p├Łthesse saj├Īt eg├®szs├®g├╝gyi kartonj├Īt, k├Čvethesse eg├®szs├®g├╝gyi param├®tereinek alakul├Īs├Īt b├Īrhol, b├Īrmikor. Ugyanakkor nem csup├Īn egy technol├│giai ├║j├Łt├Īst szeretn├®nk l├®trehozni a hazai eg├®szs├®g├╝gyben, hanem egyben egy szeml├®letbeli v├Īlt├Īst is szeretn├®nk k├Čzvet├Łteni. A magyar betegek├®rt ├®s az ell├Īt├│rendszer├®rt nagyon sokat lehet tenni a modern informatikai megold├Īsok implement├Īl├Īs├Īval, a t├Īrsadalom ezir├Īny├║ eduk├Īl├Īs├Īval ├®s a digit├Īlis ├Łr├Īsk├®szs├®g valamint az okoseszk├Čz-penetr├Īci├│ jav├Łt├Īs├Īval. Szerencs├®re azt l├Ītjuk, hogy az ├Īllami oldalon is ugyan├Łgy nyitott a fenntart├│ az ├║j , hat├®kony IT megold├Īsokra.
Ha valami rossz, vagy nem hat├®kony akkor ott valami hi├Īnyzik, vagy meg kell v├Īltoztatnunk. Ha valami hi├Īnyzik akkor azt hozzuk l├®tre: az IT ter├╝let├®n szerencs├®re haz├Īnk adotts├Īgai rendk├Łv├╝l kedvez┼æek. Rem├®nyked├╝nk benne, hogy mi magunk is hozz├Īj├Īrulhatunk az eg├®szs├®g├╝gyi infokommunik├Īci├│s technol├│gi├Īk robban├Īsszer┼▒ fejl┼æd├®s├®hez. A t├®ma aktualit├Īs├Īra ├®s fontoss├Īg├Īra tekintettel egyes├╝let├╝nk a mobil eg├®szs├®g├╝gy t├®mak├Čr├®ben m├Ījus 28-├Īn konferenci├Īt szervez a Hotel President Budapest-ben, ahol megismerhetik a jelenlegi legmodernebb megold├Īsokat ├®s a j├Čv┼æ eg├®szs├®g├╝gyi IT trendjeit. A rendezv├®ny programja ├®s a regisztr├Īci├│ r├®szletei a konferencia weblapj├Īn ├®rhet┼æek el.
Tetszett a cikk? K├Čvessen minket a Facebookon is!
AIDS-eseket nem szolg├Īlunk ki! - betegjogok, II. r├®sz
otaku | 2014-04-04 08:55:45
A betegjogokkal foglalkoz├│ ├Łr├Īsunk m├Īsodik r├®sze.
A k├®panyagok forr├Īsa tov├Ībbra is a tasz.hu .
Emberi m├®lt├│s├Īghoz val├│ jog
Egy hosszas betegs├®g, k├│rh├Īzi ├Īpol├Īs alatt teljesen le├®rt├®kel┼ædik az ember m├®g a saj├Īt szem├®ben is. A beteg ugyan├║gy els┼æsorban ember! Az egyik legfontosabb, hogy a beteg emberi m├®lt├│s├Īg├Īt mg┼ærizz├╝k. Egyenjog├║ partners├®gr┼æl azonba a jelenlegi mindennapi k├│rh├Īzi gyakorlat alapj├Īn az el┼æad├│k szerint egy├Īltal├Īn nem besz├®lhet├╝nk. Itt egy saj├Īt p├®ld├Īt hozott f├Čl az egyik el┼æad├│:
Vas├Īrnapi rosszull├®t ut├Īn az ├®letment┼æ m┼▒t├®t elkezd├®s├®hez el┼æsz├Čr fizetnie kellett, majd a beavatkoz├Īs ut├Īni indokolt sebplasztik├Īt az orvos lerendezte annyival, hogy ├║gysem akar hast├Īncosn┼æ lenni. Miut├Īn a beteg ki├Īllt mag├Ī├®rt ├®s jelezte, hogy m├Īrpedig ┼É az akar lenni, illetve egy├Īltal├Īn ennek ehhez mi k├Čze van, megkapta a bocs├Īnatk├®r├®st ├®s az ingyenes plasztik├Īt.
M├Īsik p├®lda volt egy b┼ærgy├│gy├Īszati oszt├Īly bej├Īrat├Īra filctollal ki├Łrt sz├Čveg: itt AIDS-es beteget nem l├Ītnak el…
├¢nrendelkez├®shez val├│ jog, ell├Īt├Īs visszautas├Łt├Īs├Īnak joga, gy├│gyint├®zm├®ny elhagy├Īs├Īnak joga
Minden betegjog az ├Čnrendelkez├®shez val├│ jog al├Ī van rendelve! A betegnek joga van saj├Īt maga eld├Čnteni, hogy miylen ell├Īt├Īshoz j├Īrul hozz├Ī, mit utas├Łt el, vagyhogy mikor hagyja el (saj├Īt felel┼æss├®g├®re!) az ell├Īt├│ int├®zm├®nyt. A kor├Ībban al├Ī├Łrt beleegyez├®s is b├Īrmikor visszavonhat├│. S├Īrin├® dr. Simk├│ ├ügnes az ├║j Ptk. volt miniszteri biztosa, „Betegjogok ├®s az ├║j Polg├Īri T├Črv├®nyk├Čnyv ├Čsszehasonl├Łt├Īsa” c├Łm┼▒ el┼æad├Īs├Īban r├Īmutatott n├®h├Īny l├®nyeges ├║j├Łt├Īsra: a bel├Īt├Īsi k├®pess├®g alapj├Īn a cselekv┼æk├®pess├®get r├®szleges vagy teljes m├®rt├®kben orvosi szempontok szerint is korl├Ītozhatj├Īk. Korl├Ītozhat├│ az int├®zm├®nyb┼æl val├│ t├Īvoz├Īs, ha fert┼æz┼æ vagy pszichi├Ītriai betegs├®gben szenved a beteg.
A ment├Īlis ├Īllapotban jelent┼æs roml├Īsa eset├®n az egy├®n gondnoks├Īg al├Ī helyezhet┼æ.
Újdons├Īg, ├®s az eg├®sz├®g├╝gyet is ├®rinti a relev├Īns ptk.-ban jogs├®rt├®ssel el├®rt vagyoni el┼æny ├Ītenged├®se ├®s az ├║n. s├®relemd├Łj. A s├®relemd├Łjra az ellenem v├®gzett szem├®lyis├®gi, jogi s├®relem bizony├Łt├Īsa eset├®n v├Īlhatok jogosultt├Ī. M├®rt├®k├®t a jogs├®rt├®s s├║lyoss├Īga hat├Īrozza meg.
Eg├®szs├®g├╝gyi dokument├Īci├│ megismer├®s├®nek a joga
A beteg saj├Īt adatai felett a beteg rendelkezik. K├®rj├╝k el adatainkat, jogunk van megismerni azokat, jogunk van b├Īrmikor kik├®rni ├®s elvinni a saj├Īt dokument├Īci├│nkat. ├ēlj├╝nk vele!
Egy├╝ttm┼▒k├Čd├®s k├Čtelezetts├®ge
Nem jog, hanem k├Čtelezetts├®g! Nekem, mint betegnek is t├Īj├®koztatni kell az orvost saj├Īt ├Īllapotomr├│l a lehet┼æ legjobb tud├Īsom szerint. Az ├Īltalam is elfogadott diagnosztikai tervet be kell tartanom. A compliance (ter├Īpi├Īs egy├╝ttm┼▒k├Čd├®s) sajnos ma is az egyik legjelent┼æsebb probl├®ma.
Term├®szetesen a betegnek is k├Čtelezetts├®ge az orvos ├®s m├Īs betegek emberi jogainak tiszteletben tart├Īsa.
Betegjogok ├®rv├®nyes├Łt├®s├®nek lehet┼æs├®ge
Orsz├Īgos Betegjogi, Ell├Ītottjogi, Gyermekjogi ├®s Dokument├Īci├│s K├Čzpont hat├│s├Īgi jogk├Čr├®t v├®g├╝l az utols├│ pillanatban megvont├Īk ugyan, de az int├®zm├®ny (lenne) felel┼æs a betegek jogainak k├®pviselet├®├®rt, a jogi s├®relmek kivizsg├Īl├Īs├Ī├®rt. A beny├║jtott panaszok sz├Īma m├®gis cs├Čkken, mert az int├®zm├®ny helyzete bizonytalannak t┼▒nik. (Az Eg├®szs├®gbiztos├Łt├Īsi Fel├╝gyelet val├│di hat├│s├Īgk├®nt m┼▒k├Čd├Čtt, de 2010-ben megsz├╝ntett├®k.) ├üNTSZ is ├Ītszervez├®sre ker├╝lt, jogbizonytalans├Īg├Īban szint├®n kiss├® vesz├Łtett poz├Łci├│j├Īb├│l. Ebben a bizonytalan int├®zm├®nyi rendszerben az ut├│bbi id┼æben elkezdett n┼æni az ombudsmanhoz be├®rkezett panaszok sz├Īma.
dr. Bence Rita a TASZ Betegjogi Programvezet┼æje szerint az alapjogok “anyja” az emberi m├®lt├│s├Īghoz val├│ jog. Szeml├®letv├Īlt├Īs kell az eg├®szs├®g├╝gyben: ennek az alapjognak a betart├Īsa g├Črd├╝l├®kenyebb├® tehetn├® az ell├Īt├Īst. Mindezeken t├║l elengedhetetlen egy olyan hat├│s├Īg l├®trej├Čtte, ami kik├®nyszer├Łti a betegjogok figyelembe v├®tel├®t, mert jelenleg az eg├®szs├®g├╝gyi t├Črv├®ny „lex imperfecta”, azaz nincsen szankci├│ja a be nem tart├Īs├Īnak.
├¢sszess├®g├®ben a konferencia z├Īr├│gondolatak├®nt kijelenthett├╝k, hogy eg├®szen m├Īs a val├│s├Īgban az eg├®szs├®g├╝gyi jog gyakorl├Īsa, mint az elv, amit le akarunk vele ├Łrni.
Tetszett a cikk? K├Čvess minket a Facebookon!
Kiszolg├Īltatott a magyar beteg - betegjogok, I. r├®sz
otaku | 2014-04-02 15:33:58
K├│rh├Īzban nem szeret├╝nk lenni, de b├Łr├│s├Īgon sem. ├ēs egym├Īs ut├Īn mind a kett┼æben? Enn├®l biztosan van jobb dolgunk.
Tapasztalat alapj├Īn ├Łgy gondolkodik az ├Ītlag magyar beteg, m├®g akkor is, ha valamilyen joga s├®r├╝lt az ell├Īt├Īs sor├Īn. ├¢r├╝l, hogy meggy├│gyult. ├¢r├╝l, hogy v├®ge, hogy hazamehet. Egy├®bk├®nt sincs tiszt├Īban a jogaival: a legt├Čbb peres elj├Īr├Īs nem szakmai, hanem “viselked├®sbeli” probl├®ma, rossz adminisztr├Īci├│, vagy el├®gtelen t├Īj├®koztat├Īs miatt indul.
A TASZ, T├Īrsas├Īg a Szabads├Īgjogok├®rt „Zoksz├│ n├®lk├╝l t┼▒rj├╝k?” betegjogi konferenci├Īj├Īn a ter├╝letet j├│l ismer┼æ el┼æad├│k besz├®ltek a betegek jogair├│l, v├Īltoz├Īsokr├│l az ├║j Ptk.-ban valamint arr├│l, hogy mi a f┼æ probl├®ma a betegjogok k├Čr├╝l ma Magyarorsz├Īgon.
Az egyes t├Īrgyalt jogokat ├®s k├Čtelezetts├®geket a k├Čvetkez┼ækben a TASZ Betegjogi k├®preg├®ny├®vel illusztr├Īlom. Forr├Īs: TASZ.hu
Ell├Īt├Īshoz val├│ jog
Egyenl┼æ b├Īn├Īsm├│d elv├®re alapul├│ progressz├Łv ell├Īt├Īs joga. Azaz a betegnek alapvet┼æen joga van az eg├®szs├®gi ├Īllapota ├Īltal indokolt, megfelel┼æ folyamatosan hozz├Īf├®rhet┼æ ├®s megk├╝l├Čnb├Čztet├®s n├®lk├╝li eg├®szs├®g├╝gyi ell├Īt├Īshoz. Rendk├Łv├╝l neh├®z az egyre dr├Īgul├│ szolg├Īltat├Īsokat az egyre ├Čreged┼æ t├Īrsadalomban p├®nz├╝gyileg fenntarthat├│an biztos├Łtani, ├Łgy ennek tart├│s megold├Īsa kellene hogy legyen az egyik legfontosabb szakmapolitikai feladat. K├╝l├Čn├Čsen neh├®z k├®rd├®s az ell├Īt├Īshoz val├│ jog biztos├Łt├Īsa val├│s biztos├Łt├Īsi jogviszony n├®lk├╝l (term├®szetesen nem akut ell├Īt├Īsi esetekben mer├╝lhet fel a k├®rd├®s).
T├Īj├®koztat├Īshoz val├│ jog
Legt├Čbb probl├®ma a t├Īj├®koztat├Īs hi├Īnyoss├Īgaib├│l ered! Hidv├®gin├® Adorj├Īn L├Łvia szerint minim├Īlisan sz├╝ks├®ges lenne elmondani, hogy a betegnek mi a baja, mi a gy├│gyul├Īsi terv, miket javasol a szakember, mik az alternat├Łv├Īk. Lehet┼æleg sz├│ban ├ēS ├Łr├Īsban. De a sz├│beli t├Īj├®koztat├Īs nem elhanyagolhat├│. Javaslata szerint a betegjogokr├│l sz├│l├│ t├Īj├®koztat├Īst ├®rdemes lenne minden megfelel┼æ helyen, j├│l l├Īthat├│an, illusztr├Īlva, a beteg sz├Īm├Īra k├Čnnyen meg├®rthet┼æ form├Īban kihelyezni.
A kapcsolattart├Īs joga
A k├│rh├Īz nem z├Īrt int├®zm├®ny! Hozz├Ītartoz├│ival, bar├Ītaival a beteg ├Łr├Īsban vagy sz├│ban (telefonon) kapcsolatot tarthat ├®s l├Ītogat├│kat fogadhat. A kapcsolattart├Īsnak csak az int├®zm├®ny felt├®telei, a betegt├Īrsak jogai ├®s a betegell├Īt├Īs rendje szabhat korl├Ītokat (r├®szletesen a k├│rh├Īzi h├Īzirend tartalmazhat megk├Čt├®seket). Kiskor├║ gyermeknek ├®s a s├║lyos ├Īllapot├║ betegnek joga van ahhoz, hogy egy szem├®ly - a betegell├Īt├Īst nem zavarva - ├®jjel-nappal mellette tart├│zkodjon. Hasonl├│ a helyzet sz├╝l┼æ n┼æ eset├®ben is.
Titoktart├Īshoz, adatv├®delemhez val├│ jog ├®s k├Čtelezetts├®g
A beteg eg├®szs├®g├╝gyi ell├Īt├Īs├Īban r├®sztvev┼æ szem├®lyeknek az ell├Īt├Īs sor├Īn tudom├Īsukra jutott eg├®szs├®g├╝gyi ├®s szem├®lyes adatait (orvosi titok) bizalmasan kell kezelni├╝k, ├®s azokat csak az arra jogosultakkal k├Čz├Člhetik. Fontos, hogy a betegnek a szob├Īban l├®v┼æ betegt├Īrsakra vonatkoz├│ adatokat, titkokat is v├®denie kell. A beteget k├│rh├Īzba t├Črt├®n┼æ felv├®telekor meg kell, hogy k├®rdezz├®k arr├│l, kinek adhat├│ felvil├Īgos├Łt├Īs, illetve kiket z├Īr ki az eg├®szs├®g├╝gyi adatainak r├®szleges vagy teljes megismer├®s├®b┼æl.
Folyt. k├Čv.
Tetszett a cikk? K├Čvess minket a Facebookon is!
Ok├®, de mi is az az mHealth?
A hivatalos WHO defin├Łci├│ szerint mobile health, vagyis mHealth m├│dszer minden olyan eg├®szs├®g├╝gyi jelleg┼▒ ell├Īt├Īs (ide├®rtve mind a klinikai gyakorlatot, mind a k├Čzeg├®szs├®g├╝gyet vagy a szem├®lyes prevenci├│t), melyben valamilyen mobil eszk├Čz j├Ītszik szerepet. Ez a mobil eszk├Čz nem csak mobiltelefon (okostelefon) lehet, de b├Īrmilyen egy├®b, d├Čnt┼æen vezet├®k n├®lk├╝li technol├│gia (mobil monitor rendszerek, PDA, hordhat├│ szenzorok, egy├®b b├Īrmilyen vezet├®k n├®lk├╝li eszk├Čz). A mobile health egy├®bk├®nt az ├║n. eHealth egy szelete.
Jelenleg a vil├Īgban k├Čzel 7 milli├Īrd mobiltelefon-el┼æfizet├®s van, 2013-ban pedig t├Čbb, mint 81 milli├Īrd applik├Īci├│t t├Člt├Čttek le az okostelefon-felhaszn├Īl├│k k├®sz├╝l├®keikre, melynek 17%-a eg├®szs├®g├╝gyi, vagy ├║n. ├®letm├│d-applik├Īci├│ volt. Ez a trend meredeken fog emelkedni az elk├Čvetkezend┼æ ├®vekben, r├®szben az egyre tudatosabb „fogyaszt├│k”, r├®szben pedig az applik├Īci├│k ├®s a kieg├®sz├Łt┼æ szenzorok, okosm├®r┼æk, hordozhat├│ diagnosztikai eszk├Čz├Čk elterjed├®se nyom├Īn.
Mekkora hat├Īsa van/lesz az ├®let├╝nkre?
Jelenleg az mHealth m├®g nem hatja ├Īt mindennapjainkat, de az├®rt oroszok mellett m├Īr a sp├Ījzban b├║jk├Īl. A mobile health meg├Łt├®l├®sem szerint m├Īr 2020 el┼ætt alapvet┼æen fogja megv├Īltoztatni az eg├®szs├®g├╝gyet ├®s a saj├Īt eg├®szs├®g├╝nkr┼æl kialakult k├®p├╝nket is. Haszn├Īlat├Īval ugyanis mi magunk is jobban meg├®rthetj├╝k majd a saj├Īt adatainkat, eg├®szs├®gi ├Īllapotunkat, betegs├®geinket. A trend teh├Īt most indul majd be igaz├Īn. A mai, er┼æs paternalisztikus hierarchi├Īra ├®p├╝l┼æ rendszert laz├Łtani fogja ├®s a beteget ├Īll├Łtja majd az eg├®sz gy├│gy├Łt├Īsi folyamat k├Čz├®ppontj├Ība, az otthoni m├®r├®sek (home health), k├Čvet├®s ├®s t├Īvmonitoring rendszerek seg├Łts├®g├®vel. A mobile health megold├Īsok ├Łgy nem csak a beteg sz├Īm├Īra jelentenek majd k├®nyelmes ├®s biztons├Īgos megold├Īst, de az ell├Īt├│rendszer sz├Īm├Īra is k├Člts├®geket takar├Łtunk meg vele, ├®s sok felesleges orvos-beteg tal├Īlkoz├│t tudunk kiv├Īltani vele. Erre sz├╝ks├®g is lenne, hisz Magyarorsz├Īgon ├®vente mintegy 120-130 milli├│ (!) orvos-beteg tal├Īlkoz├│ zajlik, ami az OECD orsz├Īgok k├Čz├Čtt er┼æsen rekordgyan├║s 12 orvosl├Ītogat├Īs/f┼æ/├®v ├Ītlagot ad ki. Az orvosok egyel┼ære m├®g kev├®sb├® bizakod├│ak ├®s befogad├│ak az ├║j technol├│gi├Īkat illet┼æen, de ez a trend val├│sz├Łn┼▒leg nem is az orvosi, hanem a felhaszn├Īl├│i (beteg) oldalr├│l terjed majd igaz├Īn. Ugyanakkor nem igaz a v├Īd, hogy a technol├│giai megold├Īsok rontan├Īk az orvos-beteg viszonyt, s┼æt: ak├Īr m├®g k├Čzelebb is hozhatj├Īk egym├Īshoz a k├®t felet, a beteg jobban meg├®rtheti betegs├®ge l├®nyeg├®t, k├Čnnyebben tudja k├Čvetni saj├Īt ├Īllapot├Īt, on-line tud az orvos├Īval ├®rtekezni ├®s adatokat k├╝ldeni, a vil├Īg b├Īrmely pontj├Īr├│l.
Vegy├╝nk v├®gig n├®h├Īny p├®ld├Īt. K├®pzelj├╝k el, hogy cukorbetegek vagyunk, gyakori ellen┼ærz├®sre szorulunk, naponta t├Čbbsz├Čri v├®rcukorm├®r├®s, kal├│ria ├®s sz├®nhidr├Īt-bevitel kontroll, folytonos szakorvosi ├®s h├Īziorvosi kontroll, v├®nyek fel├Łr├Īsa, inzulin bead├Īs, stb. . Hogy is n├®zne ki egy mobile health ├Īltal t├Īmogatott folyamat? A v├®rcukor m├®r├®s├®re a Google fejleszt egy kontaktlencs├®t, mely k├®pes a k├Čnny v├®rcukorszintj├®t m├®rni, az adatokat pedig tov├Ībb├Łtani egy okostelefonnak, ├Łgy azonnal ├®rtes├╝l a beteg a m├®r├®sekr┼æl, sz├║r├Īs n├®lk├╝l. K├╝l├Čnb├Čz┼æ okos (de „hagyom├Īnyos”) v├®rcukorm├®r┼æk m├Īr szint├®n k├®pesek vezet├®k n├®lk├╝l tov├Ībb├Łtani az adatokat okostelefonunkra, ├®s ott t├Īrolni, ├Čsszegezni azokat, sz├®nhidr├Ītbevitellel egy├╝tt. De ugyan├Łgy tud kommunik├Īlni az okostelefonunkkal az ├║n. „bionikus hasny├Īlmirigy” is, mely szint├®n m├®ri a v├®rcukorszintet, ├®s ennek megfelel┼æen, a fiziol├│gi├Īshoz lehet┼æ legk├Čzelebbi v├®rcukorh├Īztart├Īst tart fenn intelligens inzulin adagol├│j├Īnak seg├Łts├®g├®vel. Ezek az adatok applik├Īci├│kban menedzselhet┼æek, folyamatosan megoszthat├│ak a kezel┼æorvossal is, ak├Īr olyan automatizmus k├Čzbe├®p├Łt├®s├®vel, mely jelez az orvos fel├®, ha az cukorh├Īztart├Īs valami miatt felborult, ├®s a beteg kontrollra szorul. A betegnek pedig a v├®nyek miatt sem kell orvoshoz fordulnia, hiszen az e-recept lehet┼æv├® teszi, hogy az orvos mindezt elektronikus form├Īban fel├Łrja, ├®s a beteg a gy├│gyszert├Īrban ezut├Īn megkaphassa azt. Hozz├Īteszem az e-recept bevezet├®se nagyon neh├®z, k├Člts├®ges, bonyolult dolog, csak az olyan rendk├Łv├╝l fejlett, ├®s gazdag orsz├Īgok engedhetik meg maguknak, mint p├®ld├Īul SZERBIA!! (De komolyan, 2014, van! Nem hiszem el, hogy itthon...├Īa├Ī...hagyjuk.)
Hasonl├│ a helyzet egy magasv├®rnyom├Īssal rendelkez┼æ beteg eset├®ben. Okos m├®r┼æeszk├Čz├®vel megm├®ri a v├®rnyom├Īs├Īt, ezt r├Čgz├Łti egy megfelel┼æ applik├Īci├│, ami rendszeresen elk├╝ldhet az orvos├Īnak. T├®ved├®s, el├Łr├Īs, sum├Īkol├Īs kiz├Īrva, a rendszer minden m├®r├®st, id┼ævel egy├╝tt pontosan r├Čgz├Łt. Ezekkel az eszk├Čz├Čkkel ├®s tov├Ībbi mHealth t├Īmogat├Īssal val├│ban csak akkor kellene orvoshoz fordulnunk, ha valami gond van, ezt viszont sokkal hamarabb ├®szlelhetj├╝k. Szinte b├Īrmi olyan rutin viszg├Īlatot k├®pesek lesz├╝nk elv├®gezni,├®s digit├Īlis form├Īban t├Īrolni, k├╝ldeni, ami jelenleg az orvosn├Īl egy h├®tk├Čznapi l├Ītogat├Īs sor├Īn felmer├╝l, ak├Īr EKG-t is. A diagnosztika is egyre ink├Ībb az otthonunkba k├Člt├Čzik, ├Łgy az ├║n. home-health ├Łgy egyre nagyobb szerepet fog kapni, ez├Īltal lev├®ve sok olyan terhet az eg├®szs├®g├╝gyi ell├Īt├│rendszer v├Īll├Īr├│l, melyekhez ma m├Īr nem felt├®tlen sz├╝ks├®ges az eg├®szs├®g├╝gyi int├®zm├®ny akt├Łv k├Čzrem┼▒k├Čd├®se. Vagy legal├Ībbis csak t├Īvolr├│l. Az al├Ībbi vide├│n p├®ld├Īul egy mobil, tabletre vagy okostelefonra csatlakoztathat├│ ultrahang l├Īthat├│. Praktikus, gyors, egyre olcs├│bb, ├®s egy├®rtelm┼▒ esetek eld├Čnt├®s├®re (├®s a felmer├╝l┼æ k├®rd├®sek t├Čbbs├®ge ilyen jelleg┼▒!) t├Čk├®letesen alkalmas. Az el┼æad├│ a sz├Łnpadon ultrahangozza meg mag├Īt a tabletje seg├Łts├®g├®vel, amibe bejelentkezve egy radiol├│gus ├®l┼æben seg├Łti ├®s diagnosztiz├Īl.
├¢sszess├®g├®ben teh├Īt az mHealth dinamikusan fejl┼ædik, az egyik leger┼æsebb ipar├Īg lehet az elk├Čvetkezend┼æ ├®vekben, r├Īad├Īsul a fejl┼æd┼æ orsz├Īgokban is ├│ri├Īsi az ig├®ny ezekre a megold├Īsokra, ├®pp a fejletlen eg├®szs├®g├╝gyi rendszer ok├Īn. A mobile health egyre ink├Ībb integr├Īl├│dni fog az ├®let├╝nkbe, egyel┼ære azonban sok szigetszer┼▒ megold├Īs van, melyek ├Čnmagukban j├│k, de nem alkotnak egys├®ges rendszert, hisz sok-sok fejleszt┼æ egyedi term├®kei. Elengedhetetlen egy olyan platform, amely k├®pes fogadni ├®s ├Čsszegezni ezeket a megold├Īsokat, ├®s egy helyen vizualiz├Īlni, elemezni ├®s k├╝ldeni az adatokat, ├Łgy egys├®ges k├®pet adva a beteg sz├Īm├Īra, ├®s ezzel nagy hozz├Īadott ├®rt├®ket teremtve az eg├®szs├®g├╝gyi ell├Īt├│rendzser sz├Īm├Īra is. Mi magunk pont egy ilyen rendszer fejleszt├®s├®be fogtunk (els┼æ k├Črben m├®g csak itt, Magyarorsz├Īgon), ami hossz├║ munka lesz, de szeretn├®nk egy olyan eszk├Čzt adni a betegek kez├®be, ahol a saj├Īt adataikat, k├│rel┼æzm├®ny├╝ket, gy├│gyszereiket ├®s m├®r├®seiket ak├Īr k├®zzel, ak├Īr k├®s┼æbb k├Čzvetlen├╝l a m├®r┼æeszk├Čzr┼æl automatikusan felt├Čltve ak├Īr webes k├Črnyezetben, ak├Īr okostelefonr├│l menedzselni, t├Īrolni ├®s vizualiz├Īlni tudj├Īk adataikat. Egy ilyen platformnak term├®szetesen mindenf├®le eszk├Čzt┼æl f├╝ggetlennek, azaz teljesen nyitottnak, ingyenesnek ├®s anonimnak kell lennie.
A t├®ma ir├Īnt ├®rdekl┼æd┼æknek javaslom a m├Īrciusi Mobile Hungary kongresszust, ahol t├Čbbek k├Čz├Čtt mi is tartunk majd el┼æad├Īst a mobile health-r┼æl, valamint rem├®nyeink szerint m├Īr konkr├®tan az eml├Łtett saj├Īt projekt├╝nkr┼æl is.
Tetszett a cikk? K├Čvessen minket a Facebookon!
Eg├®szs├®g├╝gy Magyarorsz├Īgon: az ├Īllamnak olcs├│, a betegnek dr├Īga
qaly | 2014-02-02 17:48:02
Sokat besz├®l├╝nk arr├│l, hogy mennyit k├Člt├╝nk eg├®szs├®g├╝gyre, az eg├®szs├®g├╝gyi kiad├Īsok hogyan oszlanak el az ├Īllam, ├®s az egy├®n k├Čz├Čtt. Azaz mennyi a mag├Īnkiad├Īsok s├║lya az eg├®szs├®g├╝gyi ell├Īt├Īsban. N├®h├Īny hete jelent meg egy cikk a vg.hu has├Ībjain, mely az OECD Health at a Glance 2013-as kiadv├Īnya alapj├Īn elemzi az ell├Īt├│rendszer forr├Īsteremt├®si aspektus├Īt. A cikkben van n├®h├Īny f├®lre├®rthet┼æ meg├Īllap├Łt├Īs vagy t├®ved├®s ├®s kiss├® pongyola megfogalmaz├Īs is, a t├®ma pedig meg├®rdemelne egy kicsivel t├Čbb figyelmet. Ez├®rt a tov├Ībbiakban n├®h├Īny ├Łr├Īs erej├®ig foglalkozni fogok a magyar eg├®szs├®g├╝gy mag├Īn kiad├Īsi oldal├Īval.
Mennyi az annyi?
Az egy f┼ære jut├│ ├Čsszkiad├Īsok tekintet├®ben a V4 orsz├Īgok ├Ītlag├Īt├│l is le vagyunk maradva, Csehorsz├Īg ├®s Szlov├Īkia majd 20%-al t├Čbbet k├Člt egy f┼æ eset├®n eg├®szs├®g├╝gyre, nem is vesz├®lve a szomsz├®dos Ausztri├Īr├│l, ahol k├Čzel h├Īromszor annyi (!) jut egy f┼æ eg├®szs├®g├╝gyi ell├Īt├Īs├Īra, mint Magyarorsz├Īgon (USD, v├Īs├Īrl├│er┼æ-parit├Īson m├®rve). Halkan jegyezn├®m meg, hogy ugyanazokat a modern, „nyugati” (amerikai, n├®met, francia stb.) szakmai protokollokat ├Łg├®rj├╝k szinte korl├Ītlanul minden ├Īllampolg├Īrnak, mint azok az orsz├Īgok, ahol n├®gyzser annyi forr├Īs jut egy f┼æ ell├Īt├Īs├Īra. K├Čnnyen meg├®rthet┼æ, hogy Hans, John ├®s Pierre a r├Ī es┼æ ├®vi 7-800 ezer Ft-os keretb┼æl meg fogja tudni kapni a dr├Īga, korszer┼▒ ter├Īpi├Īkat, m├Łg magyar betegt├Īrsa a r├Ī es┼æ ├®vi 300 ezer forintb├│l (nomin├Īl├®rt├®ken csup├Īn fele ennyib┼æl!) szerencs├®snek mondhatja mag├Īt, ha hozz├Ījut. Hozz├Īteszem, a v├Īs├Īrl├│er┼æ-parit├Īson sz├Īmolt kiad├Īs r├Īad├Īsul az eg├®szs├®g├╝gyben er┼æen s├Īnt├Łt, hisz a szem├®lyi jelleg┼▒ kiad├Īsokon k├Łv├╝l gyakorlatilag minden piaci ├Īron ker├╝l be a magyar eg├®szs├®g├╝gybe is, ugyan├║gy mint p├®ld├Īul N├®metorsz├Īgban. Nem lesz teh├Īt olcs├│bb a gy├│gyszer, a k├Čtszer vagy a CT k├®sz├╝l├®k sem. M├®gis azt kommunik├Īljuk, hogy ennyi p├®nzb┼æl is meg tudjuk oldani.
De hogyan ├®rinti ez a mag├Īnkiad├Īsokat?
Term├®szetes, hogy ├Łgy k├®nytelen a beteg is beletenni p├®nzt a rendszerbe.
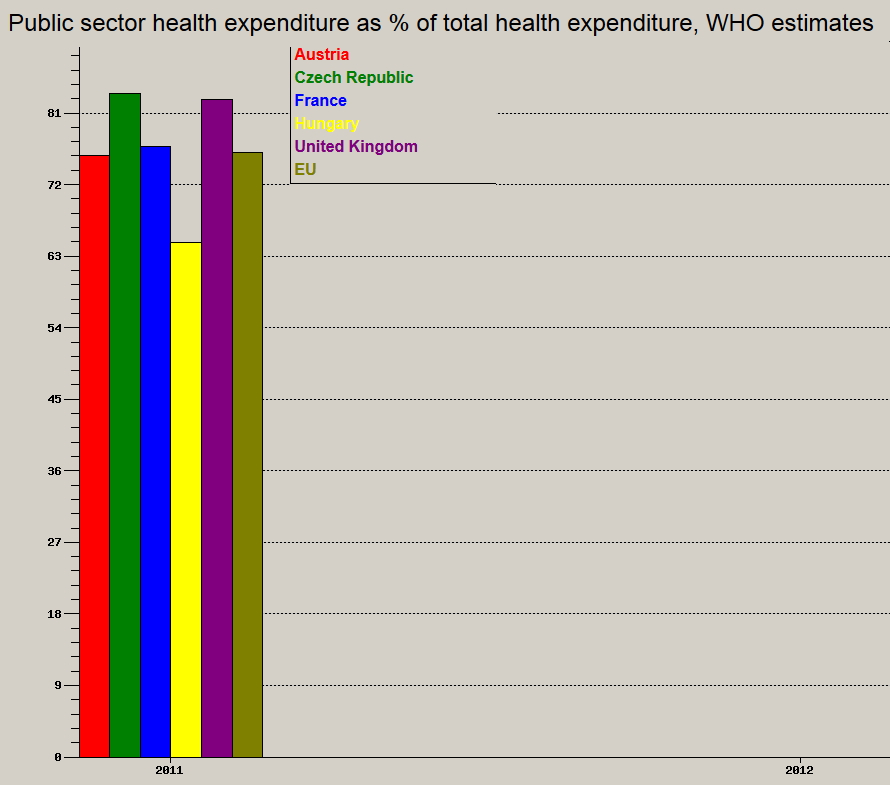
Magyarorsz├Īgon ├Łgy ma kir├Łv├│an magas, 35% feletti a teljes eg├®szs├®g├╝gyi kiad├Īsokon bel├╝l a mag├Īn kiad├Īsok ar├Īnya, annak ellen├®re, hogy deklar├Īltan ├Īllami eg├®szs├®g├╝gyi rendszert ├®p├Łt├╝nk ├®s tartunk fenn. Ezzel az uni├│s ├Ītlag felett „teljes├Łt├╝nk” , de az OECD orsz├Īgok ├Ītlaga is megk├Čzel├Łti a 30%-ot, 2011-ben kb. 28% volt. R├Īad├Īsul nem csak ar├Īnyaiban jut nagyobb teher a magyar lakoss├Īgra, de ezek a kifizet├®sek nem is ker├╝lnek megfelel┼æen becsatorn├Īz├Īsra a rendszerbe, teh├Īt felhaszn├Īl├Īsuk is kev├®sb├® hat├®kony. Gonduljunk csak a h├Īlap├®nzre, a sz├Īmla n├®lk├╝li mag├Īnrendel├®sekre. Sokkal jobban szolg├Īln├Ī mind a beteg, mind a magyar gazdas├Īg ├®rdekeit, ha a jelenlegi, mintegy 700 milli├Īrd forint nagys├Īgrend┼▒ mag├Īnforr├Īs leg├Īlis, j├│l szab├Īlyozott, transzparens csatorn├Īkon ker├╝lhetne be ak├Īr a k├Čz- ak├Īr a mag├Īnszolg├Īltat├│i k├Čr├Čkbe.
├¢sszefoglalva teh├Īt (r├®szben) az ├Īllami alulfinansz├Łrozotts├Īg miatt a rendszer ├®letk├®pess├®ge ├®rdek├®ben Magyarorsz├Īgon ar├Īnytalanul magas (m├®g a V4 ├Ītlaghoz k├®pest is) a mag├Īnforr├Īsok jelenl├®te. Ezeknek a forr├Īsoknak r├Īad├Īsul egy jelent┼æs h├Īnyada a sz├╝rkegazdas├Īgot er┼æs├Łti, a rendszerbe szinte k├Čvethetetlen az ├║tja, ├Łgy az ellenszolg├Īltat├Īsok sz├Łnvonala is nehezen ellen┼ærizhet┼æ, nincs m├Čg├Čtte megfelel┼æ szerz┼æd├®s, szakmai min┼æs├®gbiztos├Łt├Īs vagy ├®rdekv├®delem. Ezen probl├®m├Īk jelent┼æs r├®sze megoldhat├│ lenne, ha ezeket a forr├Īsokat – betegek ├®rdek├®ben – kieg├®sz├Łt┼æ biztos├Łt├Īsi csomagokba lehetne csatorn├Īzni, amelyek a k├Čzszolg├Īltat├Īsba ugyan├║gy becsatorn├Īzhat├│ak, mint a mag├Īnell├Īt├Īsba. A rendszert pedig transzparensebb├® tenn├®k, n├®h├Īny ellen├®rdekelt szerepl┼æ b├Īnat├Īra...
Folyt. k├Čv. a mag├Īnkiad├Īsok ├Čsszet├®tel├®vel egy tov├Ībbi ├Łr├Īsban.
Tetszett a cikk? K├Čvessen minket a Facebookon is!
A Magyar Rezidens Sz├Čvets├®g ├®s a Szinapszis kft. k├Čz├Čs kutat├Īst ind├Łtott a hazai h├Īlap├®nzrendszerrel kapcsolatos att├Łt┼▒d├Čk megismer├®s├®re. Az orvosi ├®s lakoss├Īgi felm├®r├®sek r├Īmutattak: a h├Īlap├®nzrendszer kiszolg├Īltatott├Ī teszi az orvost ├®s beteget egyar├Īnt, megal├Īz├│ ├®s frusztr├Īl├│ mindk├®t f├®l sz├Īm├Īra. Mind a szakma (82%), mind a lakoss├Īg (86%) egyet ├®rt abban, hogy a h├Īlap├®nz rendszere megal├Īz├│ a beteg sz├Īm├Īra. Az eg├®szs├®g├╝gyi szakemberek 82%-a ├®rzi ├║gy, a h├Īlap├®nz rendszer kiszolg├Īltatott├Ī, kisz├Īm├Łthatatlann├Ī teszi az orvos ├®let├®t az├Īltal, hogy bev├®tel├®nek egy r├®sze v├Īltoz├│ m├®rt├®k┼▒, vagyis egy├Īltal├Īn nem biztos├Łt j├│l tervezhet┼æ meg├®lhet├®st. Ezzel szemben a kutat├Ī├®sok alapj├Īn a lakoss├Īg 85%-a azon a v├®lem├®nyen van, hogy az orvosoknak nem ├®rdeke a h├Īlap├®nz rendszer├®nek megsz├╝ntet├®se, hiszen k├®nyelmes ├®s biztos j├Čvedelemforr├Īst jelent az ├Łgy jelentkez┼æ p├®nz├Čsszeg. A h├Īlap├®nz ad├Īs├Īt d├Čnt┼æen a kiszolg├Īltatotts├Īg, a f├®lelem motiv├Īlja: az orvosi v├®lem├®nyekkel szemben k├Čzel minden m├Īsodik laikus ez ut├│bbit, vagyis a megfelel┼æ ell├Īt├Īs hi├Īny├Īt├│l val├│ f├®lelmet jel├Člte meg motiv├Īci├│k├®nt.
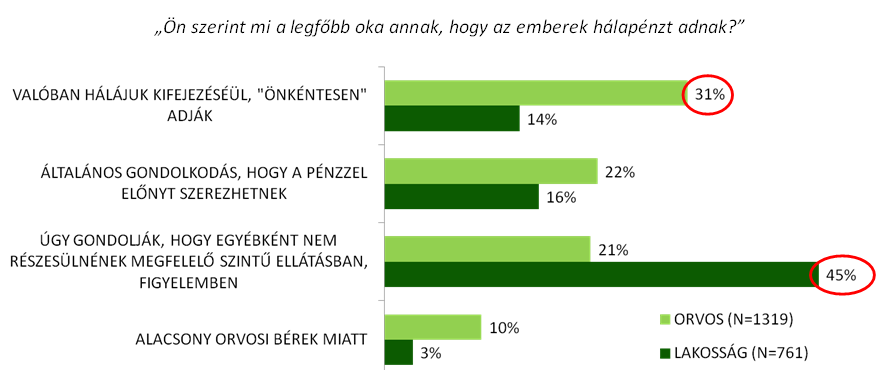
├¢sszess├®g├®ben teh├Īt a h├Īlap├®nzrendszer g├Ītja az eg├®szs├®g├╝gy hat├®kony m┼▒k├Čd├®s├®nek, a min┼æs├®gi szakk├®pz├®snek, ├®s az el├®gedetlens├®gek k├Čvetkezt├®ben az orvosi elv├Īndorl├Īs egyik legf┼æbb motorja. A paraszolvencia er┼æs├Łti a korrupci├│ jelens├®g├®t. A gy├│gy├Łt├Īs alapj├Īt jelent┼æ orvos-beteg bizalmi viszony alapvet┼æen s├®r├╝l a torz ├Čszt├Čnz┼ærendszer miatt.
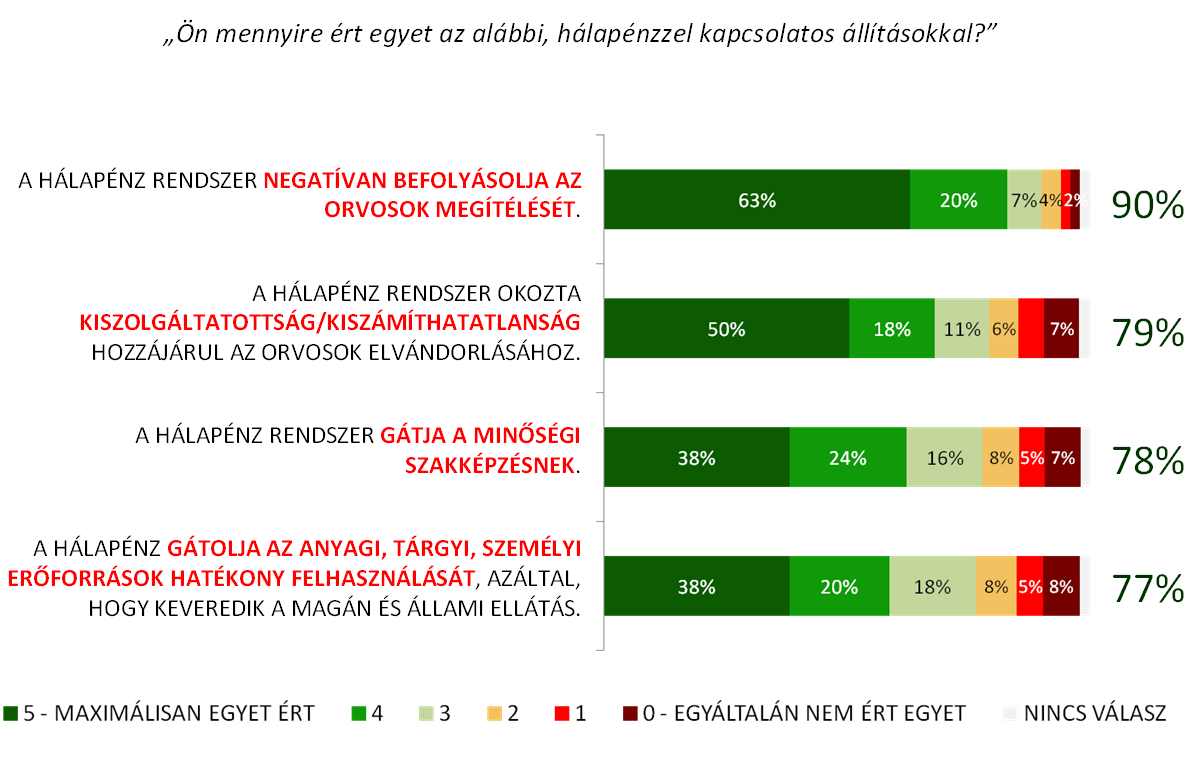
dr. D├®nes Tam├Īs, a Magyar Rezidens Sz├Čvets├®g eln├Čke kijelentette: a t├®nyek birtok├Īban nem tehetnek m├Īst, teljes mellsz├®less├®ggel ki kell ├Īllni a h├Īlap├®nz rendszer elt├Črl├®se mellett, mert „v├®tkesek k├Čzt cinkos aki n├®ma”. Sikert v├®lem├®ny├╝k szerint csak k├Čz├Čs akarattal ├®s munk├Īval ├®rhet├╝nk el. Az MRSZ javasolt megold├Īsai a tisztess├®ges alapb├®r/b├®rrendez├®s, a kisz├Īm├Łthat├│ j├Čv┼æk├®p, perverz motiv├Īci├│k helyett tiszta ├Čszt├Čnz┼æk a rendszerben ├®s a min┼æs├®gbiztos├Łt├Īs a szakk├®pz├®sben az oktat├│k megbecs├╝lts├®g├®nek jav├Łt├Īsa mellett.
T├Īmogat├Īs├Īt ├¢n is kifejezheti a Magyar Rezidens Sz├Čvets├®g ├Īltal ind├Łtott facebook oldalon - https://www.facebook.com/halapenzkampany. Ugyanide v├Īrj├Īk a lakoss├Īg ├®s a szakma hozz├Īsz├│l├Īsait, javaslatait.
Tetszett a cikk? K├Čvessen minket a Facebookon!
A napokban zajlott le Amszterdamban a 2013. ├®vi European Cancer Congress (ECC), az onkol├│gusok ├®s sz├Īmos t├Īrsszakma egyik legmagasabb szint┼▒ nemzetk├Čzi rendezv├®nye. A n├Łv├│s kongresszuson mutatta be egy belga kutat├│csoport azt a tanulm├Īny├Īt, melyben az ├Čsszef├╝gg├®seket vizsg├Īlt├Īk az eg├®szs├®g├╝gyi kiad├Īsok ├®s a daganatos betegs├®gek el┼æfordul├Īsa, illetve a daganatos hal├Īloz├Īs k├Čz├Čtt. Tett├®k mindezt 27 eur├│pai orsz├Īgban. Az eredm├®nyeik tal├Īn nem meglep┼æek: nagyobb eg├®szs├®g├╝gyi r├Īford├Łt├Īs jelent┼æsen jobb mortalit├Īsi (hal├Īloz├Īsi) adatokat jelent m├®g ugyanolyan incidencia (el┼æfordul├Īs) eset├®n is. Az eredm├®ny teh├Īt nem v├Īratlan, de rendk├Łv├╝li s├║llyal b├Łr.
Magyarorsz├Īg a daganatos hal├Īloz├Īs ter├®n ugyanis messze vezet┼æ szerepet t├Člt be az Eur├│pai Uni├│ban. Gazdas├Īgi helyzet├╝nk sem indokolja azokat az adatokat, amelyeket haz├Īnk e t├®ren produk├Īl.
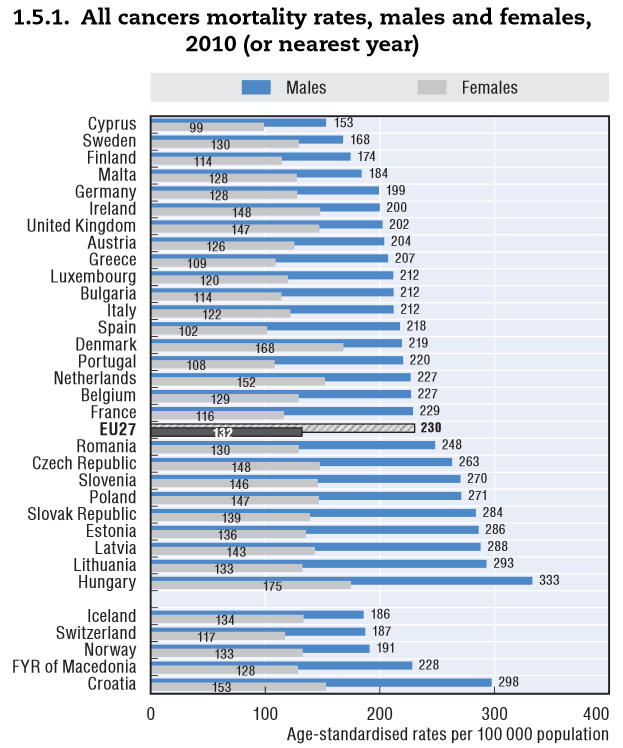
Standardiz├Īlt hal├Īloz├Īs daganatos betegs├®gekben, forr├Īs: OECD
Az egy├®ni, csal├Īdi trag├®di├Īkon k├Łv├╝l ├Čsszt├Īrsadalmi m├®rc├®vel m├®rve is nagy s├║ly├║ probl├®m├Īr├│l besz├®l├╝nk. A magyar lakoss├Īg ├Čsszhal├Īloz├Īs├Īnak k├Čzel 30 sz├Īzal├®k├Ī├®rt tehet┼æek felel┼æss├® a rosszindulat├║ daganatok! Ez 2011-ben k├Čr├╝lbel├╝l 33-35 ezer esetet jelentett. Mind t├Īrsadalmi, mind nemzetgazdas├Īgi szempontb├│l nagy jelent┼æs├®g┼▒ esetsz├Īmr├│l besz├®l├╝nk, ami r├Īad├Īsul komoly r├®szt ”v├Īllal” az ├║gynevezett korai hal├Īloz├Īsok k├Čz├Čtt is. A korai hal├Īloz├Īsokb├│l sz├Īm├Łtj├Īk a potenci├Īlisan elvesztegetett ├®let├®veket, mely megmutatja, hogy egy ├®v alatt, (├Īltal├Īban) sz├Īzezer f┼ære vet├Łtve mennyi ”megmenthet┼æ ├®let├®v” veszett el az adott betegs├®gnek k├Čsz├Čnhet┼æen. A ”korai” jelz┼æh├Čz v├Īlasztott ├®letkor ├Čnk├®nyes, ├Īltal├Īban 65 (ritk├Ībb esetben 70) ├®v, teh├Īt mindenk├®pp a fiatal, akt├Łv koroszt├Īly hal├Īloz├Īs├Īr├│l besz├®l├╝nk. Az OECD sz├Īm├Łt├Īsai alapj├Īn haz├Īnkban sajnos rendk├Łv├╝l sok ├®let├®vet vesz├Łt├╝nk el, kifejezetten kor├Īn a daganatos betegs├®geknek k├Čsz├Čnhet┼æen:
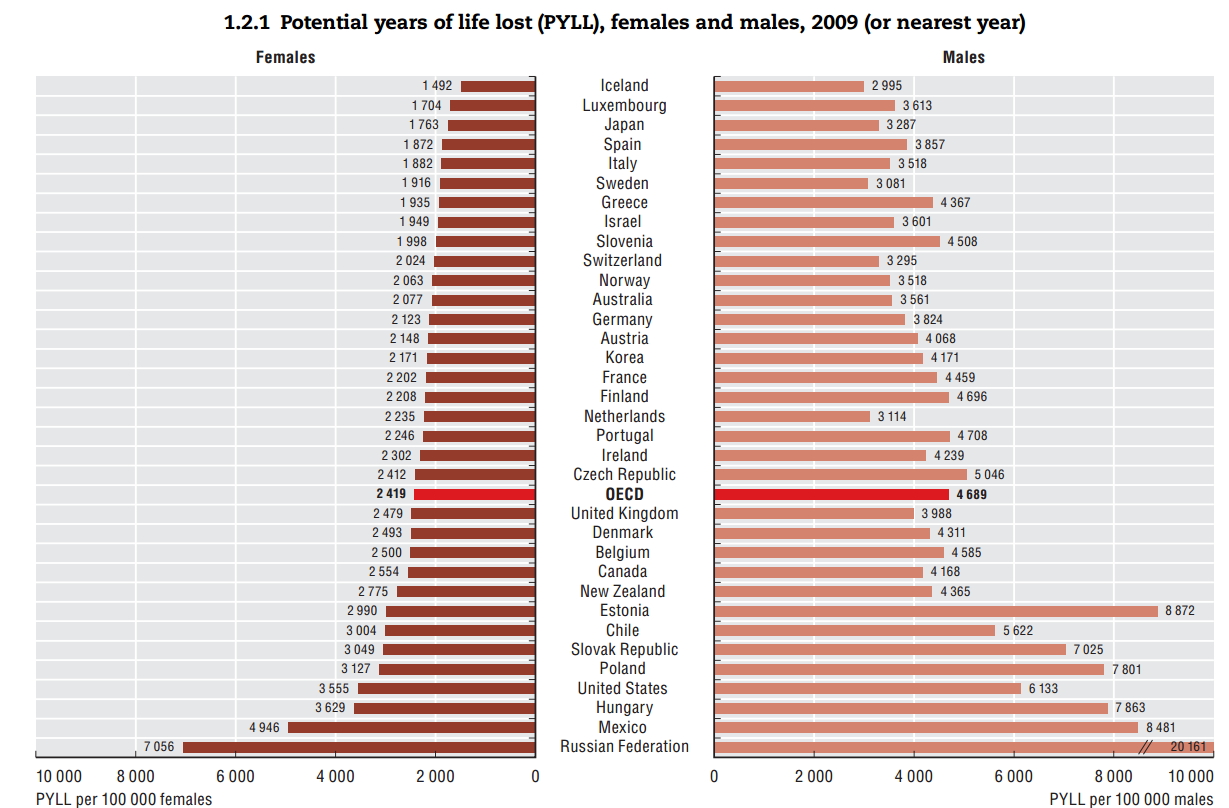
Elvesztegetett ├®let├®vek- forr├Īs: OECD - A "megmenthet┼æ ├®let├®vek" ├Čsszess├®ge
A fentiek alapj├Īn is l├Īthat├│, hogy a kering├®si rendszer betegs├®gei mellett a legnagyobb s├║ly├║ probl├®ma haz├Īnkban a daganatos hal├Īloz├Īs. Indokolt teh├Īt a frissen bemutatott tanulm├Īnyt kicsit jobban ├Īttekinteni. A kutat├Īs sor├Īn a 27 uni├│s orsz├Īgot 2 nagy csoportra bontott├Īk: kelet-, illetve nyugat-eur├│pai r├®gi├│ra. ├ērtelemszer┼▒en Magyarorsz├Īg a kelet-eur├│pai csoportba ker├╝lt. A beoszt├Īs nem f├Čldrajzi alapon t├Črt├®nt, hanem az eg├®szs├®g├╝gyre ford├Łtott, (egy f┼ære jut├│) kiad├Īsokat vett├®k figyelembe (ami persze jelen esetben egyen├®rt├®k┼▒ a f├Čldrajzi feloszt├Īssal is).
├ültal├Īnoss├Īgban elmondhat├│, hogy a magasabb GDP magasabb ar├Īny├║ eg├®szs├®g├╝gyi kiad├Īsokat jelent, ├Łgy magasabb lesz az egy f┼ære jut├│ eg├®szs├®g├╝gyi kiad├Īs is. Lemarad├Īsunk sajnos m├Īr itt is tetten├®rhet┼æ, m├®g a saj├Īt r├®gi├│nkon (Visegr├Īdi orsz├Īgok) bel├╝l is.
Lent: egy f┼ære jut├│ eg├®szs├®g├╝gyi kiad├Īsok az egy f┼ære jut├│ GDP f├╝ggv├®ny├®ben (USD-ben, v├Īs├Īrl├│er┼æ-parit├Īson). A saj├Īt r├®gi├│nkt├│l is elszakadunk.Forr├Īs: Discrepancies in cancer incidence and mortality and its relationship to health expenditure in the 27 European Union member states, Annals of Oncology 00: 1–6, 2013
Els┼ære meglep┼æ lehet az adat, de a nyugat-eur├│pai r├®gi├│ban ugyanannyi, vagy magasabb a daganatok incidenci├Īja, mint K├Čz├®p-Kelet Eur├│p├Īban. Legal├Ībbis a hivatalos statisztik├Īk szerint. Ennek t├Čbb oka lehet, a legval├│sz├Łn┼▒bb azonban a "hib├Īs" statisztika: a daganatok nem ker├╝lnek (id┼æben) felismer├®sre, kevesebb ├®s rosszabbul szervezettek a sz┼▒r┼æprogramok, rosszabbul eduk├Īlt a t├Īrsadalom, ├Łgy az adatok torz├Łthatnak. Ugyanakkor a nyugat-eur├│pai magasabb incidencia m├®gis alacsonyabb hal├Īloz├Īssal j├Īr! A gazdagabb, eg├®szs├®g├╝gyre t├Čbbet ├Īldoz├│ ├Īllamok nagyobb ar├Īnyban ├®s val├│sz├Łn┼▒leg kor├Ībbi st├Īdiumban”tal├Īlj├Īk meg” a tumoros betegeket (az incidencia ├Łgy k├Čzelebb ├Īll a val├│shoz, mint Kelet-Eur├│p├Īban), ├Łgy az id┼æben elkezdett, c├®lzott, hat├®kony ter├Īpia folyt├Īn t├Čbb ├®let menthet┼æ meg. Teh├Īt nagyobb r├Īford├Łt├Īssal jobb hal├Īloz├Īsi statisztik├Īk, hosszabb v├Īrhat├│ ├®lettartam, jobb t├║l├®l├®s ├®rhet┼æ el. A legmegd├Čbbent┼æbb tal├Īn az az ├Ībra, amelyen a daganatok el┼æfordul├Īs├Īnak f├╝ggv├®ny├®ben ├Ībr├Īzolt├Īk a hal├Īloz├Īst. Magyarorsz├Īg nem t├║l magas el┼æforsul├Īs mellett szinte "leesik" az ├Ībr├Īr├│l a magas hal├Īloz├Īs miatt. (Statisztik├Īban j├Īrtasabbak kedv├®├®rt: p=0,253, l├Īthat├│, hogy az ├Čsszef├╝gg├®s nem szigifik├Īns, a pr├│ba statisztikai ereje nem megfelel┼æ, de - ahogy a szerz┼æk is ├Łrj├Īk - a trendek vil├Īgosak, val├│sz├Łn┼▒leg nagyobb elemsz├Īm eset├®n szignifik├Īns ├Čsszef├╝gg├®st kapn├Īnk)

B├Īr a belga kutat├│k c├®lja nem haz├Īnk helyzet├®nek ├Ībr├Īzol├Īsa volt , de nek├╝nk, magyaroknak ez egy ├║jabb seg├®lyki├Īlt├Īs. Viszonylag ├Ītlagos haz├Īnkban a daganatos betegs├®gek el┼æfordul├Īsa (a tanulm├Īny ezen bel├╝li ├Čsszet├®telt nem vizsg├Īl!), azonban kiugr├│an rossz hal├Īloz├Īsi adatokat produk├Īlunk. A h├Ītt├®rben persze ezer ok ├Īllhat: megel┼æz├®s, ├®letm├│d, sz┼▒r├®s, szekunder prevenci├│, id┼æben ├®s m├│dszerben megfelel┼æ primer diagnosztika, korai ter├Īpia, ut├Īnk├Čvet├®s ├®s palliat├Łv ter├Īpi├Īk. Mindezek ellen├®re azonban nem ford├Łthatunk h├Ītat ennek a tanulm├Īnynak. J├│l felszerelt, szakmailag magas sz├Łnvonal├║ ├®s a m├®retgazdas├Īgoss├Īg elveit k├Čvet┼æ, nagy centrumok l├®trehoz├Īsa a hat├®kony ter├Īpia kulcsa lehet. Ugyanakkor sz┼▒r├®sek, el├®rhet┼æ nagy├®rt├®k┼▒ diagnosztik├Īk ├®s gyors, pontos sz├Čvettani diagn├│zis n├®lk├╝l id┼æben a ter├Īpi├Īt sem kezdhetj├╝k el. Nemzetgazdas├Īgi szempontb├│l is elengedhetetlen egy hossz├║ t├Īv├║, szakmailag j├│l kidolgozott strat├®gia megteremt├®se, ├®s ehhez megfelel┼æ forr├Īsok allok├Īl├Īsa az onkol├│gia ter├╝let├®re. Ugyanis ha ├Łgy folytatjuk m├Īr a kelet-eur├│pai csoportba sem fogunk belef├®rni a k├Čvetkez┼æ tanulm├Īnyban...
Tetszett a cikk? K├Čvessen minket a Facebookon!
Kor├Ībbi ├Łr├Īsaim sor├Īn leltem r├Ī k├®t megd├Čbbent┼æ adatra: a vil├Īgrangsorban elfoglalt hely├╝nk a nyers hal├Īloz├Īsi r├Īt├Īt ├®s a n├Čveked├®si r├Īt├Īt tekintve katasztrof├Īlis, mindk├®t mutat├│ban a vil├Īg legrosszabb 10%-ba tartozunk! ├ērdemes megn├®zni, milyen "szomsz├®dok" vesznek minket k├Čr├╝l!
Nyers hal├Īloz├Īsi r├Īta, a legrosszabb 10%, forr├Īs: CIA World Factbook
Demogr├Īfia
R├®szben ezek az adatok k├®sztettek arra, hogy ennek hossz├║ t├Īv├║ k├Čvetkezm├®nyeit is ├Ītgondoljam. A jelens├®g egy├®bk├®nt ├®rint sok (k├Čz├®p-)eur├│pai, fejlett orsz├Īgot, teh├Īt glob├Īlis probl├®m├Īr├│l van sz├│. Sajnos a rossznak is mi vagyunk a rosszabbik v├®g├®n...
A gazdas├Īgi v├Īls├Īg mellett teh├Īt egy j├│val s├║lyosabb, ├®s nehezebben, lassabban orvosolhat├│ probl├®m├Ība cs├║sznak bele a fejlett orsz├Īgok, k├Čzt├╝k kiemelten K├Čz├®p-Kelet-Eur├│pa ├®s benne Magyarorsz├Īg. Ez pedig az a hum├Īner┼æforr├Īs-kr├Łzis, amely ├Łgy,├Čsszt├Īrsadalmi szinten vizsg├Īlva teljesen ├║j ├®rtelmez├®st is nyer. R├Īad├Īsul nem besz├®lhet├╝nk ├®vtizedes t├Īvlatokr├│l, az els┼æ bomba a Ratk├│-korszak gyermekeinek nyugd├Łjba vonul├Īsa sor├Īn m├Īr robbani fog, ez pedig 2015-16 -t├│l (!!) ├│ri├Īsi gondokat fog okozni, a probl├®ma ├®get┼æv├® v├Īlt, b├Īr a politika ezt a t├®m├Īt hossz├║ ├®vek ├│ta messzir┼æl ker├╝li.
Kezdj├╝k a sz├╝let├®ssz├Īmmal. 1950-56-ig minden ├®vben rendre k├Čzel 200 ezer gyermek sz├╝letett, 1954-ben ├®s ’55-ben pedig enn├®l is t├Čbb, 223, illetve 210 ezer ├®lvesz├╝let├®st regisztr├Īltak. Ez a gener├Īci├│ 2015-t┼æl kezd┼æd┼æen vonul majd nyugd├Łjba (ez persze nyilv├Īnval├│an kevesebb embert jelent az emigr├Īci├│, hal├Īloz├Īs, korai nyugd├Łjaz├Īs, munkan├®lk├╝lis├®g miatt). A kiugr├│an magas sz├Īm├║ nyugd├Łjba vonul├Īs ├Čnmag├Īban persze nem is lenne baj. Egyre ink├Ībb kitol├│dik a sz├╝let├®skor v├Īrhat├│ ├®lettartam, egyre t├Čbb nyugd├Łjas, ez term├®szetes jelens├®g szinte mindenhol a fejlett vil├Īgban. N├®zz├╝k azonban a m├Īsik oldalt, a sz├╝let├®sek sz├Īm├Īt a k├Čzelm├║ltban. Azokat, akik a nyugd├Łjasokat „p├│tolj├Īk”, akik fenntartj├Īk az orsz├Īgot, megteremtik a nyugd├Łj ├®s a szoci├Īlis h├Īl├│ anyagi felt├®teleit.
L├Īssuk a sz├╝let├®ssz├Īmot 1994-2000-ig, nagyj├Īb├│l ez a koroszt├Īly kell, hogy bel├®pjen a munkaer┼æpiacra 2015-t┼æl kezdve. A kilencvenes ├®vek k├Čzep├®n m├®g ├®ppen t├Čbb, mint 100 ezer gyermek sz├╝letett, azonban 1998-t├│l m├Īr 100 ezer alatti sz├╝let├®ssz├Īmr├│l besz├®lhet├╝nk. Ha ├Čsszehasonl├Łtjuk a k├®t korszakot, a nyugd├Łjba men┼æket ├®s a friss bel├®p┼æket ,szmor├║ tendencia bontakozik ki. 1950-56-ig ├Čsszesen 1,4 milli├│ gyermek sz├╝letett, 1994-2000-ig pedig csup├Īn a fele, 720 ezer! Nagyon k├Čzel, m├Īr 2015-t┼æl j├Čhet az a v├Īlt├Īs, mely a demogr├Īfiai torzul├Īs folyt├Īn ├│ri├Īsi probl├®m├Īkat fog gener├Īlni! A sz├│ leszorosabb ├®rtelm├®ben v├®ve besz├®lhet├╝nk teh├Īt hum├Īner┼æforr├Īs-kr├Łzisr┼æl. A magyar p├®lda nem egyed├╝l├Īll├│, de tendenci├Īj├Īt tekintve, t├Črt├®nelmi okokb├│l m├®gis kiemelt jelent┼æs├®g┼▒! Egyszer┼▒en nem lesz, aki megtermelje az id┼æsebb gener├Īci├│k eltart├Īs├Īhoz sz├╝ks├®ges j├Īrul├®k- ├®s ad├│t├Čmeget. R├Īad├Īsul a nyugd├Łjkassza terhel├®se is fokozottan emelkedik, ezt pedig j├Īrul├®kemel├®ssel m├Īr nemigen lehet enyh├Łteni. A nyugd├Łjj├Īrul├®kot a kilencvenes ├®vek ├│ta m├®g kism├®rt├®kben emelt├®k is, a jelenlegi 33%-os szint m├Īr nemigen fokozhat├│.
Foglalkoztatotts├Īg
Az ijeszt┼æ tendencia a foglalkozatotts├Īgi adatokon is j├│l l├Īthat├│. Ez valamivel megb├Łzhat├│bb adat a puszta sz├╝let├®ssz├Īmn├Īl, hisz megmutatja az itthon dolgoz├│, akt├Łv ├Īllampolg├Īrok sz├Īm├Īt. A KSH adatai alapj├Īn m├®g k├Čr├╝lbel├╝l 15 ├®vvel ezel┼ætt, 1998-banis viszonylag sok fiatal bel├®p┼æ volt a munkaer┼æpiacon, ez b┼æven fedezte a nyugd├Łjba vonul├│k sz├Īm├Īt. Ezzel szemben a 2012-es ├®vet n├®zve d├Čbbenetes tendencia bontakozik ki. 1998-ban a munkaer┼æpiacra bel├®p┼æ 15-24 ├®ves koroszt├Īly 523 ezer f┼æ volt, m├Łg 2012-ben m├Īr csup├Īn 216 ezer! A 15-19 ├®ves bel├®p┼æk (szakmunk├Īs r├®teg) gyakorlatilag elt┼▒ntek, a 20-24 ├®ves fiatal foglalkoztatottak sz├Īma pedig 445 ezerr┼æl 206 ezerre zuhant. Az 55-65 ├®ves (id┼æsebb) foglalkoztatottak sz├Īma ugyanakkor 182 ezerr┼æl 505 ezerre n┼ætt! ( A nyugd├Łjkorhat├Īr 1998-ban 57 ├®v volt). Adott teh├Īt egy ├│ri├Īsi t├Čmeg, aki az elk├Čvetkezend┼æ ├®vekben ki fog vonulni a munkaer┼æpiacr├│l ugyanakkor nincs aki p├│tolja majd az ├│ri├Īsi j├Īrul├®k- ├®s ad├│vesztes├®get ├®s a hirtelen n├Čvekv┼æ t├Īrsadalmi-gazdas├Īgi terheket.
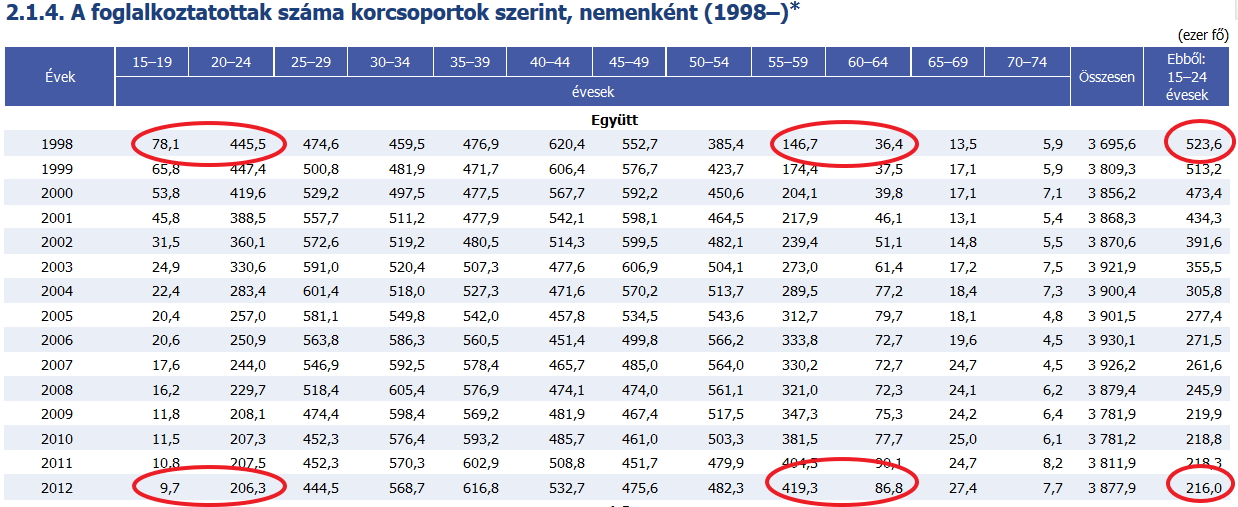
foglalkoztatottsag_1998-.jpg-(a linkre kattintva megn├®zheti eredeti m├®retben), forr├Īs: KSH
Eg├®szs├®g├╝gy
Az eg├®szs├®g├╝gy helyzete ebben a szitu├Īci├│ban is kiss├® speci├Īlis. K├Čztudott, hogy a nyugd├Łjasok ig├®nybev├®tele- az eg├®szs├®g├╝gyi szolg├Īltat├Īsokat illet┼æen - az ├Ītlagn├Īl j├│val magasabb. Nyugd├Łjba vonul├Īs ut├Īn – r├®szben pszichol├│giai okokb├│l is – dr├Īmaian megn┼æ az eg├®szs├®g├╝gyi ell├Īt├Īsok ir├Īnti kereslet. Teh├Īt ├Īltal├Īnos keresletn├Čveked├®sre, nagyobb terhel├®sre sz├Īm├Łthat az eg├®szs├®g├╝gy a fent v├Īzolt demogr├Īfiai bomb├Īval egyid┼æben. Ugyanakkor a munkapiacra bel├®p┼æ fiatalok ├®s a nyugd├Łjba vonul├│k sz├Īma k├Čz├Čtti k├╝l├Čnbs├®g ├®vr┼æl-├®vre hatalmas j├Īrul├®kkies├®st fog okozni, ami megroppantja majd az e-alap forr├Īsteremt├®si oldal├Īt. Elker├╝lhetetlen teh├Īt a forr├Īsteremt├®si technik├Īk ├║jragondol├Īsa, mert a kies┼æ j├Īrul├®kt├Čmeg teljesen fenntarthatalann├Ī fogja tenni a rendszert, nagyon r├Čvid id┼æn bel├╝l. A j├Īrul├®kok emel├®s├®re itt sincs nagy j├Īt├®kt├®r. Igaz, az eg├®szs├®gbiztos├Łt├Īsi j├Īrul├®k Magyarorsz├Īgon jeleleg az egyik legalacsonyabb a vil├Īgon, 7%, ├Łgy a kies├®s a nyugd├Łjj├Īrul├®kok kies├®s├®n├®l kisebb m├®rt├®k┼▒ lesz. (2006-ban m├®g 15%-os j├Īrul├®kot fizett├╝nk, az├│ta ennek kevesebb, mint a fel├®t kell beadni a k├Čz├Čsbe. J├│l jelzi az eg├®szs├®g├╝gy kiszolg├Īltatott, „m├Īsodheged┼▒s” szerep├®t az eg├®szs├®g├╝gyi ├®s a nyugd├Łjj├Īrul├®kok ar├Īnya is: 7% szemben a 33%-kal.)
├¢sszefoglal├Īs
R├Čvid t├Īvon nehezen, ├│ri├Īsi er┼æfesz├Łt├®sekkel ├®s s├║lyos ├Īldozatokkal megoldhat├│ probl├®m├Īt fog okozni ez a demogr├Īfiai kr├Łzis, hossz├║ t├Īvon azonban megoldhatatlan helyzetet teremthet, ha nem tesz├╝nk ellene. ├¢reged┼æ t├Īrsadalom ├®s ├Łgy sz├®lesed┼æ nyugd├Łjas r├®teg fenntart├Īsa cs├Čkken┼æ sz├╝let├®ssz├Īm mellett hossz├║ t├Īvon - a j├│l├®ti rendszer csorb├Łt├Īsa n├®k├╝l - gyakorlatilag lehetetlen. A modern eg├®szs├®g├╝gy robban├Īsa ├®s fejl┼æd├®se 40-50 ├®v eltelt├®vel okozza az els┼æ gondokat a fejlett t├Īrsadalmakban. A cs├Čkken┼æ gyermekv├Īllal├Īsai kedv ├®s a t├║l├®l├®s ├Īra jelentkezik most. Hi├Ība oldjuk meg a gazdas├Īgi v├Īls├Īgot, hi├Ība kergetj├╝k a GDP n├Čveked├®s eszm├®j├®t, ha hossz├║ t├Īvon nem lesz, aki fenntartsa a t├Īrsadalmat, ha nem lesz aki dolgozzon ├®s termeljen. K├Čz├®p-Eur├│pa ├®s Magyarorsz├Īg helyzete az├®rt is speci├Īlis, mert itthon – szemben a gazdagabb nyugat-eur├│pai t├Īrsadalmakkal – a bev├Īndorl├Īs sem enyh├Łti a k├Čzeled┼æ demogr├Īfiai v├Īls├Īgot. ├¢sszehasonl├Łt├Īsk├®nt a szint├®n ├Čreged┼æ N├®metorsz├Īgban 2011-ben a m├Īsodik vil├Īgh├Ībor├║ ├│ta a legkevesebb, 663 ezer gyermek sz├╝letett (852 ezer hal├Īloz├Īs t├Črt├®nt), mely hossz├║ t├Īvon hasonl├│ probl├®m├Īkat okozna, mint a k├Čz├®p-kelet-eur├│pai r├®gi├│ban, azonban tavaly t├Čbb, mint 1 milli├│ bev├Īndorl├│ ├®rkezett az orsz├Īgba! ├Źgy a munkaer┼æ-piacra bel├®p┼æk b┼æven kitermelik az a j├Īrul├®k-├®s ad├│t├Čmeget, mely a j├│l├®ti t├Īrsadalom fenntart├Īs├Īhoz n├®lk├╝l├Čzhetetlen. Itthon azonban alig van bev├Īndorl├│, egyre kevesebb gyermek sz├╝letik, van viszont egy ├Čreged┼æ t├Īrsadalom, egyre sz├®lesebb nyugd├Łjas r├®teg ├®s volt egy ├®veken bel├╝l ”be├®r┼æ” Ratk├│-korszak. Eur├│pa k├Čzep├®n teh├Īt sz├®p lassan elfogyunk. De addig is, am├Łg fogyunk j├Čn egy nagyon neh├®z id┼æszak, amikor m├Īr alig lesz fiatal, lesz viszont ann├Īl t├Čbb eltartand├│ ├Īllampolg├Īr. De akkor ki fogja megfizetni a j├│l├®ti t├Īrsadalom ├Īr├Īt? A nyugd├Łjkorhat├Īrt nem lehet a hal├Īlig tolni. Vagy m├®gis?
Tetszett a cikk? K├Čvessen minket a Facebookon!
Megfogadtam, hogy nem ├Łrok err┼æl. Hogy ebbe most nem folyok bele. ├ēs tess├®k. Nem b├Łrtam ki, meg kell osztanom a gondolataimat.
Biztosan tudhat├│ t├®ny, hogy a miskolci Borsod-Aba├║j-Zempl├®n Megyei K├│rh├Īz ├®s Egyetemi Oktat├│ K├│rh├Īz korasz├╝l├Čtteket ell├Īt├│ oszt├Īly├Īn augusztus 5. ├®s 10. k├Čz├Čtt nyolc korasz├╝l├Čtt vesztette ├®let├®t. Majd 14.-├®n egy ├║jabb csecsem┼æ, azaz 10 nap alatt 9 hal├Īloz├Īs t├Črt├®nt. Ez persze szokatlanul sok, az ├╝gy kivizsg├Īl├Īsra szorul, ebben nincs vita. Ami azonban ezut├Īn a m├®di├Īban k├Čvetkezett, annak - orvosszakmai szempontb├│l legal├Ībbis - semmi k├Čze a t├Črt├®nethez. Az az├│ta lezajlott ├®s jelenleg is zajl├│ esem├®nyek a magyar eg├®szs├®gpolitika lehetetlen helyzet├®t, sajn├Īlatos f├╝gg┼æs├®gi viszony├Īt mutatj├Īk, kar├Čltve az eg├®szs├®g├╝gyi ├Īgazat ├®s a (szakma)politika kommunik├Īci├│s kudarcaival.
M├®dia
Itt gyakorlatilag minden ponton siker├╝lt hib├Īzni az ├╝gyben. Egy ├Čn├Īll├│, szuver├®n ├®s er┼æs szakminiszt├®rium eset├®ben az azonnali minisztereln├Čki szint┼▒ intervenci├│ fel sem mer├╝l, teljesen felesleges, csup├Īn gyeng├Łti az ├Īgazat f├╝ggetlens├®g├®t. Ha fel is mer├╝l egy szokatlan megbeteged├®s vagy hal├Īl, halmoz├│d├│ esetek, azt helyi szinten illik kivizsg├Īlni (a szubszidiarit├Īs elve ak├Īr itt is ├®rtelmezhet┼æ), majd sz├╝ks├®g eset├®n a f├╝ggetlen szakhat├│s├Īg az esetet fel├╝lvizsg├Īlja ├®s ├Čsszegzi az eredm├®nyeket, amelyet azt├Īn term├®szetesen ”felfel├®” refer├Īl. Az indokolatlan minisztereln├Čki beavatkoz├Īs, az ├®rintett szak├Īllamtitk├Īr azonnali helysz├Łnre rendel├®se, a k├│rh├Īzigazgat├│ felment├®se (??) biztos├Łtott├Īk, hogy az am├║gy is uborkaszezont ├®l┼æ m├®di├Īban azonnali szenz├Īci├│ legyen a trag├®di├Īb├│l.
Miut├Īn m├Īr biztos├Łtott volt, hogy az ├╝gy ├│ri├Īsi, orsz├Īgos figyelmet kapjon, hirtelen a sajt├│ nem tudott relev├Īns inform├Īci├│hoz jutni. Hiszen a vizsg├Īlatok elkezd┼ædtek, annak lez├Īrt├Īig csak a tal├Īlgat├Īs marad, ├®s a hozz├Ītartoz├│k, no meg a dolgoz├│k zaklat├Īsa, h├Ītha akad ”bels┼æs info”. Pedig a m├®diumok is pr├│b├Īltak olykor megfelelni a szakma elv├Īr├Īsainak ├®s megb├Łzhat├│, korrekt forr├Īsok alapj├Īn cikket ├Łrni. Kev├®s sikerrel. Id├®zn├®m a hvg.hu egyik cikk├®t, itt t├®nyleg pr├│b├Īltak (volna) megb├Łzhat├│ adatokra ├®s szakv├®lem├®nyekre alapozva v├®lem├®nyt alkotni.
„Az ├╝gyben megkerest├╝k az ├üNTSZ-t, hogy orsz├Īgos adatokat is k├®rj├╝nk t┼æl├╝k, de ott azt k├Čz├Člt├®k: m├Īr semmilyen nyilatkozatra, adatk├Čzl├®sre nem jogosultak, forduljunk az Emmi sajt├│oszt├Īly├Īhoz, onnan viszont egyel┼ære nem ├®rkezett semmilyen v├Īlasz…
…Mindezek ut├Īn megpr├│b├Īltunk adatokat k├®rni t├Čbb borsodi k├│rh├Īzt├│l is, de nem j├Īrtunk eredm├®nnyel. Az el├®rt szakemberek semmif├®le inform├Īci├│t nem adtak ki, mert nem nyilatkozhatnak csak igazgat├│i enged├®llyel, neki pedig ezt a szakt├Īrc├Īn├Īl kell j├│v├Īhagyatnia. Ugyan├Łgy j├Īrtunk az edel├®nyi csal├Īdseg├Łt┼æ szolg├Īlatn├Īl, ott T├Čr├Čkn├® Durst ├ēva megyei f┼æv├®d┼æn┼æh├Čz ir├Īny├Łtottak, aki szint├®n csak miniszt├®riumi enged├®llyel nyilatkozhatna.”
Komolyan? Rakunk egy ├│ri├Īsi t├╝zet, majd otthagyjuk a pirom├Īni├Īsnak, hadd j├Ītsszon? Elind├Łtunk egy ilyen szint┼▒ h├Łrt, hogy azt├Īn fel├╝letes, szinte v├®dekez┼æ reakt├Łv nyilatozatokkal pr├│b├Īljuk kord├Īban tartani? Hol van ilyenkor az EMMI, vagy a Minisztereln├Čki Hivatal sajt├│oszt├Īlya, akik az els┼æ percben kellett volna, hogy ├│vatoss├Īgra ints├®k az d├Čnt├®shoz├│kat? Ha pedig ezt az utat v├Īlasztott├Īk, akkor 0/24-ben, proakt├Łv m├│don kellene ell├Ītni a sajt├│t h├Łrekkel. Term├®szetes, hogy az eg├®sz egy sokkal cs├║ny├Ībb ├®s bizonytalans├Īggal teli t├Črt├®net lesz, ha a h├Łreket a m├®dia, ├®s nem a szakminiszt├®rium ir├Īny├Łtja. R├Īad├Īsul az ├®rintettek – a csal├Īdok ├®s a k├│rh├Īz dolgoz├│i – issz├Īk meg ennek a lev├®t. Arr├│l nem is besz├®lve, hogy mindez tov├Ībb erod├Īlja az eg├®szs├®g├╝gybe vetett –am├║gy is megt├®p├Īzott – bizalmat.
A k├®rd├®s csak az, hogy ez a fajta m├®diakezel├®s sz├Īnd├®kos volt, vagy hib├Īztak? Elk├®pzelhet┼æ, hogy ha rendk├Łv├╝li, lok├Īlis, egyszeri trag├®di├Īnak ├Īll├Łtj├Īk be, teli bizonytalans├Īggal, akkor k├Čnnyebb elkenni a val├│s probl├®m├Īt? De ki lesz az, aki ez├║ttal elviszi a balh├®t? Ha senki, akkor ezzel beismerj├╝k, hogy sokkal t├Čbbr┼æl van sz├│, mint a miskolci k├│rh├Īz korasz├╝l├Čttoszt├Īlya...
J├Īrv├Īny vagy t├Īrsadalmi szint┼▒ probl├®ma?
Felmer├╝lt a k├│rh├Īz felel┼æss├®ge az ├╝gyben. A szokatlan halmoz├│d├Īs miatt term├®szetes, hogy az emberi mulaszt├Īs kiz├Īr├Īsa els┼ærend┼▒ feladat, az esetleges k├│rokoz├│k jelenl├®te pedig meger┼æs├Łtheti j├Īrv├Īny gyan├║j├Īt. T├Čbb cikk is besz├Īmolt arr├│l, hogy k├®t csecsem┼æben Klebsiella bakt├®riumot tal├Īltak, egy esetben pedig Candida ker├╝lt kimutat├Īsra. Ez m├Īr sokszor el├®g is volt, hogy j├Īrv├Īnyt emlegessenek. A Heti V├Īlaszban megjelent cikk szerint „Borsodban m├Īr t├Łz ├®ve hal├Īloz├Īsi j├Īrv├Īny d├║l”. S├║lyos megfogalmaz├Īs, de h├Īt ilyen a mai ├║js├Īg├Łr├Īs. Hat├Īsvad├Īsz ├®s sokszor fel├╝letes.
Itt jegyezn├®m meg, hogy teljesen eg├®szs├®gesen meghalni nagyon neh├®z, ahhoz ├Īltal├Īban baleset sz├╝ks├®geltetik. Az lenne a csoda, ha ezekben a csecsem┼ækben nem tal├Īltak volna semmit! A korasz├╝l├Čttek eset├®ben pedig – ├®s itt sokszor extr├®m kis s├║ly├║ ├║jsz├╝l├Čttekr┼æl besz├®l├╝nk! – az immunrendszer fejletlens├®ge, a v├®delmi mechanizmusok el├®gtelens├®ge miatt egy kev├®sb├® patog├®n k├│rokoz├│ is okozhat v├®gzetes fert┼æz├®st. Eg├®szs├®ges ├║jsz├╝l├Čttekben ak├Īr ├®szre sem venn├®nk egy-egy olyan k├│rokoz├│t, ami itt fat├Īlis is lehet. Ugyanakkor ha jelen is van, a k├│rokoz├│ ├Čnmag├Īban nem bizony├Łtja annak k├│roki jelent┼æs├®g├®t! B├Īr a vizsg├Īlatok m├®g nem z├Īrultak le teljesen, az eddig napvil├Īgot l├Ītott adatok v├®lem├®nyem szerint nem bizony├Łtj├Īk klasszikus j├Īrv├Īny jelenl├®t├®t, ├®s nem is utalnak emberi mulaszt├Īsra.
Mindez felh├Łvja a figyelmet egy sokkal nagyobb probl├®m├Īra. Borsod-Aba├║j-Zempl├®n megy├®ben ugyanis t├Čbb a korasz├╝l├®s az orsz├Īgos ├Ītlagn├Īl, nagyobb a perinat├Īlis- ├®s a csecsem┼æhal├Īloz├Īs is. Ez pedig sajnos egy├®rtelm┼▒ ├Čsszef├╝gg├®st mutat a r├®gi├│ gazdas├Īgi, szoci├Īlis elmaradotts├Īg├Īval. Az itt ├®l┼æk hozz├Īf├®rhet┼æs├®ge az eg├®szs├®g├╝gyh├Čz rendk├Łv├╝l rossz. Ezalatt nem azt ├®rtem, hogy nem l├Ītj├Īk el a beteget, vagy kevesebb k├│rh├Īz, szakell├Īt├│ lenne a r├®gi├│ban. Eg├®sz egyszer┼▒en nem is jutnak el od├Īig. A rosszabb szoci├Īlis helyzet miatt a lakoss├Īg eleve rosszabbul t├Īj├®kozott, kevesebb inform├Īci├│val rendelkezik az eg├®szs├®ges ├®letm├│dot ├®s egyes betegs├®geket illet┼æen, az orvoshoz fordul├Īs sokszor k├®sve t├Črt├®nik. Magasabb a doh├Īnyz├│k, alkoholt fogyaszt├│k ├®s a rendszertelen├╝l, el├®gtelen├╝l ├®tkez┼æk ar├Īnya.
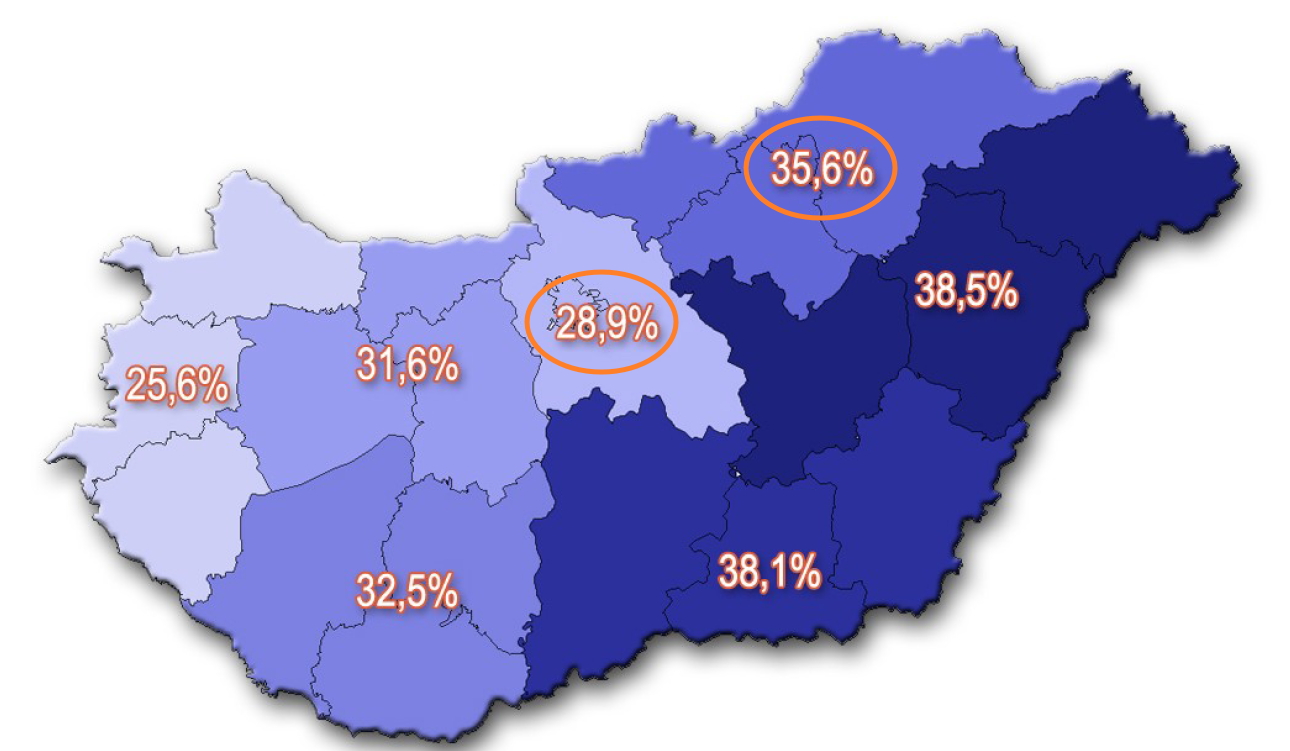
A doh├Īnyz├Īs prevalenci├Īja Magyarorsz├Īgon 2009-ben, forr├Īs: Eg├®szs├®gtudom├Īny, LVI. ├®vfolyam, 3. sz├Īm
Mindez term├®szetesen h├Ītr├Īnyos k├Črnyezetet teremt a gyermekv├Īllal├Īs szempontj├Īb├│l is, ez pedig ├®rtelemszer┼▒en nyomot hagy a perinat├Īlis hal├Īloz├Īson (ez a sz├╝let├®s ut├Īni els┼æ hat napot jelenti). Sokszor m├®g a fejlett orvostudom├Īny ellen├®re is neh├®z megmenteni egy-egy, rosszul fejl┼æd├Čtt, kis s├║ly├║ ├║jsz├╝l├Čttet. Az ├│ri├Īsi ter├╝leti k├╝l├Čnbs├®gek megd├Čbbent┼æek: Zala megy├®ben a perinat├Īlis hal├Īloz├Īs 5 ezrel├®k alatti, a toronymagasan "vezet┼æ" BAZ megy├®ben pedig t├Čbb, mint 11 ezrel├®k!
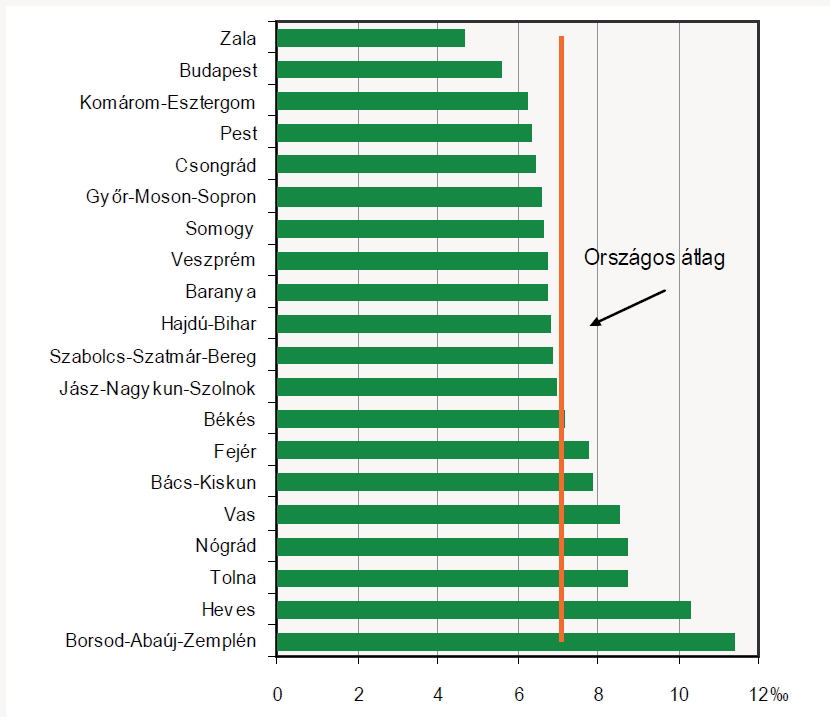 Perinat├Īlis hal├Īloz├Īs ├Ītlaga 2009-2011 k├Čz├Čtt Magyarorsz├Īgon, megy├®nk├®nt, forr├Īs: KSH Statisztikai t├╝k├Čr, VI. ├®vf. 88.sz├Īm, Sz├╝let├®s k├Čr├╝li hal├Īloz├Īsok Magyarosz├Īgon
Perinat├Īlis hal├Īloz├Īs ├Ītlaga 2009-2011 k├Čz├Čtt Magyarorsz├Īgon, megy├®nk├®nt, forr├Īs: KSH Statisztikai t├╝k├Čr, VI. ├®vf. 88.sz├Īm, Sz├╝let├®s k├Čr├╝li hal├Īloz├Īsok Magyarosz├Īgon
Ezek a sz├Īmok term├®szetesen befoly├Īsolj├Īk a sz├╝let├®skor v├Īrhat├│ ├Ītlag├®lettartamot is. Egy-egy ├║jsz├╝l├Čtt tragikus elveszt├®se ├®rtelemszer┼▒en s├║lyos nyomot hagy ezekben a mutat├│kban is. Minden ├Čsszef├╝gg egy-egy egyszer┼▒ l├®p├®sen kereszt├╝l: szeg├®nys├®g - szoci├Īlisan h├Ītr├Īnyos helyzet - rosszabb hozz├Īf├®rhet┼æs├®g - rosszabb ├®letk├Čr├╝lm├®nyek - k├Īros szenved├®lyek - rosszabb ├®letkil├Īt├Īsok ├®s cs├Čkkent v├Īrhat├│ ├®lettartam. Budapest II. ker├╝lete ├®s Borsod megye k├Čz├Čtt a f├®rfiak sz├╝let├®skor v├Īrhat├│ ├®lettartam├Īt tekintve k├Čzel 7 ├®v a k├╝l├Čnbs├®g! Ez ├®ppen annyi, mint amennyi a magyar ├®s a francia sz├╝let├®skor v├Īrhat├│ ├Ītlag├®lettartam k├╝l├Čnbs├®ge.
A gazdas├Īgi k├╝l├Čnbs├®g pedig m├®g ink├Ībb megd├Čbbent┼æ: a 2011-es KSH adatok alapj├Īn a k├Čr├╝lbel├╝l 28 ezer milli├Īrd forintnyi brutt├│ hazai ├Čsszterm├®kb┼æl (GDP) Budapest 10 485 milli├Īrd forintot ”termelt”, m├Łg BAZ megye 1 176 milli├Īrdot! Ez az egy f┼ære jut├│ GDP-t tekintve is kb. 3,5-4-szeres k├╝l├Čnbs├®get jelent!
├¢sszefoglal├Īs
A fentiekt┼æl f├╝ggetlen├╝l k├®ts├®gtelen, hogy szokatlanul nagy esetsz├Īmmal ├Īllunk szemben r├Čvid id┼æn bel├╝l. Azonban sajnos nem val├│sz├Łn┼▒, hogy egyszeri, elszigetelt esetr┼æl van sz├│. Persze sokkal k├Čnnyebb konkr├®t felel┼æst keresni (├®s tal├Īlni). K├Čnnyebb a k├│rh├Īz ├╝gy├®nek be├Īll├Łtani, j├Īrv├Īnyt ki├Īltani ├®s kimondani, hogy ezent├║l jobban odafigyel├╝nk ├®s minden rendben lesz, nem fordul el┼æ t├Čbbet. Ez azonban a magyar t├Īrsadalom nagyon s├║lyos seg├®lyki├Īlt├Īsa volt, nem pedig a miskolci k├│rh├Īz ├╝gye. J├│val t├║lmutat azon, az eg├®sz magyar t├Īrsadalom probl├®m├Īja, csak ├Īltal├Īban vonakodunk kimondani. Ideje lassan rendszerszinten foglalkoznunk ezekkel a probl├®m├Īkkal, mert a t┼▒zolt├Īs m├Īr nem lesz el├®g. A meg nem sz├╝letett gyermek vagy a korai hal├Īloz├Īs nem csak szem├®lyes trag├®dia, de ├Čsszt├Īrsadalmi szinten is ├│ri├Īsi vesztes├®g. ├ērtem ├®n, hogy els┼æ a gazdas├Īgi n├Čveked├®s, de hogyan n├Čvekedj├╝nk, ha nincs eg├®szs├®ges, n├Čvekv┼æ t├Īrsadalmunk? Hogyan n├Čvekedj├╝nk, ha hal├Īloz├Īsi r├Īt├Īnk a 23., n├Čveked├®si r├Īt├Īnk, pedig a 21. legrosszabb a vil├Īgon? Mindk├®t sz├Īm a vil├Īg legrosszabb 10%-ba sorol minket! Ha nem lesz el├®g fiatal, akire a n├Čveked├®st alapozhatn├Īnk?
A miskolci esem├®nyek igenis jelzik ezeket a probl├®m├Īkat. Ne kelljen nagyobb bajnak t├Črt├®nnie, hogy elkezdj├╝nk gondolkodni ├®s cselekedni! Most ├®pp odafigyel a m├®dia, a t├Īrsadalom egy r├®sze ├®s a politika is. Ehhez hirtelen 8 ├║jsz├╝l├Čtt hal├Īla kellett. Az igazi pr├│bat├®tel azonban nem ez. A magyar t├Īrsadalom ├®s a mindenkori politikai elit igazi pr├│b├Īja csak ezut├Īn j├Čn: ez a figyelem ├║jra semmibe v├®sz, vagy v├®gre tesz├╝nk valamit, ├®s a probl├®ma gy├Čker├®t, val├│di okait kezdj├╝k kezelni? Felel┼æst keres├╝nk majd egy szem├®lyben, vagy beismerj├╝k, hogy a gondok enn├®l sokkal nagyobbak?
Tetszett a cikk? K├Čvessen minket a Facebookon!
A jogi szab├Īlyoz├Īs jelenleg haz├Īnkban csup├Īn a passz├Łv eutan├Īzi├Īt enged├®lyezi, amely azt jelenti, hogy b├Īrki megtagadhatja az ├®letment┼æ, ├®letfenntart├│ beavatkoz├Īst, vagy kezel├®st (amennyiben az illet┼æ d├Čnt├®sk├®pesnek bizonyul). Ez a beteg alapvet┼æ ├Čnrendelkez├®si joga. Azonban ekkor is felt├®tel, hogy a beteg ├Īllapota r├Čvid id┼æn bel├╝l, az ell├Īt├Īs ellen├®re is biztosan hal├Īlhoz vezessen (p├®ld├Īul el┼æreheladott daganatos betegs├®g eset├®n). Extr├®m esetek persze el┼æfordulhatnak, p├®ld├Īul terhess├®g sor├Īn, amikor a d├Čnt├®s m├Īs ├®let├®t is k├Čzvetlen befoly├Īsolja. Ekkor nyilv├Īn bonyolultabb├Ī v├Īlik a helyzet.
Az ut├│bbi id┼æben azonban ├║jra egyre t├Čbb ├®s t├Čbb vita bontakozik ki az akt├Łv eutan├Īzia k├Čr├╝l. Ennek legf┼æbb oka az az OVB ├Īltal j├║liusban hiteles├Łtett n├®pi kezdem├®nyez├®s, mely a kegyes hal├Īlba seg├Łt├®s lehet┼æs├®g├®t hozza ├®rezhet┼æ k├Čzels├®gbe. Amennyiben ├Čsszegy┼▒lik az 50 ezer al├Ī├Łr├Īs, a Parlamentnek k├Čteless├®ge napirendre t┼▒znie a k├®rd├®st.
A k├®rd├®s pedig ├Łgy sz├│l: „Egyet├®rt-e ├¢n azzal, hogy a gy├│gy├Łthatatlan hal├Īlos betegs├®gben szenved┼æ feln┼ætt kor├║ak orvosi seg├Łts├®ggel vethessenek v├®get az ├®let├╝knek?”
Amennyiben a fenti k├®rd├®s a Parlament el├® ker├╝l, ├®s az Orsz├Īggy┼▒l├®s azt esetlegesen megszavazn├Ī, akkor m├Īr az akt├Łv eutan├Īzia int├®zm├®nye ├®rv├®nyes├╝lne (ne agg├│djon senki, ha oda is ker├╝l biztosan nem fogj├Īk megszavazni, politikailag t├║l k├®nyes k├®rd├®s, ├®s nem bevett gyakorlat a vil├Īgban). Eur├│p├Īban Hollandia, Sv├Ījc ├®s Belgium az a h├Īrom ├Īllam, ahol ez enged├®lyezett elj├Īr├Īs. Az akt├Łv eutan├Īzia sor├Īn m├Īr nem az ell├Īt├Īs megtagad├Īs├Īr├│l besz├®l├╝nk, hanem az adott beteg, a ”k├®rv├®nyez┼æ" ├®let├®nek tudatos ├®s direkt kiolt├Īs├Īr├│l. Ez nem is hangzik t├║l hum├Īnusan, igaz? Aki azonban tal├Īlkozott m├Īr k├Čzvetlen k├Čzelr┼æl haldokl├│val, l├Ītott m├Īr v├®gst├Īdium├║ tumoros beteget szenvedni, az sokszor eg├®szen m├Īsk├®nt l├Ītja a helyzetet. ├ērdemi t├Īrsadalmi vita sajnos m├Īig nem alakult ki a t├®m├Īban, hisz senki nem mer, vagy nem tud err┼æl ┼æszint├®n besz├®lni. Egyes emberek mellette, egyesek ellene foglalnak ├Īll├Īst, a szakmai szervezetek pedig legink├Ībb ellene, hisz szervezetk├®nt e mellett ki├Īllni kock├Īzatos v├Īllalkoz├Īs.
Fontos kiemelnem, hogy j├│magam sem az eutan├Īzia mellett p├Īrtoskodom. Nem p├Īrtolom azt, hogy egyik ember r├®szt vegyen egy m├Īsik ember ├®let├®nek kiolt├Īs├Īban, mert sok bajt okozhat m├®g ann├Īl is, aki ezt megteszi, b├Īrmennyire is "felk├®sz├╝lt". Azonban nem is err┼æl van sz├│. Nem arr├│l van sz├│, hogy ├®n szem├®ly szerint egyet├®rtek –e az eutan├Īzi├Īval, vagy sem. Vagy a szomsz├®dom. Vagy a betegjogi, szakmai szervezet, esetleg a jogalkot├│. A haldokl├│t ez abszol├║t nem ├®rdekli. Arr├│l van sz├│, hogy jogom van –e elvenni a lehet┼æs├®get? Jogom van –e megtiltani ├®s jogi akad├Īlyt g├Črgetni a haldokl├│ el├®, aki v├®get akar vetni saj├Īt szenved├®s├®nek, ha ehhez seg├Łts├®get tal├Īl? Itt nem k├Čtelezetts├®gr┼æl besz├®l├╝nk, nem ad├│kr├│l vitatkozunk. Itt a lehet┼æs├®g megteremt├®s├®r┼æl besz├®l├╝nk. Att├│l, hogy ├®n erk├Člcsileg, vall├Īsilag, szakmailag el├Łt├®lek valamit, az m├®g nem biztos, hogy rossz. Hogy j├Čv├Čk h├Īt ahhoz, hogy tiltsam? Kit v├®d├╝nk? A haldokl├│t? Mit┼æl? Nem mi hat├Īrozzuk meg, hogy mi a j├│ ├®s mi a rossz sz├Īm├Īra. Az orvost? Ha ├Čnk├®nt v├Īllalja ├®s azt a jog engedi, akkor tegye, amit tennie kell. Sokan – k├Čzt├╝k ├®n is – nem tudn├Īnk megtenni, de ett┼æl m├®g nincs jogunk el├Łt├®lni ┼æt. Esetleg saj├Īt magunkat? Ha megszavazom, mik├Čzben el├Łt├®lem ├®n is cinkos ├®s b┼▒n├Čs vagyok?
H├Īzi├Īllatokat, akik sokszor csal├Īdtagk├®nt ├®lnek vel├╝nk, ├Ītseg├Łt├╝nk a t├║loldalra, ha menthetetlenek, de embert├Īrsainkt├│l megvonjuk ennek a lehet┼æs├®g├®t? Ha abba a helyzetbe ker├╝l├╝nk, b├Īrmely oldalon is, ├║gyis mi d├Čnt├╝nk. Arr├│l nem is besz├®lve, hogy ez nap, mint nap megt├Črt├®nik, szinte minden k├│rh├Īzban, hogy a szenved┼æknek egyre t├Čbb ├®s t├Čbb morfinsz├Īrmaz├®k sz├╝ks├®ges f├Ījdalmaik csillap├Łt├Īs├Īra. Mindenki tudja ott az oszt├Īlyon, hogy mikor j├Čn el az a d├│zisemel├®s, ami ut├Īn m├Īr nem fog fel├®bredni a beteg....
De nem engedj├╝k. Nem akarjuk megadni a lehet┼æs├®get, mert f├®l├╝nk, hogy rosszat cseleksz├╝nk. Azzal, hogy hagyunk m├Īsokat elmenni, ha ┼æk ├║gy akarj├Īk. Pedig nekik m├Īr t├®nyleg nincs tov├Ībb.
K├Čvessen minket a Facebookon is!
 Kir├Łv├│an magas az Eg├®szs├®g├╝gyi Miniszt├®rium Emberi Er┼æforr├Īsok Miniszt├®rium├Īnak ad├│ss├Īg├Īllom├Īnya. A Magyar ├üllamkincst├Īr adataira alapozva az eg├®szs├®g├╝gyi ├Īgazat ad├│ss├Īga a j├║nius 30.-i ├Īll├Īs szerint 65 ├®s 70 milli├Īrd forint k├Čz├Čtt lehetett. Ebb┼æl mintegy 50 milli├Īrd az EMMI al├Ī tartoz├│ gy├│gy├Łt├│-megel┼æz┼æ ell├Īt├Īst v├®gz┼æ int├®zetek, k├Čr├╝lbel├╝l 14 milli├Īrd pedig a szint├®n EMMI al├Ī tartoz├│, gy├│gy├Łt├Īst is v├®gz┼æ 4 egyetem tartoz├Īsa. A Honv├®delmi Miniszt├®rium ├Čsszes ad├│ss├Īg├Īllom├Īnya a M├üK szerint „csak” 1,3 milli├Īrd forint volt, amelybe elvileg beletartozik a Honv├®dk├│rh├Īz is, teh├Īt ezzel egy├╝tt valahol 65 milli├Īrd forint felett lehetett a teljes ad├│ss├Īg. Megjegyzem m├Īs forr├Īsok enn├®l j├│val nagyobbra teszik a Honv├®dk├│rh├Īz ad├│ss├Īg├Īllom├Īny├Īt, ├Łgy egy kis bizonytalans├Īg lehet a sz├Īm├Łt├Īsban. Mindenesetre azt szinte biztosan mondhatjuk, hogy az ├Čsszeg m├Īr az ├®v dereka k├Čr├╝l is 65 milli├Īrd forint felett volt.
Kir├Łv├│an magas az Eg├®szs├®g├╝gyi Miniszt├®rium Emberi Er┼æforr├Īsok Miniszt├®rium├Īnak ad├│ss├Īg├Īllom├Īnya. A Magyar ├üllamkincst├Īr adataira alapozva az eg├®szs├®g├╝gyi ├Īgazat ad├│ss├Īga a j├║nius 30.-i ├Īll├Īs szerint 65 ├®s 70 milli├Īrd forint k├Čz├Čtt lehetett. Ebb┼æl mintegy 50 milli├Īrd az EMMI al├Ī tartoz├│ gy├│gy├Łt├│-megel┼æz┼æ ell├Īt├Īst v├®gz┼æ int├®zetek, k├Čr├╝lbel├╝l 14 milli├Īrd pedig a szint├®n EMMI al├Ī tartoz├│, gy├│gy├Łt├Īst is v├®gz┼æ 4 egyetem tartoz├Īsa. A Honv├®delmi Miniszt├®rium ├Čsszes ad├│ss├Īg├Īllom├Īnya a M├üK szerint „csak” 1,3 milli├Īrd forint volt, amelybe elvileg beletartozik a Honv├®dk├│rh├Īz is, teh├Īt ezzel egy├╝tt valahol 65 milli├Īrd forint felett lehetett a teljes ad├│ss├Īg. Megjegyzem m├Īs forr├Īsok enn├®l j├│val nagyobbra teszik a Honv├®dk├│rh├Īz ad├│ss├Īg├Īllom├Īny├Īt, ├Łgy egy kis bizonytalans├Īg lehet a sz├Īm├Łt├Īsban. Mindenesetre azt szinte biztosan mondhatjuk, hogy az ├Čsszeg m├Īr az ├®v dereka k├Čr├╝l is 65 milli├Īrd forint felett volt.
A k├Člts├®gvet├®si szervek teljes ad├│ss├Īg├Īllom├Īnya ekkor egy├®bk├®nt 90,7 milli├Īrd forint volt, teh├Īt az eg├®szs├®g├╝gy kifejezetten "j├│l” teljes├Łt. ├¢sszehasonl├Łt├Īsk├®nt ├üSZ jelent├®sek alapj├Īn 1997-ben a teljes ad├│ss├Īg├Īllom├Īny az eg├®szs├®g├╝gyi ├Īgazatban 6,4, 1999-ben pedig m├Īr 11,3 milli├Īrd forintot tett ki. Ezek rendre az e-alap k├Člts├®gvet├®s├®nek csup├Īn 1,1 (’97), illetve 1,6%-├Īt tett├®k ki (’99)! A jelenlegi 65 milli├Īrdos ad├│ss├Īg├Īllom├Īny a tervezett e-alap k├Člts├®gvet├®s k├Čr├╝lbel├╝l 4,5%-a, ez az ├Čsszeg pedig m├Īr j├║nius v├®g├®n fenn├Īll! J├│l l├Ītszik teh├Īt a trend: a tartoz├Īsok m├®rt├®ke a teljes ├Īgazati k├Člts├®gvet├®shez k├®pest robban├Īsszer┼▒en n├Čvekszik, ├Łgy ├®v v├®g├®re k├Čnnyen el├®rheti a ’90-es ├®vek v├®gi szint n├®gy-├Čtsz├Čr├Čs├®t is. A fenti sz├Īmokat l├Ītva teljesen vil├Īgos, hogy az ├Īgazat p├®nz├╝gyileg a fenntarthatatlans├Īg hat├Īr├Īn sodr├│dik. Sok k├│rh├Īz m┼▒k├Čd├®s├®t m├Īr csup├Īn a besz├Īll├Łt├│k j├│indulata tartja fenn. Nem csoda, hogy sorra kongatj├Īk a v├®szharangot az ├Īgazatban ├®rdekelt szerepl┼æk: kudarcba fulladt a k├Čzpontos├Łtott k├│rh├Īzi ├Īramk├Čzbeszerz├®s (a rossz ad├│ssal senki nem ├╝zletel, ugyeb├Īr, ├Łgy pedig m├®g a kor├Ībbin├Īl is dr├Īg├Ībban jutottak v├®g├╝l a k├│rh├Īzak az energi├Īhoz), a legnagyobb gy├│gyszerbesz├Īll├Łt├│k t├Čbb k├│rh├Īzzal is felbontott├Īk a szerz┼æd├®st (sokszor csak k├®szp├®nzes fizet├®s, vagy a kor├Ībbi tartoz├Īsok t├Črleszt├®se ut├Īn sz├Īll├Łtanak), az eszk├Čzbesz├Īll├Łt├│k pedig folyamatosan – ├®s egyre hangosabban – k├Čvetelik a megold├Īst, teljes joggal.
Mindek├Čzben a kommunik├Īci├│ban persze megjelent a kiv├Īl├│ h├Łr, miszerint az e-alap szufficites, k├Čr├╝lbel├╝l 52 milli├Īrdos pluszt felmutatva. Ennek jelent┼æs r├®sze a gy├│gy├Łt├│-megel┼æz┼æ ell├Īt├Īsok ter├®n j├Čtt ├Čssze, nyilv├Īn az ell├Īt├Īs min┼æs├®ge olyan magas szint┼▒ ├®s oly m├®rt├®kben k├Člts├®ghat├®kony, hogy ezen emelni m├Īr lehetetlen lenne. A probl├®ma l├®nyege sz├Īmomra, hogy hogyan lehet szufficites egy k├Člts├®gvet├®si kassza, ha az adott ├Īgazatnak emellett 65 milli├Īrdos tartoz├Īsa van? ├ērtem ├®n, hogy az egy m├Īsik zseb, de ha az egyik zsebemben 50 forint apr├│ van, a m├Īsikban pedig egy 65 forint ad├│ss├Īgr├│l sz├│l├│ pap├Łr, akkor nemigen ├®rezhetem magam gazdag embernek.
Egyel┼ære az ad├│ss├Īg├Īllom├Īny folyamatosan n┼æ, minden eddigin├®l magasabb m├Īr j├║niusban is, ├®s nem l├Ītszik ennek az ├Črd├Čgi k├Črnek a v├®ge. Sok mindent ├®s sok mindenkit lehet(ne) hib├Īztatni, a finansz├Łroz├Īsi el├®gtelens├®gt┼æl kezdve a forr├Īsteremt├®si rendszer bizonytalans├Īgain ├Īt allok├Īci├│s egyenl┼ætlens├®gekig ├®s a menedzsmentekig, azonban ez nem oldja meg a probl├®m├Īt. A probl├®m├Īt csak alapvet┼æ szeml├®letv├Īlt├Īs, az alapokt├│l indul├│, teljes rendszerszint┼▒ ├Ītalak├Łt├Īs, k├Člts├®ghat├®konys├Īgot n├Čvel┼æ, modern informatikai t├Īmogat├Īs, korrekt d├Čnt├®st├Īmogat├Īsi rendszerek bevezet├®se ├®s – megker├╝lhetetlen k├®rd├®sk├®nt – az eg├®szs├®g els┼ærend┼▒ ├®s legfontosabb ├®rt├®kk├® val├│ emel├®se oldhatja meg.
A szike blog ├®s a Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt Egyes├╝let ez├®rt k├Čz├Čs munk├Īval kezd neki egy szakmai eg├®szs├®g├╝gyi keretdokumentum, egyfajta vitairat megalkot├Īs├Īnak, melyet term├®szetesen nyilv├Īnoss├Ī is sz├Īnd├®kozunk majd tenni, hogy v├®gre ┼æszinte kommunik├Īci├│ ├®s szakmai vita bontakozhasson ki a civil szf├®ra, a szakmai szervezetek ├®s a relev├Īns d├Čnt├®shoz├│k k├Čz├Čtt.
Tetszett a cikk? K├Čvessen minket a Facebookon!
H├Ītborzongat├│ j├Čv┼æ ŌĆō j├Čhet az els┼æ fej├Īt├╝ltet├®s?
qaly | 2013-07-23 07:07:00
Sz├Īmomra is elk├®peszt┼æ h├Łrt olvastam a napokban: el├®rhet┼æ k├Čzels├®gbe ker├╝lt az els┼æ FEJ├üT├£L├ēTET├ēS (az eredeti bejegyz├®s a Surgical Neurology-ban jelent meg, ├®rdemes belen├®zni!). Egyr├®szt csod├Īlatot v├Īlt ki bel┼ælem egy-egy ilyen h├Łr, m├Īsr├®szt term├®szetesen egyfajta f├®lelmet is.
Eg├®szs├®ges donor testre helyezn├®k beteg test eg├®szs├®ges fej├®t. Komolyan.
 Forr├Īs: Surgical Neurology - Sergio Canavero
Forr├Īs: Surgical Neurology - Sergio Canavero
Az elj├Īr├Īs egyik legk├®nyesebb pontja a gerincvel┼æ neuronjainak egyes├Łt├®se, ├®s ├®letk├®pes, m┼▒k├Čd┼æ gerincvel┼æ l├®trehoz├Īsa. Ehhez a l├®p├®shez kell a legmagasabb technol├│giai fejletts├®g, mely olasz idegseb├®szek szerint ma m├Īr rendelkez├®sre ├Īll (├®vtizedekkel ezel┼ætt majmokon ezt m├Īr kipr├│b├Īlt├Īk, akkor a technikai korl├Ītok miatt az ├Īllat csak n├®h├Īny napig maradt ├®letk├®pes). Az axonok, azaz az idegny├║lv├Īnyok k├Čz├Čtti inger├╝let├Ītvitel intakts├Īga a m┼▒k├Čd┼æk├®pess├®g kulcsa, mely ├Īll├Łt├Īsuk szerint bizonyos molekul├Īkkal ma m├Īr megoldhat├│ (ez az ├║n. GEMINI-elj├Īr├Īs). Persze a beavatkoz├Īs becsl├®s├╝k szerint egyel┼ære igen hosszadalmas ├®s dr├Īga, t├Čbb, mint 30 ├│r├Īt venne ig├®nybe ├®s mintegy 100 seb├®sz k├Čzrem┼▒k├Čd├®s├®t ig├®nyeln├®, 10 milli├│ doll├Īr feletti k├Člts├®gvet├®ssel. M├®gis, maga a t├®ny, vagy a gondolat, hogy egy eg├®szs├®ges fej, azaz eg├®szs├®ges agy ├║j testet kaphat, eg├®szen megd├Čbbent┼æ. Els┼æsorban olyan sziszt├®m├Īs betegs├®gben szenved┼æknek jelenthet ez kiutat ”test├╝k b├Črt├Čn├®b┼æl”, mint az izomsorvad├Īsban szenved┼æk, akik m├Īr fiatal korban igen s├║lyos ├Īllapotba ker├╝lnek, ├®s gyakran a fiatal feln┼ættkort sem ├®rik meg (r├Īad├Īsul sokszor tol├│sz├®khez k├Čtve). Mindezt t├Čk├®letes elme├Īllapot mellett. Megold├Īst jelenthet maga az idegp├Īlya helyre├Īll├Łt├Īsa a trauma k├Čvetkezt├®ben b├®nultaknak is, igaz,a siker felt├®tele az, hogy az idegp├Īlya metsz├®svonala el├®g ├®les legyen, ami roncsol├│ s├®r├╝l├®sn├®l nemigen jellemz┼æ.
Az agy ├®ps├®g├®nek meg┼ærz├®se ├®rdek├®ben a fejet az elt├Īvol├Łt├Īst k├Čvet┼æen h┼▒tik, majd 45 percen bel├╝l ├║jra kering├®sbe kapcsolj├Īk (├║n. HEAVEN technika), azaz ennyi id┼æ ├Īll rendelkez├®sre, hogy a donor test├®hez illessz├®k a fejet. Elk├®pzelni is neh├®z sz├Īmomra egy ilyen szitu├Īci├│t, annyira bizarr, mindenesetre ├│ri├Īsi lehet┼æs├®geket nyit a technol├│gia, j├│ ├®s rossz ├®rtelemben egyar├Īnt. Nagyon messzire vezet minden ir├Īnyba a t├Črt├®net, belegondolni is kellemetlen, milyen t├Īrh├Īza lehet ez a feketekereskedelemnek...
Sokan frankensteini tev├®kenys├®get l├Ītnak majd a technika m├Čg├Čtt, azonban ha megpr├│b├Īljuk a j├│ oldal├Īt n├®zni ezeknek a felfedez├®seknek ├®s k├Łs├®rleteknek, akkor l├Īthatjuk milyen elk├®peszt┼æ dolgokra k├®pes az orvostudom├Īny. Rem├®nykedhet├╝nk, hogy a j├Čv┼æben j├│val nagyobb t├Īrsadalmi s├║ly├║ k├│rk├®pekre is v├®gleges megold├Īsokkal szolg├Īl majd az orvosl├Īs...
Tetszett a cikk? K├Čvessen minket a Facebookon!
 A m├║lt h├®ten ├║jabb pet├Īrda robbant a h├Īlap├®nz int├®zm├®nye k├Čr├╝l. A P├®terfy S├Īndor utcai k├│rh├Īz egyik baleseti seb├®sze a beteg ell├Īt├Īsa ut├Īn kevesellte a neki sz├Īnt t├Łzezer forintos honor├Īriumot, majd kritik├Ītlan m├│don besz├®lt a beteggel, kil├Īt├Īsba helyezve ennek k├Čvetkezm├®nyeit - tud├│s├Łtott t├Čbb m├®dium. Hogy a t├Črt├®net hogy zajlott, a besz├®lget├®sekb┼æl mi igaz ├®s mi nem, azt nem az ├®n tisztem eld├Čnteni, val├│sz├Łn┼▒leg nem is fog kider├╝lni soha. Az azonban biztos, hogy ilyen orvosok sajnos l├®teznek. Sz├Īmomra szem├®ly szerint erk├Člcsileg ├®s szakmailag is elfogadhatatlan a h├Īlap├®nzre ir├Īnyul├│ b├Īrmilyen m├®rt├®k┼▒ presszi├│ vagy ak├Īr utal├Īs az eg├®szs├®g├╝gyi dolgoz├│ r├®sz├®r┼æl, nem is besz├®lve ennek jogi oldal├Īr├│l.
A m├║lt h├®ten ├║jabb pet├Īrda robbant a h├Īlap├®nz int├®zm├®nye k├Čr├╝l. A P├®terfy S├Īndor utcai k├│rh├Īz egyik baleseti seb├®sze a beteg ell├Īt├Īsa ut├Īn kevesellte a neki sz├Īnt t├Łzezer forintos honor├Īriumot, majd kritik├Ītlan m├│don besz├®lt a beteggel, kil├Īt├Īsba helyezve ennek k├Čvetkezm├®nyeit - tud├│s├Łtott t├Čbb m├®dium. Hogy a t├Črt├®net hogy zajlott, a besz├®lget├®sekb┼æl mi igaz ├®s mi nem, azt nem az ├®n tisztem eld├Čnteni, val├│sz├Łn┼▒leg nem is fog kider├╝lni soha. Az azonban biztos, hogy ilyen orvosok sajnos l├®teznek. Sz├Īmomra szem├®ly szerint erk├Člcsileg ├®s szakmailag is elfogadhatatlan a h├Īlap├®nzre ir├Īnyul├│ b├Īrmilyen m├®rt├®k┼▒ presszi├│ vagy ak├Īr utal├Īs az eg├®szs├®g├╝gyi dolgoz├│ r├®sz├®r┼æl, nem is besz├®lve ennek jogi oldal├Īr├│l.
A h├Īlap├®nzr┼æl nemr├®g m├Īr ├Łrtam egy bejegyz├®sben. Most azonban kicsit m├Īs megk├Čzel├Łt├®sbe szeretn├®m az eset kapcs├Īn helyezni ezt a t├®m├Īt. Ez a t├®ma pedig a BIZALOM. ├Źgy, csupa nagy bet┼▒vel. A h├Īlap├®nz megsz├╝ntet├®se ugyanis legal├Ībb h├Īrom l├Ībon kell, hogy ├Īlljon, ├®s a bizalom ennek az egyik legfontosabb eleme. Alapvet┼æ term├®szetesen az eg├®szs├®g├╝gyi b├®rek rendez├®se, aminek a forr├Īsig├®nye jelenleg egy├®bk├®nt ├│ri├Īsi (lenne). Az ehhez kapcsol├│d├│ szab├Īlyoz├Īsi mechanizmusok, jogszab├Īlyok ├®s az eg├®szs├®g├╝gyi dolgoz├│k szeml├®letv├Īlt├Īsa a folymat m├Īsodik elengedhetetlen l├®pcs┼æje.
Azonban a fenti int├®zked├®sek ├Čnmagukban mit sem ├®rnek. Ahogyan azt m├Īr kor├Ībban is ├Łrtam, a magas fizet├®s ├®s a tilt├Īs ├Čnmag├Īban sehol, semmilyen k├Čr├╝lm├®nyek k├Čz├Čtt nem sz├╝ntette meg a korrupci├│t. Am├Łg lesz olyan, aki ez├Īltal szeretne jogtalan el┼ænyh├Čz jutni, addig mindig lesz olyan, aki ezt el is fogadja. F┼æk├®nt akkor, amikor teljesen egy├®rtelm┼▒, hogy magas, meghat├Īroz├│ poz├Łci├│ban l├®v┼æ orvosok h├Īlap├®nz-mennyis├®g├®t b├®rrel kiv├Īltani gyakorlatilag lehetetlen. A k├Čr├╝lbel├╝l 70-100 milli├Īrd forintra becs├╝lt ”h├Īlap├®nz-kassza” mintegy 90%-├Īt az orvosi kar 10%-a tudhatja mag├Ī├®nak. ┼Ék bizony semmilyen v├Īltoz├Īsban nem lesznek ├®rdekeltek.
Ahhoz, hogy a h├Īlap├®nz megsz┼▒nj├Čn a betegek, a szolg├Īltat├Īst ig├®nybe vev┼æk viselked├®se ├®s attit┼▒dje is kulcsfontoss├Īg├║. Megint csak. az ├║n. franchise-effektust tudom felhozni p├®ldak├®nt. Ha bemegy├╝nk egy ismert gyors├®tterem-l├Īnchoz, vagy valamely szigor├║ standard szerint m┼▒k├Čd┼æ szolg├Īltat├Īst vesz├╝nk ig├®nybe, ott fel sem mer├╝l az, hogy ken┼æp├®nzeket cs├║sztassunk a pult alatt, hisz egyr├®szt a szolg├Īltat├Īst ny├║jt├│nak nincs belesz├│l├Īsa a folyamat eg├®sz├®be (illetve van, de azt eleve a t┼æle elv├Īrhat├│ legjobb min┼æs├®gben, legjobb tud├Īsa szerint fogja ny├║jtani), valamint tudjuk, hogy mit v├Īrunk ├®s meg tudjuk ├Łt├®lni, hogy mit kaptunk a p├®nz├╝nk├®rt. A bizalom persze itt is szerepet j├Ītszik, de a folyamat transzparens, ismerj├╝k a l├®p├®seket ├®s tiszta k├®p├╝nk van arr├│l, hogy mik az elv├Īr├Īsaink.
Ilyen szempontb├│l az eg├®szs├®g├╝gyi szolg├Īltat├Īs kiss├® speci├Īlisabb. Ritka kiv├®telekt┼æl eltekintve nem tudjuk, hogy pontosan milyen szolg├Īltat├Īst szeretn├®nk, illetve ha megkapjuk nem tudjuk meg├Łt├®lni annak (szakmai) min┼æs├®g├®t. Egy dolgot, egy term├®ket tudunk megnevezni, ez pedig az eg├®szs├®g. A beteg ember kereslete az eg├®szs├®gre ├®s nem az adott konkr├®t szolg├Īltat├Īsra ir├Īnyul. Az, hogy ehhez (az eg├®szs├®ghez) hogyan jut hozz├Ī, az sz├Īm├Īra (├®sszer┼▒ keretek k├Čz├Čtt) mindegy. Az inform├Īci├│s aszimmetria miatt ├Łgy a beteg kiszolg├Īltatott├Ī v├Īlik. K├╝l├Čn├Čsen igaz ez a magyar eg├®szs├®g├╝gyre, ahol a beteg tudja, hogy a kapacit├Īsok sz┼▒k├Čsek, a szem├®lyzet f├Īradt, a fizet├®sek alacsonyak, ├®s ├║gy ├Īltal├Īban, a t├Īrsadalom v├®leked├®se alapj├Īn a magyar eg├®szs├®g├╝gy rossz, a j├│ min┼æs├®g┼▒ ell├Īt├Īshoz pedig neh├®z hozz├Ījutni. Azt is tudj├Īk, hogy sok m├║lik az orvoson. Ott d┼æl el, hogy mi lesz a beteg sorsa, milyen szolg├Īltat├Īst fog kapni, milyen gyorsan ├®s hol. Ameddig pedig a beteg ├║gy ├®rzi, hogy ebben az abszol├║t nem transzparens, esetlegesen hozz├Īf├®rhet┼æ ├®s korrump├Īlhat├│ rendszerben p├®nzzel el┼ænyh├Čz juthat, addig ezt meg is fogja tenni. ├ēs addig olyan is lesz, aki elfogadja. Ennek a pszichol├│gi├Īja pedig m├Īr egy ├Črd├Čgi k├Črt teremt, ugyanis ha a szomsz├®d ezt csin├Īlja, akkor nekem is ezt kell, k├╝l├Čnben h├Ītr├Īnyba fogok ker├╝lni vele szemben, hi├Ība lenn├®nek m├Īsok az elveim (gondoljunk csak a v├Īr├│list├Īkra). R├Īad├Īsul ez a gondolat nem csak a beteg oldalra lehet igaz! Ha a m├Īsik orvos elfogadja ugyanaz├®rt a tev├®kenys├®g├®rt, amit ├®n v├®gzek, ├®s ┼æ el tud menni sv├Ījcba s├Łelni, ├®n mi├®rt ker├╝ljek h├Ītr├Īnyba?
Ezeket a k├®nyszereket ├®s attit┼▒d├Čket pedig csak egy j├│l m┼▒k├Čd┼æ, transzparens, hat├®kony ├®s min┼æs├®gi szolg├Īltat├Īst ny├║jt├│ eg├®szs├®g├╝gyben tudjuk kik├╝sz├Čb├Člni. Egy olyan eg├®szs├®g├╝gyben, ahol az orvos val├│ban csak ├®s kiz├Īr├│lag a lehet┼æ legjobb szakmai d├Čnt├®st aj├Īnlja majd fel, a lehet┼æ leggyorsabb ├║ton amit az adott eg├®szs├®g├╝gyi rendszer ├®pp ny├║jtani k├®pes. ├ēs ahhoz, hogy ezt a beteg elhiggye, ahhoz, hogy a beteg ├║gy ├®rezze, h├Īlap├®nz n├®lk├╝l is azt kapja, ami sz├Īm├Īra az el├®rhet┼æ legjobb, na ahhoz kell a BIZALOM. Bizalom az orvossal, ├®s nem kev├®sb├® hangs├║lyosan bizalom az eg├®szs├®g├╝ggyel szemben. Ha a beteg majd bemegy a kezel┼æorvoshoz, vagy befekszik a k├│rh├Īzba, ├®s tudja, hogy a lehet┼æ legjob kezekben van, tudja, hogy mindent meg fognak tenni ├®rte, vagy szerettei├®rt, ami szakmailag ├®s emberileg lehets├®ges, na akkor a h├Īlap├®nz m├Īr csak egy rossz eml├®k lesz. De ehhez b├Łznia kell az eg├®szs├®g├╝gyben. ├ēs ha b├Łzik az eg├®szs├®g├╝gyben m├Īr b├Łzni fog az orvosban is, mert az orvos az eg├®szs├®g├╝gyet fogja k├®pviselni el┼ætte. Ez az a nagybet┼▒s BIZALOM, amit mindenekel┼ætt vissza kell ├Īll├Łtani, ├®s ami n├®lk├╝l mindig k├®nyszert fog ├®rezni a beteg arra, hogy p├®nzzel szerezzen mag├Īnak el┼ænyt, k├╝l├Čnben baja lesz. ├ēs ez az a BIZALOM, amit a fenti cikkben eml├Łtett ”orvosok” porig rombolnak. ├¢n├®rdekb┼æl, kapzsis├Īgb├│l. Ez├®rt nem b├Łzik a beteg, ez├®rt ├®rzi, hogy fizetnie kell, ez├®rt megy el a fiatal orvos ├®s ez├®rt nem fog hazaj├Čnni a tapasztalt...
L├®tezik m├®g eg├®szs├®gbiztos├Łt├Īs Magyarorsz├Īgon?
qaly | 2013-06-25 07:07:00
 Az eg├®szs├®g├╝gyi rendszer├╝nk finansz├Łroz├Īsa - vagy ├Īltal├Īban az eg├®szs├®g├╝gyi rendszerek├® -, azaz maga a forr├Īsteremt├®s k├®nyes t├®ma. Igazi, klasszikus makrogazdas├Īgtani, makroallok├Īci├│s k├®rd├®s, hisz haz├Īnkban is az ├Īllamh├Īztart├Īsi kiad├Īsok kb. 10%-├Īt kitev┼æ ├Čsszegr┼æl besz├®l├╝nk. Mint minden olyan k├®rd├®s, mely ekkora volumen┼▒ p├®nzt mozgat, ez is a nagypolitika asztal├Īra val├│ t├®ma, ├Łgy k├╝l├Čn├Čsen izgalmas ter├╝let: ├Īltal├Īban j├│l nyomon k├Čvethet┼æ rajta az aktu├Īlpolitikai ├®rdek, sajnos sokkal ink├Ībb, mint a val├│di szakma(politika)i lenyomatok. Magyarorsz├Īg hagyom├Īnyosan t├Īrsadalombiztos├Łt├Īsb├│l tartotta fenn ezt az ├Īgazatot, azonban itt is megfigyelhet┼æ egy lass├║ (kimondott vagy ki nem mondott) folyamat: ha megvizsg├Īljuk a forr├Īsteremt├®si strukt├║r├Īt egyre ink├Ībb t├Īvolodunk a klasszikus eg├®szs├®gbiztos├Łt├Īsi modellt┼æl.
Az eg├®szs├®g├╝gyi rendszer├╝nk finansz├Łroz├Īsa - vagy ├Īltal├Īban az eg├®szs├®g├╝gyi rendszerek├® -, azaz maga a forr├Īsteremt├®s k├®nyes t├®ma. Igazi, klasszikus makrogazdas├Īgtani, makroallok├Īci├│s k├®rd├®s, hisz haz├Īnkban is az ├Īllamh├Īztart├Īsi kiad├Īsok kb. 10%-├Īt kitev┼æ ├Čsszegr┼æl besz├®l├╝nk. Mint minden olyan k├®rd├®s, mely ekkora volumen┼▒ p├®nzt mozgat, ez is a nagypolitika asztal├Īra val├│ t├®ma, ├Łgy k├╝l├Čn├Čsen izgalmas ter├╝let: ├Īltal├Īban j├│l nyomon k├Čvethet┼æ rajta az aktu├Īlpolitikai ├®rdek, sajnos sokkal ink├Ībb, mint a val├│di szakma(politika)i lenyomatok. Magyarorsz├Īg hagyom├Īnyosan t├Īrsadalombiztos├Łt├Īsb├│l tartotta fenn ezt az ├Īgazatot, azonban itt is megfigyelhet┼æ egy lass├║ (kimondott vagy ki nem mondott) folyamat: ha megvizsg├Īljuk a forr├Īsteremt├®si strukt├║r├Īt egyre ink├Ībb t├Īvolodunk a klasszikus eg├®szs├®gbiztos├Łt├Īsi modellt┼æl.
Az eg├®szs├®gbiztos├Łt├Īsi alap (tov├Ībbiakban e-alap) bev├®teleinek alakul├Īs├Īt t├Čbbf├®lek├®pp is vizsg├Īlhatjuk: csup├Īn az ├Čsszbev├®tel ├Čsszeg├®t tekintve nomin├Īl- vagy re├Īl├®rt├®ken, esetlegesen ├Čsszevetve az adott ├®vi tervezett vagy val├│s hi├Īnnyal, ugyanakkor a folyamatok komplexebb meg├®rt├®s├®t teszi lehet┼æv├®, ha az e-alap bev├®teleinek v├Īltoz├Īsait a bev├®teli szerkezet v├Īltoz├Īs├Īval egy├╝tt elemezz├╝k. ├ērdemes vizsg├Īlni a teljes bev├®telen bel├╝l az egyes forr├Īsok alakul├Īs├Īt, illetve ehhez szorosan kapcsol├│dva a forr├Īsteremt├®s m├│dj├Īt (j├Īrul├®k, ezen bel├╝l munkav├Īllal├│i vagy munk├Īltat├│i felel┼æss├®gv├Īllal├Īs, k├Čzponti k├Člts├®gvet├®si hozz├Īj├Īrul├Īsok, azaz ad├│ alap├║ finansz├Łroz├Īsi h├Īnyad, esetleges gy├Īrt├│i visszafizet├®sek/befizet├®sek stb.), a tervezett ├®s val├│s hi├Īnyt, azaz az e-alap stabilit├Īs├Īt, fenntarthat├│s├Īg├Īt. V├®gs┼æ soron egy hossz├║ t├Īv├║ (v├®lem├®nyem szerint minimum 10 ├®ves, azaz mindenk├®pp ciklusokon ├Īt├Łvel┼æ), stabil tervezet alapj├Īn kellene el┼ærevet├Łtetni az e-alap forr├Īsteremt├®si oldal├Īt, a nemzetgazdas├Īgi teljes├Łt┼æk├®pess├®ghez igaz├Łtott, de mindenk├®pp re├Īl├®rt├®kbeli n├Čveked├®ssel (ak├Īr c├®lk├®nt kit┼▒zve az ├®vi kb. 3%-os n├Čveked├®st) tervezve.
Hogyan alakult az e-alap ├Čssz bev├®tele nomin├Īl- ├®s re├Īl├®rt├®ken?
Alapvet┼æen elmondhat├│, hogy az e-alap bev├®telei, b├Īr szerkezetileg v├Īltoz├│ ├Čsszet├®tel mellett, de a 2007-es ├®vig nomin├Īl├®rt├®kben ├®s re├Īl├®rt├®kben is n├Čveked├®st mutattak. A 2008-as ├®vt┼æl azonban, k├Čsz├Čnhet┼æen a cs├Čkken┼æ (f┼æk├®nt munk├Īltat├│i oldalr├│l cs├Čkken┼æ) j├Īrul├®kbev├®teleknek egy kisebb es├®s mutatkozott, a 2011-es ├®vig ennek kompenz├Īci├│ja nem is t├Črt├®nt meg (k├®s┼æbb is csak a rokkantell├Īt├Īs e-alapba sorol├Īsa hozott nagyobb nomin├Īl ├®rt├®k┼▒ emelked├®st a bev├®telekben). A 2000-es ├®vet tekintve b├Īzisnak 2011-re a 2000-es b├Īzis├®v 104%-├Īt siker├╝lt re├Īl├®rt├®kben el├®rni (ez durv├Īn 1400 milli├Īrd forintos bev├®telt jelent), amely, ismerve az eg├®szs├®g├╝gyi technol├│gi├Īk fejl┼æd├®s├®t, a szubspecializ├Īl├│d├Īst ├®s az ig├®nyek (kereslet/ sz├╝ks├®glet) b┼æv├╝l├®s├®t, nem, vagy csak nehezen tekinthet┼æ fenntarthat├│ p├Īly├Īnak.
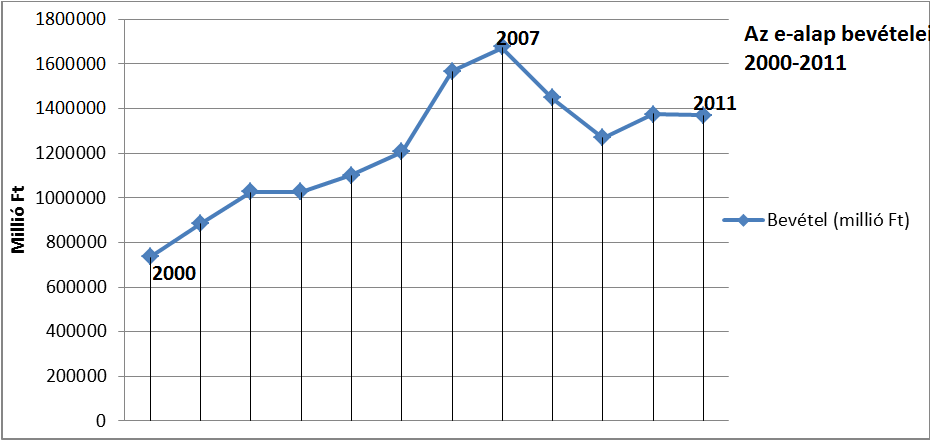
forr├Īs: www.eski.hu/alaptabla/Ealapbe_p.xls
Hogyan alakult a bev├®teli szerkezet?
A bev├®teli szerkezet ├Ītalakul├Īsa folyamatos volt a kilencvenes ├®vek k├Čzepe ├│ta. A szinte teljesen j├Īrul├®k-alap├║ forr├Īsteremt├®s ├®s a klasszikus eg├®szs├®gbiztos├Łt├Īsi modell lassan cs├║szott/cs├║szik ├Īt egy t├║lnyom├│r├®szt k├Čzponti k├Člts├®gvet├®s ├Īltal finansz├Łrozott (azaz ad├│kb├│l finansz├Łrozott) rendszerbe. Ez a folyamat 2007-r┼æl 2008-ra dinamik├Īt v├Īltott, ├®s a j├Īrul├®kbev├®telek ├®lesen leszakadtak az e-alap ├Čssz bev├®tel├®t┼æl, melynek f┼æ oka a munk├Īltat├│i j├Īrul├®k m├®rt├®k├®nek jelent┼æs cs├Čkken├®se volt ( a 2000-es 11%-r├│l 2011-re 2%-ra). Ezt a kies├®st csak kis m├®rt├®kben tudta kompenz├Īlni a munkav├Īllal├│i j├Īrul├®kok 3%-r├│l 6%-ra val├│ emel├®se. A j├Īrul├®kcs├Čkkent├®s m├Čg├Čtt ├Īll├│ indok a foglalkoztat├Īsi mutat├│k jav├Łt├Īsa, illetve a j├Īrul├®k- ├®s ad├│fizet├®si hajland├│s├Īg befoly├Īsol├Īsa volt (ezek sajnos nem v├Īltott├Īk be a hozz├Ī f┼▒z├Čtt rem├®nyeket, r├Īad├Īsul a megemelt nyugd├Łjj├Īrul├®k r├®szben el is vitte a fenti el┼æny├Čk egy r├®sz├®t). Az ├║n. (t├®teles) eg├®szs├®g├╝gyi hozz├Īj├Īrul├Īs m├®rt├®ke is jelent┼æs r├®sz├®t k├®pezte a bev├®teleknek, a 2000-es ├®vek elej├®n m├®g k├Čzel 200 milli├Īrd forintot, 2009-ben mintegy 100 milli├Īrd forintot tett ki ez a t├®tel, majd 2010-ben ├®s 2011-ben ez rendre 50, illetve 35 milli├Īrd forintra cs├Čkkent.

Eg├®szs├®gbiztos├Łt├Īsi j├Īrul├®k szintek Eur├│p├Īban (2008) j├Čvedelem %-ban
(forr├Īs: http://www.weborvos.hu/adat/egsz/2009marc/18-22.pdf)
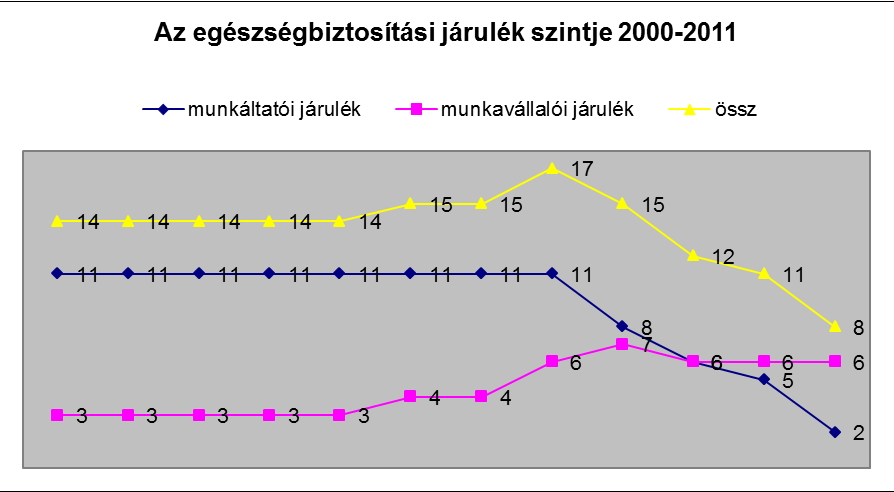
Az eg├®szs├®gbiztos├Łt├Īsi j├Īrul├®k Magyarorsz├Īgon, a brutt├│ j├Čvedelem %-ban, 2000-2011
forr├Īs: http://weborvos.hu/adat/files/2011_oktober/egsz_4_vegso.pdf

forr├Īs: www.eski.hu/alaptabla/Ealapbe_p.xls
├¢sszefoglal├Īs
A 2000-2011-ig terjed┼æ id┼æszakban az e-alap forr├Īsteremt├®si oldal├Īnak lass├║ (├®s tal├Īn m├Īig nem befejezett), csendes ├Ītalakul├Īsa zajlott/folytat├│dott. A hazai j├Īrul├®k- ├®s ad├│fizet├®si hajland├│s├Īg mellett, ilyen fekete- ├®s sz├╝rkegazdas├Īgi viszonyok k├Čz├Čtt ├®rthet┼æ, hogy puszt├Īn j├Čvedelem alap├║ j├Īrul├®kokb├│l nehezen lehet stabilan fenntarthat├│ ├®s hossz├║ t├Īvon el┼ære tervezhet┼æ b├╝dzs├®t alak├Łtani. Re├Īl├®rt├®ken ├®rdemben n├Čvekv┼æ kassz├Īt pedig tal├Īn lehetetlen is. ├ēppen ez├®rt a bev├®teli szerkezet v├Īltoztat├Īsa nem csak lehet┼æs├®g, de k├Čteless├®g is egyben, azonban a lezajlott v├Īltoztat├Īsok k├Čzben ├®s ut├Īn sem v├Īlt stabill├Ī az e-alap egyenlege, a tervezett ├®s val├│s hi├Īny valamint az ad hoc forr├Īskivon├Īsok tov├Ībbra is megmaradtak. H├Ītr├Īnya lehet a jelenlegi forr├Īsteremt├®snek, hogy egyre kevesebb benne a c├®lzott forr├Īs, azaz a mindenkori nemzetgazdas├Īgi ├®rdekek ment├®n k├Čnnyebb egy esetleges megszor├Łt├Īst ├®s eg├®szs├®g├╝gyi k├Člts├®gvet├®s-m├│dos├Łt├Īst v├®grehajtani a jelenlegi, teljesen k├Čzpontos├Łtott gazd├Īlkod├Īs mellett. A forr├Īs teh├Īt ink├Ībb csak ├Ītalakult, plasztikusabb├Ī v├Īlt a tervez├®s (a k├Čzponti hatalom szempontj├Īb├│l), ├Łgy s├®r├╝l├®kenyebb├® is v├Īlhat a kassza. Ett┼æl f├╝ggetlen├╝l a forr├Īsteremt├®si reformokat folytatni kellene (tal├Īn egy m├Īsik ├║ton vagy m├Īs elvek mellett), ├®s olyan form├Ība ├Čnteni, hogy egy hossz├║ t├Īv├║, ak├Īr 10-15 ├®ves, az e-alap szempontj├Īb├│l val├│ban, re├Īl├®rt├®ken is n├Čvekv┼æ forr├Īs ├Īlljon rendelkez├®sre, melyben t├║lnyom├│r├®szt c├®lzott forr├Īsok vannak, hogy ezeket m├Īsra felhaszn├Īlni ne lehessen. Jelenleg nincs egy├®rtelm┼▒, j├│l l├Īthat├│ strat├®gia arra, hogy az elk├Čvetkez┼æ ├®vekben milyen elvek alapj├Īn fog t├Črt├®nni az e-alap bev├®teleinek alak├Łt├Īsa. Egy hosszabb t├Īv├║, vil├Īgosan kimondott tervez├®ssel, k├Čvetkezetes sz├Īmonk├®r├®ssel ├®s szigor├║ gazd├Īlkod├Īssal lehetne egy ”megnyugtat├│” forr├Īsteremt├®si rendszert kialak├Łtani. Ez azonban nyilv├Īnval├│an csak ├®s kiz├Īr├│lag ciklusokon ├Īt├Łvel┼æ folyamatk├®nt, er┼æs t├Īrsadalmi ├®s szakmai kontroll ├®s er┼æsebb ├Īgazati ├®rdek├®rv├®nyes├Łt├®s mellett val├│sulhatna meg.
Tetszett a cikk? K├Čvessen minket a Facebookon!
Magyar Rezidens Sz├Čvets├®g kontra h├Īlap├®nz: D├Īvid ├®s G├│li├Īt?
qaly | 2013-05-28 07:00:00
![]()
A napokban szem├®lyi v├Īlt├Īsok t├Črt├®ntek a Magyar Rezidens Sz├Čvets├®g vezet├®s├®ben: Papp Magor hossz├║ ├®s igen eredm├®nyes eln├Čki tev├®kenys├®g ut├Īn lek├Čsz├Čnt, helyette pedig D├®nes Tam├Īs lett az ├║j vezet┼æ. A Rezidens Sz├Čvets├®g a h├Īlap├®nz elleni k├╝zdelmet t┼▒zte ki f┼æ c├®lj├Īnak, mely igen nemes, de neh├®z ├║t el├® ├Īll├Łtja majd a szervezetet.
Mennyi az annyi?
Ez az, amit senki nem tud pontosan megmondani. Sz├Īmos becsl├®s ├®s felm├®r├®s sz├╝letett m├Īr, ezek valahol 30-40 ├®s 100 milli├Īrd forint k├Čz├® teszik a h├Īlap├®nz m├®rt├®k├®t, j├│magam legink├Ībb a 2006-os ESKI felm├®r├®snek hiszek, ez a magasabb ├Čsszeget jel├Člte meg m├Īr 7 ├®vvel ezel┼ætt is. Ekkora mennyis├®g┼▒ p├®nz ”kiv├Īlt├Īs├Īhoz” enn├®l sokkal nagyobb forr├Īs ig├®nyeltetik. M├Īr csak az├®rt is, mert a h├Īlap├®nz eloszl├Īsa az eg├®szs├®g├╝gyben igen igazs├Īgtalan: az ”orvosi elit”, a fels┼æ kb. 10-15% kapja meg a h├Īlap├®nz k├Čzel 90%-├Īt, ├Łgy ennek a r├®tegnek ├│ri├Īsi b├®remel├®sek ├Īr├Īn lehetne csak ugyanezt a szintet biztos├Łtani. R├Īad├Īsul a h├Īlap├®nz az orvos-beteg k├Čz├Čtt minden tehert┼æl mentesen, teljesen nett├│ form├Īban ├Īramlik, ├Łgy minden oylan leg├Īlis eszk├Čz, amellyel ezt ki szeretn├®nk v├Īltani legal├Ībb 1,5-2-szer ennyibe fog ker├╝lni, ├®s m├®g mindig csak a j├®ghegy cs├║cs├Īt kapargattunk. Ahhoz, hogy korrekt b├®reket tudjunk adni (nem nyugati b├®rsz├Łnvonalra gondolok!) legal├Ībb 3-400 milli├Īrd forint sz├╝ks├®geltetne, amely a jelenlegi eg├®szs├®g├╝gyi k├Čzkiad├Īshoz m├®rten is rengeteg p├®nz (negyede-├Čt├Čde, att├│l f├╝gg, hogy sz├Īmoljuk). Persze ennek jelent┼æs r├®sze k├Čzvetlen vagy k├Čzvetetten visszajut az ├Īllamkassz├Ība, de akkor is az ├Īllamh├Īztart├Īsi kiad├Īsok mintegy 2-3 sz├Īzal├®k├Īr├│l besz├®l├╝nk, ami jelent┼æs terhet okoz, f┼æk├®nt ha ennek fedezet├®re nem siker├╝l legal├Ībb n├®h├Īny sz├Īzal├®knyi gazdas├Īgi n├Čveked├®st gener├Īlnunk. Ett┼æl f├╝ggetlen├╝l az eg├®szs├®g├╝gyben jelen l├®v┼æ, anyagi szempontb├│l n├®zve ├Īldatlannak nevezhet┼æ ├Īllapotok rendez├®s├®re min├®l hamarabb sz├╝ks├®g van mind az orvosok, mind a betegek ├®rdek├®ben. ├ērdemes azonban tiszt├Īban lenni a fenti sz├Īmokkal ├®s azok nagys├Īgrendj├®vel, k├Člts├®gvet├®si hat├Īsaival is: amikor kimondjuk p├®ld├Īul, hogy 400 milli├Īrd forint, tudjuk azt, hogy ennek mi a s├║lya.
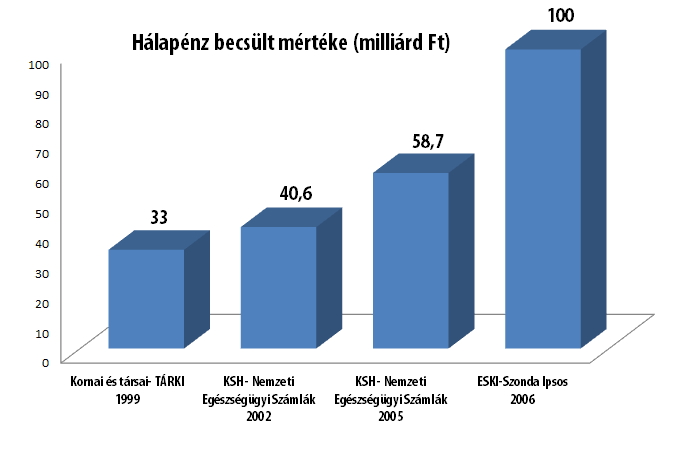
Lakoss├Īgi attit┼▒d├Čk
Fontos, s┼æt elengedhetetlen r├®sze a h├Īlap├®nz elleni k├╝zdelemnek a b├®rek rendez├®se, mert en├®lk├╝l nem lesz erk├Člcsi alapja a h├Īlap├®nz elleni harcnak, ├®s a k├Čvetkezetes b├╝ntet├®sek. Hisz a b├®rek alacsony volta az, ami ma Magyarorsz├Īgon gyakorlatilag legaliz├Īlja a h├Īlap├®nzt, ugyanakkor nem ez okozza. Ha az adott eg├®szs├®g├╝gyi dolgoz├│, mondjuk ki: az orvos kez├®ben nem lenne lehet┼æs├®g negat├Łv vagy pozit├Łv ir├Īnyba befoly├Īsolni a beteg sors├Īt, ha a hozz├Īf├®rhet┼æs├®g, az el├®rhet┼æs├®g minden ig├®nyt kiel├®g├Łtene, ha a min┼æs├®g ├®s a betegbiztons├Īg stabil lenne, az ├Čszt├Čnz┼æk ├®s az indik├Ītorok pedig mindenki sz├Īm├Īra transzparensek, akkor ilyen ir├Īny├║ korrupci├│ra a lakoss├Īgnak sem sz├╝ks├®ge, sem lehet┼æs├®ge nem ad├│dhatna. Ezt h├Łvom ├®n magam ”franchise-effektus”-nak. Ott olyan vil├Īgos, mindenki sz├Īm├Īra ismert ├®s ellen┼ærz├Čtt, standard rendszerek val├│sulnak meg, amelynek k├Črnyezet├®ben egyik f├®l ir├Īny├Īb├│l sem fogalmaz├│dik meg az ig├®ny ilyesfajta korrupci├│ra, hisz ├Čnmag├Īban ├®rtelmetlen: nem befoly├Īsolja sem a min┼æs├®get, sem a hozz├Ījut├Īst. Ez a franchise-effektus nagyon messze ├Īll a magyar ell├Īt├│rendszert┼æl. A sz┼▒k├Čs forr├Īsok, a bizonytalan min┼æs├®g, az ├Ītl├Īthatatlan betegutak ├®s a rendk├Łv├╝l nagy inform├Īci├│s aszimmetria mind-mind kiszolg├Īltatott├Ī teszik a beteget, a sorsa pedig legt├Čbb alkalommal egy helyen d┼æl el ├®s egy ember d├Čnt├®seit┼æl f├╝gg. Ez, az ├║n. puha sorol├Īs az, ami a beteget arra ├Čszt├Čnzi, hogy ”kiv├Īs├Īrl├Īssal” pr├│b├Īlja helyzetbe hozni mag├Īt ├®s biztos├Łtani azt, hogy a sz├Īm├Īra egy├®bk├®nt nem ismert legjobb ter├Īpi├Īt kapja, a leggyorsabb ├║ton. Ezek olyan sorol├Īsetikai probl├®m├Īk, melyek mindaddig ├®s mindazon a ter├╝leteken fenn fognak ├Īllni, am├Łg ├®s ahol a sz├╝ks├®glet jelent┼æs m├®rt├®kben meghaladja a k├Łn├Īlatot ├®s a beteg sorsa eseti d├Čnt├®seken, nem pedig el┼ære lefeketett, vil├Īgos ├®s mindenki sz├Īm├Īra ├Ītl├Īhat├│ szab├Īlyokon alapul. Ennek k├Čvetkezt├®ben a betegek pedig fizetnek. M├®ghozz├Ī meglep┼æen sokan ├®s sokat. Az egyik legmegd├Čbbent┼æbb adat pedig a lakoss├Īg attit┼▒dje a h├Īlap├®nzhez, m├®g a saj├Īt r├®gi├│nkban is kiemelked┼æen les├║jt├│ az eredm├®ny: a t├Īrsadalom csup├Īn mintegy 48%-a ├Łt├®li el azt, t├Čbb, mint fele k├Čz├Čmb├Čs vagy egyet├®rt vele. ├ērezhet┼æ, hogy ebben ├®s a hasonl├│ attit┼▒d├Čk kialakul├Īs├Īsban ├│ri├Īsi szerepe van a magyar t├Īrsadalom ├®s gazdas├Īg egy├®b szintjein is jelen l├®v┼æ, igen kiterjedt sz├╝rke- ├®s feketegazdas├Īgnak, ├Łgy ezek felsz├Īmol├Īs├Īhoz alapvet┼æ ├®s nagyon sz├®lesk├Čr┼▒ szeml├®letv├Īlt├Īs sz├╝ks├®geltetik.
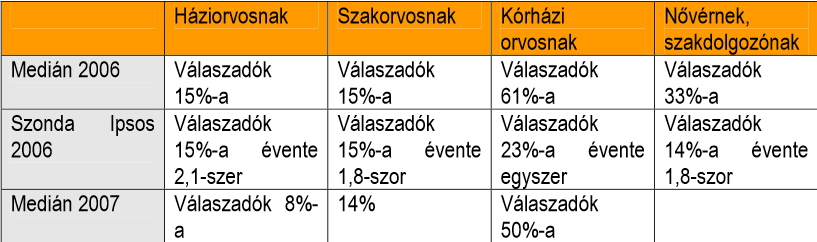
Lakoss├Īgi fizet├®si hajland├│s├Īgok
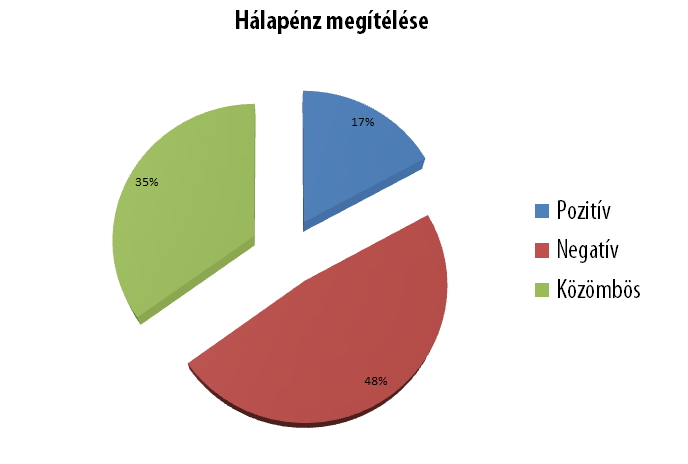
Orvosi hozz├Ī├Īll├Īs
Term├®szetesen az eg├®szs├®g├╝gyi dolgoz├│k t├║lnyom├│ t├Čbbs├®g├®nek k├Īros a h├Īlap├®nz int├®zm├®nye, a h├Īlap├®nz-rendszer. Ugyanakkor az eml├Łtett igen sz┼▒k, ├Īm ann├Īl nagyobb hatalommal rendelkez┼æ orvosi elit vastagon haszon├®lvez┼æje ennek a rendszernek, persze ezt kimondani mag├Īt├│l senki nem fogja az ├®rintettek k├Čz├╝l. Ha siker├╝l hasonl├│ szellemben kinevelni az alattuk dolgoz├│ orvos gener├Īci├│t is, akkor baj van. Azonban az ilyen kezdem├®nyez├®sek, mint amilyet a Rezidens Sz├Čvets├®g is hirdetett nagyban seg├Łthetik mind az orvosi, mind a laikus t├Īrsadalom gondolkod├Īsm├│dj├Īt ├®s hozz├Ī├Īll├Īs├Īt. Ezek a torz p├®nz├╝gyi ├Čszt├Čnz┼æk ugyanakkor k├Čnnyen konzerv├Īlj├Īk a rendszert, a politikai d├Čnt├®shoz├│k pedig l├Īthat├│an csak sz├╝ks├®gmegold├Īsokkal oper├Īlnak.
A b├®rrendez├®s teh├Īt elveheti a h├Īlap├®nz erk├Člcsi alapj├Īt, azonban nem ny├║l hozz├Ī annak ok├Īhoz. A magas fizet├®s ├Čnmag├Īban sosem, sehol nem tudta megakad├Īlyozni a korrupci├│t, hisz a korrupci├│ c├®lja nem a korrump├Īland├│ szem├®ly vagyon├Īnak gyarap├Łt├Īsa, hanem a p├®nzt ad├│ f├®l jogtalan el┼ænyszerz├®se. Az eg├®sz ├Īgazat komplex ├Ītstrukt├║r├Īl├Īsa, a beteg oldali ├Čszt├Čnz┼æk megsz├╝ntet├®se, egyfajta franchise-effektus bevezet├®se ├®s a t├Īrsadalom eg├®sz├®nek szml├®letv├Īlt├Īsa sz├╝ks├®geltetik ahhoz, hogy ez ├®rdemben v├Īltozhasson. Ha a Rezidens Sz├Čvets├®g el tud ind├Łtani valamit ebbe az ir├Īnyba, az nagyon nagy dolog lesz, rem├®nykedj├╝nk benne, hogy sikerrel j├Īrnak.
Tetszett a cikk? K├Čvessen minket a facebookon!
M├║lt h├®t p├®nteken, m├Ījus 24-├®n ker├╝lt megrendez├®sre a Fenntarthat├│ Magyar Eg├®szs├®g├╝gy├®rt Egyes├╝let ├®s a szike blog bemutatkoz├│ konferenci├Īja igen ig├®nyes k├Črnyzetben, a belv├Īrosi President Hotelben. Legnagyobb ├Čr├Čm├╝nkre sz├®p sz├Īmmal vettek r├®szt ├®rdekl┼æd┼æk a rendezv├®nyen, sz├®les k├Črben k├®pviseltette mag├Īt sokf├®le koroszt├Īly ├®s szakma. A rendezv├®ny nagyon j├│l siker├╝lt, sok tapasztalattal ├®s hasznos kapcsolattal lett├╝nk gazdagabbak mindny├Ījan. Vend├®gel┼æad├│inknak ez├║ton is szeretn├®nk megk├Čsz├Čnni, hogy v├Īllalt├Īk a szerepl├®st, el┼æad├Īsaikkal meghat├Īrozt├Īk ┼Ék maguk is a rendezv├®ny sz├Łnvonal├Īt. Az eg├®szs├®gpolitika, eg├®szs├®g├╝gyi finansz├Łroz├Īs ├®s az e-health, mint vez├®rfonal jelleg┼▒ t├®m├Īk j├│ v├Īlaszt├Īsnak bizonyultak, szerencs├®re sok k├®rd├®st ├®s probl├®m├Īt vettettek fel a jelenl├®v┼æk k├Čreiben. Rem├®lj├╝k egyre t├Čbben csatlakoznak majd egyes├╝let├╝nkh├Čz, ak├Īr hivatalosan, ak├Īr csak egy-egy j├│ tan├Īccsal, j├│ kapcsolattal ├®s seg├Łts├®gny├║jt├Īssal. B├Łztatunk mindenkit, hogy keressenek minket bizalommal! Rem├®lj├╝k, hogy sok ilyen, ├®s m├®g jobb konferenci├Īt tudunk majd rendezni a j├Čv┼æben is.



├£dv├Čzlettel
F|M|E egyes├╝let
https://www.facebook.com/FMEegyesulet
Tetszett a cikk? K├Čvessen minket a facebookon!
A b├®remel├®sek ├║jabb l├®pcs┼æj├®t hajtja v├®gre az eg├®szs├®g├╝gy├Īllamtitk├Īrs├Īg (tudom,tudom: az ├Īllam) az eg├®szs├®g├╝gyi dolgoz├│k k├Čr├®ben. Sz├│cska Mikl├│s hivatalosan is bejelentette; „...minden eg├®szs├®g├╝gyi dolgoz├│ kap b├®remel├®st ebben a szakaszban, k├╝l├Čnb├Čz┼æ m├®rt├®kben”. Az orvosok, ├Īpol├│k, szakgy├│gyszer├®szek d├Łjaz├Īs├Īnak megemel├®s├®t a doh├Īny- ├®s alkoholterm├®kek j├Čved├®ki ad├│emel├®s├®b┼æl sz├Īrmaz├│ mintegy 30 milli├Īrd forint fedezi. Nem ├®pp stadionnyi, de az├®rt sz├Īmottev┼æ ├Čsszeg. Ebb┼æl a p├®nzb┼æl az orvosok k├Čz├╝l a rezidensek/szakorvosjel├Čltek (├®s a 450 ezer forint felett keres┼æ orvosok) janu├Īrig visszamen┼ælegesen brutt├│ 10 000 forint emel├®sben, a szakorvosok brutt├│ 40 000 forint b├®remel├®sben r├®szes├╝lnek. Csak a tiszt├Īnl├Īt├Īs v├®gett: ezzel az emel├®ssel egy├╝tt egy kezd┼æ orvos nett├│ b├®re p├│tl├®kokkal ├®s illetm├®nykieg├®sz├Łt├®sekkel k├Čr├╝lbel├╝l 150-160 ezer forint, egy 10-15 ├®ve szakorvos koll├®g├Ī├® k├Čr├╝lbel├╝l 200-220 ezer forint lesz (├╝gyeletek n├®lk├╝l). A b├®remel├®sek nem ├®p├╝lnek bele az alapb├®rbe, ami azt jelenti, hogy az ├╝gyeleteket ezent├║l is a kor├Ībbi b├®rekb┼æl sz├Īm├Łtj├Īk majd.
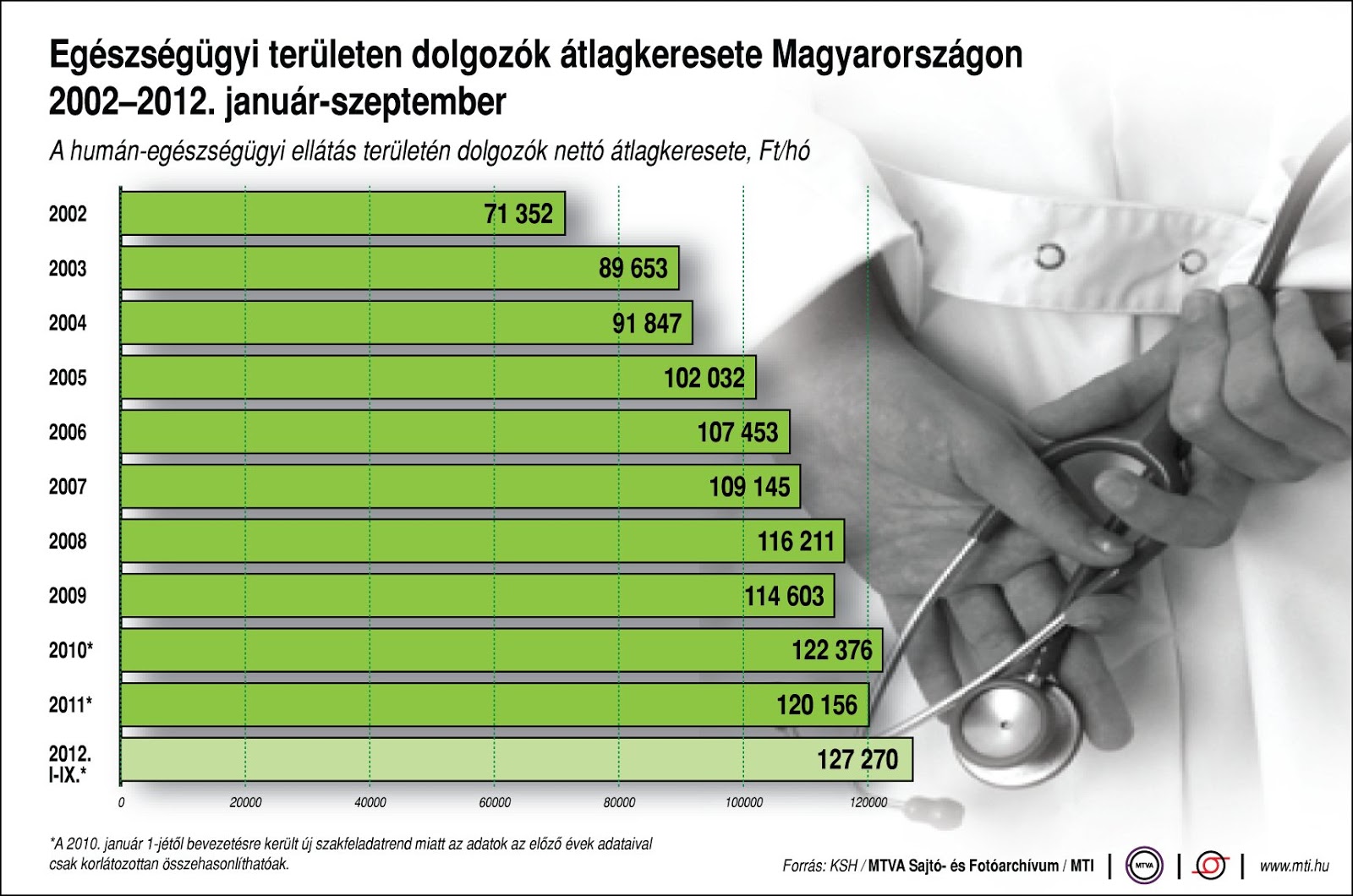
Orvosi b├®rek alakul├Īsa 2002-2012 Forr├Īs: KSH, MTI
A szakdolgoz├│k v├®gzetts├®gt┼æl f├╝gg┼æen 10 ├®s 41 ezer, a 410 f┼æt jelent┼æ klinikai szakgy├│gyszer├®szek mintegy 45 ezer forintos b├®remel├®st kapnak majd - ┼æk a kor├Ībbi emel├®sekb┼æl nem r├®szes├╝ltek. Ebben az idei k├Črben egy├®bk├®nt majdnem 100 ezer dolgoz├│ jut majd plusz forr├Īshoz. Hossz├║t├Īv├║ ├®letp├Īlyamodellr┼æl tov├Ībbra sincs sz├│, rem├®lem az├®rt lassan bel├Ītja a politika, hogy csak ez jelenti a megold├Īst az ├Īgazat b├®r jelleg┼▒ probl├®m├Īira. Egyel┼ære az emel├®sek ellen├®re is - mind nemzetk├Čzi mind hazai viszonylatban - rendk├Łv├╝l rosszul poz├Łcion├Īlt az eg├®szs├®g├╝gyi dolgoz├│k b├®rez├®se. Ett┼æl f├╝ggetlen├╝l ezeket az er┼æfesz├Łt├®seket nem szabad al├Ībecs├╝lni, mindenk├®pp sz├Īm├Łt minden(sajnos) fill├®r, ├®s kis haz├Īnkban m├Īr az is figyelemrem├®lt├│ teljes├Łtm├®ny, hogy a b├®remel├®sek fedezet├®├╝l val├│di forr├Īs szolg├Īl, ├Łgy ez fenntarthat├│, nem pedig hitelekb┼æl, azaz a semmib┼æl fedezz├╝k ezeket a kiad├Īsokat.
P├Īlyakezd┼æ fizet├®sek Forr├Īs: privatbankar.hu
orvosi_berek.jpg- Forr├Īs: Munkaviszonyban ├üll├│ Orvosok Eur├│pai Sz├Čvets├®ge (FEMS)
Tetszett a cikk? K├Čvessen minket a facebookon!

Val├│di hum├Īn er┼æforr├Īs-kr├Łzis?
Nyilv├Īnval├│, hogy a hazai (szak)sajt├│ is el┼æszeretettel haszn├Īlja a hum├Īner┼æforr├Īs jelen helyzet├®re a kr├Łzis kifejez├®st, hisz a megfelel┼æ dramaturgiai hat├Īs el├®r├®se ├®rdek├®ben a megfelel┼æ eszk├Čzt├Īrhoz illend┼æ ny├║lni. Sokkal ink├Ībb gondolom helyesnek a kr├│nikus hi├Īny megfogalmaz├Īst, m├Īr csak az├®rt is, mert jobban kifejezi a jelens├®g id┼æbelis├®g├®t ├®s viszonylagos ”kompenz├Īlt” jelleg├®t. Kr├Łzis eset├®n hajlamosak vagyunk egy v├Īratlan, akut esem├®nyt v├Łzion├Īlni, mely azonnali beavatkoz├Īs hi├Īny├Īban az adott rendszer – legyen az ├®l┼æ vagy ├®lettelen – gyors funkci├│veszt├®s├®hez ├®s/vagy hal├Īl├Īhoz vezet. Az eg├®szs├®g├╝gy eset├®ben azonban egy lass├║, de biztos le├®p├╝l├®snek lehet├╝nk tan├║i mind a dolgoz├│k sz├Īm├Īt, mind hozz├Ī├Īll├Īs├Īt, val├│di hivat├Īstudat├Īt tekintve. Nyilv├Īnval├│, hogy az okok csak r├®szben (igaz, nagy r├®szben!) anyagi jelleg┼▒ek; a munkak├Črnyezet, a t├Īrsadalmi megbecs├╝l├®s erod├Īl├│d├Īsa ├®s a szakm├Īn bel├╝li hierarchikus viszonyok okozta torzul├Īsok mind szerepet j├Ītszanak abban, hogy ez a folyamat lassan, de biztosan haladjon el┼ære. Az eg├®szs├®g├╝gyi dolgoz├│k el┼ætt pedig sz├Īmtalan lehet┼æs├®g ad├│dik arra, hogy m├Īshol folytass├Īk. Ahogy kor├Ībbi posztomban m├Īr sz├│t ejtettem r├│la; az orvos ugyanis hi├Īnycikk. Nem csak itthon, de majd’ mindenhol a vil├Īgon, ├Łgy az Eur├│pai Uni├│ ter├╝let├®n is. Ez├Īltal a dolgoz├│knak szerencs├®sebb orsz├Īgokban – mint mindennek ami ir├Īnt nagy a kereslet ├®s k├Łn├Īlata kicsi- jelent┼æsen felmegy/felment az ”├Īra”; nem csoda teh├Īt, hogy ak├Īr t├Łzszeres├®vel is meghaladhatja egy nyugat-eur├│pai gy├│gy├Łt├│ b├®re a hazai orvos├®t. R├Īad├Īsul „k├®szen” kapj├Īk a szakdolgoz├│t, ├Łgy megsp├│rolva azt a rengeteg p├®nzt ├®s id┼æt, am├Łg saj├Īt ├Īllampolg├Īraik k├Čz├╝l p├│tolhatj├Īk a hi├Īnyt. A helyzet teh├Īt vil├Īgos, sok ├®rv van a nyugati serpeny┼æben, kev├®s (├®s legt├Čbbsz├Čr csup├Īn lelkiismereti ok) a keleti v├®g├®n. Gyorsan kell taktik├Īt v├Īltanunk, ha nem akarunk a Nyugatnak szakdolgoz├│kat k├®pezni.
Jelenlegi helyzet
H├Īny orvos van ma magyarorsz├Īgon? A KSH adatai szerint 2011-ben mintegy 34 000 orvos dolgozott Magyarorsz├Īgon.
Orvosok sz├Īma haz├Īnkban, forr├Īs: KSH, MTI
Ezek az adatok egy kicsit azonban mindig csal├│k├Īk. Egyr├®szt nem vil├Īgos, hogy 2004 ├®s 2005 k├Čz├Čtt hov├Ī t┼▒nt 6000 orvos, illetve 2007 ├®s 2008 k├Čz├Čtt honnan ├®s hogyan vett├╝nk vissza 4000 orvost, m├Īsr├®szt bevallottan probl├®m├Īt jelentett mindig is a szakt├Īrc├Īnak, hogy pontosan h├Īny orvos dolgozik a rendszerben. A regisztr├Īlt pecs├®tek sz├Īma, akt├Łv munkahelyek sz├Īma, EEKH regiszter, orvosi kamarai tags├Īg; egyik sem alkalmas arra, hogy pontos sz├Īmot mutasson. B├Īr nagys├Īgrendileg megb├Łzhat├│ adatokkal van dolgunk, ├®s a tendenci├Īk is val├│sz├Łn┼▒leg helyesek, azonban a hajsz├Īlpontos adatokkal nem ├Īrt szkeptikusan b├Īnni.
A fenti adatok alapj├Īn l├Īthat├│, hogy az orvosok sz├Īm├Īban az ut├│bbi 10 ├®vben csup├Īn mintegy 10 %-os cs├Čkken├®s k├Čvetkezett be azonban tudnunk kell, hogy emellett az orvosi kar ├Ītlag├®letkor├Īnak emelked├®se ├®s a ter├╝leti, valamint a szakm├Īkbeli eloszl├Īsi k├╝l├Čnbs├®gek jelentik a legnagyobb gondot. M├Łg Budapesten a 100 ezer f┼ære es┼æ orvosok sz├Īma majd el├®ri a 600-at, addig Kelet-Magyarorsz├Īgon, Szabolcs-Szatm├Īr-Bereg megy├®ben ez a sz├Īm 235 orvos/100 000 lakos (lakoss├Īgi adatok: http://www.ksh.hu/docs/hun/xftp/megy/122/szab122.pdf) . K├╝l├Čn├Čsen ├®rz├®kenyen ├®rinti a kor- ├®s ter├╝leti megoszl├Īs k├®rd├®se a mintegy 6500 f┼æs h├Īziorvosi kart.
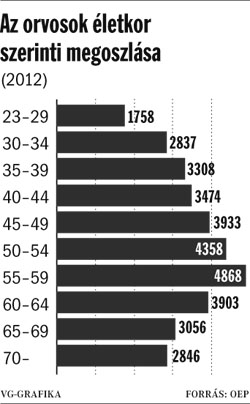
Orvosok ├®letkor szerinti megoszl├Īsa. forr├Īs: vg.hu
J├│l l├Īthat├│, hogy az orvosi kar ├Čreged├®se az egyik legnagyobb kih├Łv├Īs el├® fogja ├Īll├Łtani az eg├®szs├®g├╝gyet. A k├╝lf├Čldre t├Īvoz├│ orvosok nagy r├®sze fiatal, sokuk frissen v├®gzett orvos.
Jelenleg a 4 orvosi egyetem k├®pz├®se nagyj├Īb├│l k├®pes p├│tolni a t├Īvoz├│ (pontosabban igazol├Īst kiv├Īlt├│!) orvosok sz├Īm├Īt, azonban sokan egyetem ut├Īn hi├Ība maradnak itthon, m├®gsem kezdik meg a szakorvosk├®pz├®st, azaz ”p├Īlyaelhagy├│k” lesznek, a kies┼æ nyugd├Łjasokat (ne adj Isten elhunyt vagy betegs├®g miatt kies┼æ orvost) pedig nem p├│tolja ez a sz├Īm. Arr├│l nem is besz├®lve, hogy tapasztalt koll├®g├Īt cser├®l├╝nk ”nullkilom├®teres” szakorvosjel├Čltre.
K├╝lf├Čldre t├Īvozni k├Łv├Īn├│ orvosok sz├Īma. Forr├Īs: EEKH/MTI
K├╝l├Čn ├®rdemes megtekinteni ezen adatok m├®diakommunik├Īci├│j├Īt k├®t k├╝l├Čn szervezet szemsz├Čg├®b┼æl, pontosabban az ├®rintett miniszt├®rium ├®s a vg.hu n├®z┼æpontj├Īb├│l:)
V├Īrhat├│ tendenci├Īk
Ambivalens ├®rzelmekkel tekintek a j├Čv┼æbe. Egyr├®szr┼æl vannak pr├│b├Īlkoz├Īsok, melyeknek hat├Īsa is ├®rezhet┼æ; n├Čvelt├®k az ut├│bbi ├®vekben az orvosk├®pz├®s keretsz├Īmait, ├Łgy a jelenleg felvett di├Īkok nagyj├Īb├│l fedezik /fedezn├®k az ├®vi becs├╝lt 1100-1200 f┼æs migr├Īci├│t. Azonban 6 ├®vvel ezel┼ætt ez a sz├Īm (a v├®gztettek sz├Īma) enn├®l m├®g valamivel kevesebb volt. A k├╝l├Čnb├Čz┼æ helyi ├Čszt├Čnz┼æk (fizet├®skieg├®sz├Łt├®s, lakhat├Īs), valamint az ├Īltal├Īnosan bevezetett financi├Īlis ├Čszt├Čnz┼æk (Markusovszky-├Čszt├Čnd├Łj, hi├Īnyszakm├Īk plusz 50%-os keresete) mind egy-egy ar├│ l├®p├®s afel├®, hogy itthon tartsuk a fiatal orvosokat, azonban nem oldja meg az id┼æsebb szakorvosgener├Īci├│ gondjait, b├®rfesz├╝lts├®get gener├Īl ├®s ├Ītmeneti (!) megold├Īsok. A tavalyi b├®remel├®s m├Īr sz├®lesebb r├®teget ├®rint┼æ beavatkoz├Īs volt, azonban ennek alapb├®rbe t├Črt├®n┼æ be├®p├Łt├®se, illetve a szakdolgoz├│k kompenz├Īl├Īsa az├│ta sem t├Črt├®nt meg. A munkak├Črnyezet jav├Łt├Īsa ├®s az ├║n. ├®letp├Īlyamodell kidolgoz├Īsa szint├®n v├Īrat mag├Īra; t┼▒zolt├Īs folyik csup├Īn, a par├Īzs mindv├®gig megmarad.
Ezek azonban m├®gis pozit├Łv int├®zked├®snek tekinthet┼æk, az ambivalens ├®rzelmeket ink├Ībb a k├®nyszernyugd├Łjaz├Īs eg├®szs├®g├╝gyi ├Īgazatra val├│ kiterjeszt├®se, ├®s azt ezt k├Čvet┼æ zavar okozza. Teljesen indokolatlannak t┼▒nik az oly l├Ītv├Īnyosan ├®s sokat ”f├®ltett” ├Īgazat ├Łly m├│don val├│ meger┼æszakol├Īsa, r├Īad├Īsul ├║gy, hogy v├®g├╝l minden dolgoz├│ mentess├®get kap ez al├│l, azonban j├│val hosszadalmasabb ├®s megal├Īz├│bb m├│don, mintha ├Īgazati mentess├®gr┼æl besz├®ln├®nk.
A j├Čv┼æben jelent┼æs fordulatot a tendenci├Īkban nem l├Ītok. Az eur├│pai Bizotts├Īg el┼ærejelz├®se szerint az Uni├│ban 2020-ra mintegy 1 milli├│s hum├Īn er┼æforr├Īs-hi├Īny v├Īrhat├│, ├Łgy az elsz├Łv├Īs tov├Ībb fog folytat├│dni. Csak ├®s kiz├Īr├│lag ├║gy v├Īltoztathatunk ezen, ha anyagi ├®s strukt├║r├Īlis v├Īltoztat├Īsokkal, val├│di ├®letp├Īlyamodellel v├Īrjuk az egyetemr┼æl kiker├╝l┼æ ├®s esetleg hazat├®r┼æ orvosainkat. A rendszer l├Ītv├Īnyosan ├Čsszeomlani biztosan nem fog, azonban m├®g t├Čbbet ├╝lhet├╝nk majd a v├Īr├│ban, tov├Ībb ny├║lik a v├Īr├│lista ├®s m├®g tov├Ībb tart majd egy sz├Čvettani lelet valid├Īl├Īsa is.


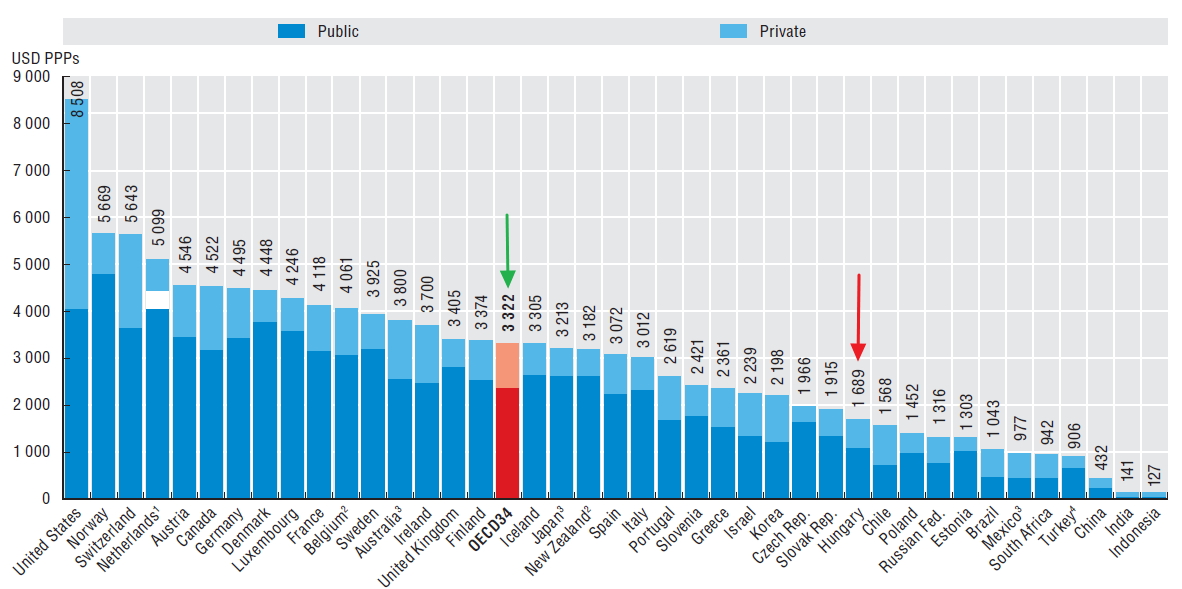 Egy f┼ære jut├│ eg├®sz├®g├╝gyi kiad├Īsok, ├Čsszesen, USD, PPP, 2011-es adatok (OECD Health at a Glance 2013)
Egy f┼ære jut├│ eg├®sz├®g├╝gyi kiad├Īsok, ├Čsszesen, USD, PPP, 2011-es adatok (OECD Health at a Glance 2013)