Nemzetk├Čzi k├Črk├®p: Ki mennyit k├Člt eg├®szs├®g├╝gyre?
qaly | 2013-05-07 06:57:00

Sokszor halljuk a panasz├Īradatot; kev├®s a p├®nz az eg├®szs├®g├╝gyre. T├Čbb kellene. Sokkal t├Čbb. Nincs m┼▒szer, nincs gy├│gyszer, sok a beteg, kev├®s az orvos... De tudjuk –e, hogy mennyi az annyi? ├ēs azt, hogy m├Īs orsz├Īgokban, hozz├Īnk hasonl├│kban ├®s gazdagabbakban mennyit k├Čltenek?
Nem k├Čnny┼▒ k├®rd├®s, nem mindegy ki teszi fel ├®s ki v├Īlaszolja meg. ├ēppen ez├®rt nem is lehet egy├®rtelm┼▒ v├Īlaszt adni arra, hogy mi a kev├®s, ├®s mennyi lenne az optim├Īlis. Ha valahol hallunk egy adatot, ak├Īr korrekt forr├Īsokkal al├Īt├Īmasztva, csak akkor tudunk azzal vit├Ība sz├Īllni, ha nagyon j├│l ismerj├╝k a rendszert. Ugyanis mindig felmer├╝l a ”mihez k├®pest?” ├®s a ”n├®z┼æpont k├®rd├®se”. Hogy ez olykor mennyire igaz, azt be is bizony├Łtom; pillanatok alatt meggy┼æz├Čm a blog olvas├│j├Īt, hogy igenis sokat k├Člt├╝nk, majd megc├Īfolom saj├Īt magam. Mert n├®z┼æpont k├®rd├®se, ugyeb├Īr.
Sok?
Kezdj├╝k n├®h├Īny orsz├Īg eg├®szs├®g├╝gyi r├Īford├Łt├Īsaival, sz├Īnd├®kosan kihagyva Magyarosz├Īgot (GDP sz├Īzal├®k├Īban, k├Čzkiad├Īs):
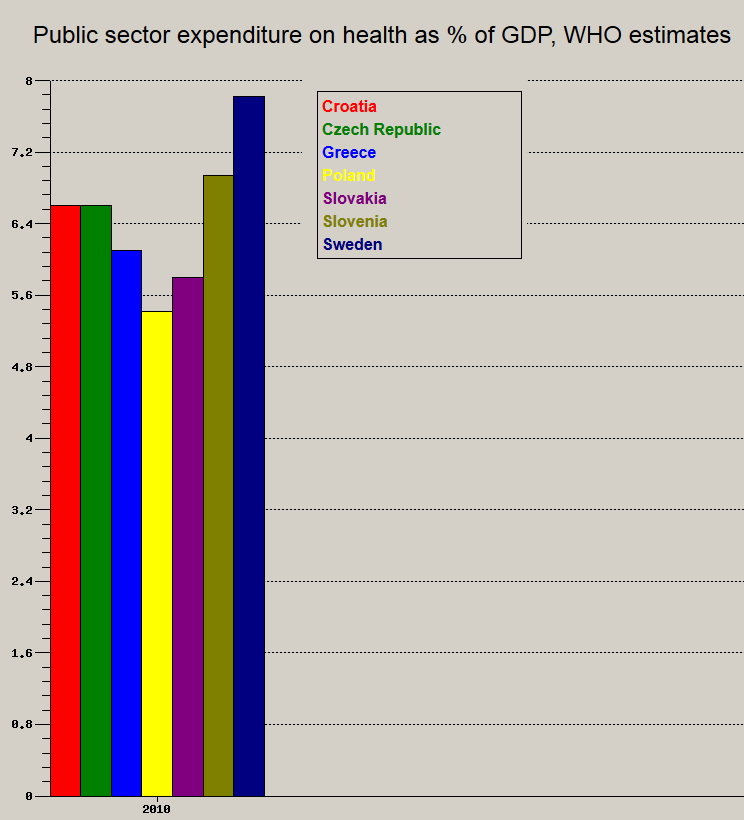
A sz┼▒kebben vett r├®gi├│nkra teh├Īt durv├Īn 5,5-6,5% k├Čz├Čtti ├®rt├®kek voltak jellem┼æek 2010-ben, szlov├®nia valamivel magasabb ├®rt├®ket produk├Īlt. Ezzel szemben Magyarorsz├Īgon 2012-ben az e-alap kiad├Īsai 1 755 milli├Īrd forintot tettek, ki, mely a 2012-es brutt├│ hazai ├Čsszterm├®k 28 276 milli├Īrd forint volt. Gyors sz├Īmol├Īs ut├Īn l├Īthat├│, hogy 2012-ben az eg├®szs├®g├╝gyi alap kiad├Īsa a GDP 6,2 %-a volt. Ez nem marad el a r├®gi├│s ├Ītlagt├│l (az eur├│pait├│l term├®szetesen igen).
Ha ehhez hozz├Īvessz├╝k azt, hogy a mag├Īnkiad├Īsok 2010-es ksh adat szerint is m├Īr 752 milli├Īrd forintra r├║gtak (2012-ben enn├®l garant├Īltan t├Čbb volt, teh├Īt ezzel felfel├® biztosan nem torz├Łtok), akkor a k├Čz+mag├Īn kiad├Īs 1755+752 = 2507 milli├Īr forint volt, ami a GDP kb. 8,9 %-a.
Ez pedig meghaladja, de minimum megegyezik (Szlov├Īkia eset├®ben) b├Īrmelyik vel├╝nk hasonl├│ gazdas├Īgi helyzetben l├®v┼æ orsz├Īg├®val, ├®s nem marad el jelent┼æsen n├®h├Īny nyugat-eur├│pai orsz├Īg├®t├│l sem. Teh├Īt b┼æven eleget k├Člt├╝nk, al├Īt├Īmasztottam atombiztos sz├Īmokkal, nem igaz?
Kev├®s?
Persze l├Ītsz├│lag a fenti okfejt├®s megd├Čnthetetlen, ├®s bizonyos ├®rtelemben az is, mert amit le├Łrtam, az mind igaz, de a sz├Īmok olykor egy picit hazudnak is.
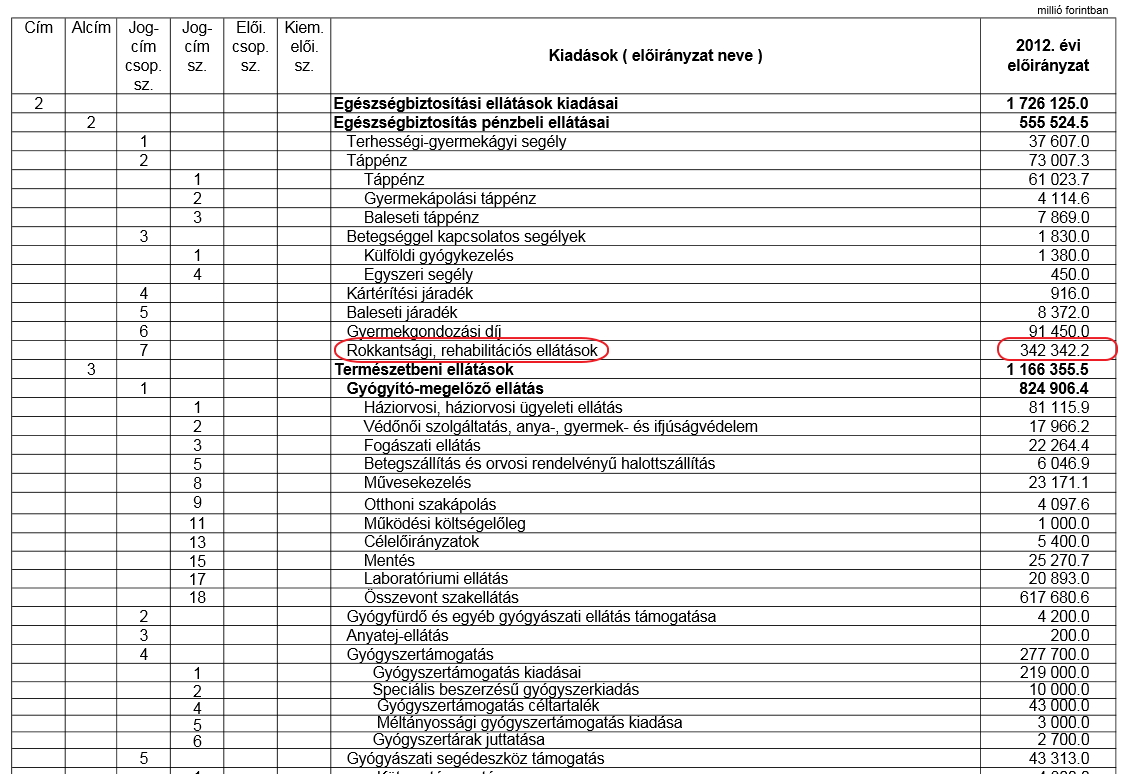
Az e-alap kiad├Īsi oldal├Īn, a p├®nzbeli ell├Īt├Īsokon bel├╝l ugyanis szerepel egy k├Čnnyed 342 milli├Īrd forintos t├®tel, rokkants├Īgi, rehabilit├Īci├│s ell├Īt├Īsok c├Łmen. Ez eg├®szen konkr├®tan a rokkantnyugd├Łj. Keep calm and take a deep breath, igen, a GDP 1,2 sz├Īzal├®k├Īt k├Čltj├╝k rokkantnyugd├Łjra. Ez szerintem ├Čnmag├Īban n├®mi magyar├Īzatra szorul, de ez nem ennek a blognak a t├®m├Īja, mindenesetre ezt nyugodtan vonjuk le a fent ├Łrt 6,2%-b├│l. Ez ugyanis szoci├Īlis seg├®ly, nem eg├®szs├®g├╝gyi kiad├Īs, nem megel┼æz├®s, nem gy├│gy├Łt├Īs ├®s nem, nem rehabilit├Īci├│! R├Čgt├Čn helyben vagyunk, 5% GDP ar├Īnyosan. Ez viszont m├Īr a r├®gi├│ legalacsonyabb r├Īford├Łt├Īsa.
A mag├Īnkiad├Īsok val├│ban ar├Īnytalanul magasak, 2012-ben szerintem a teljes eg├®szs├®g├╝gyi kiad├Īsok durv├Īn 35%-├Īt a mag├Īnkiad├Īsok tett├®k ki, ez meglehet┼æsen soknak sz├Īm├Łt. R├Īad├Īsul ennek j├│ r├®sze k├Čvethetetlen form├Īban ker├╝l bele a rendszerbe, ├®s nem a k├Čzfinansz├Łrozott ell├Īt├Īsba folyik be.
M├®g szomor├║bb a k├®p, ha a fejenk├®nti r├Īford├Łt├Īsokat n├®zz├╝k (m├®g v├Īs├Īrl├│er┼æ-parit├Īson sz├Īmolva is, j├│llehet az eg├®szs├®g├╝gyben szerintem ez sokszor ├®rtelmezhetetlen).
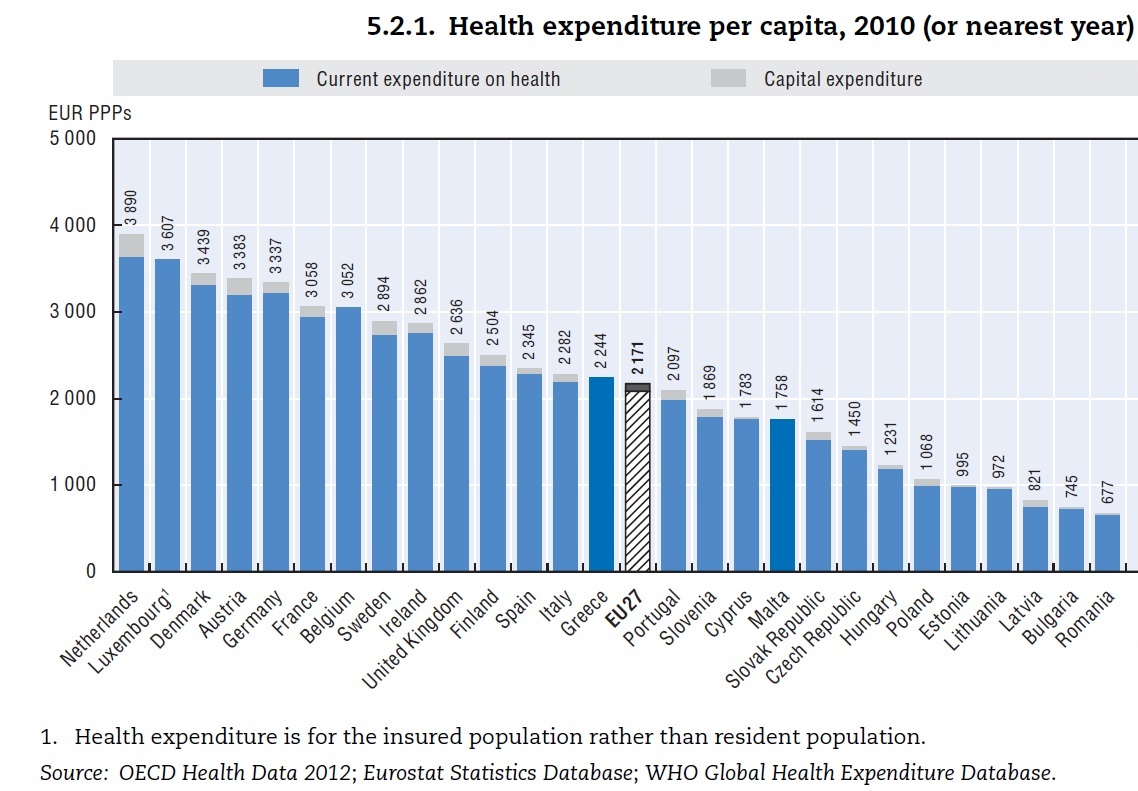
common_kiadas_per_fo_euro_pps.jpg
Ezt a kev├®s forr├Īst sem tudjuk sajnos ├®sszer┼▒en elosztani. Annak ellen├®re, hogy – v├®lem├®nyem szerint hib├Īsan - egy er┼æsen fekv┼æbeteg-ell├Īt├Īs ir├Īny├Ība t├║ls├║lyos rendszert tartunk fenn, az erre ford├Łthat├│ forr├Īsaink ar├Īnytalanul kevesek. A gy├│gyszerek, gy├│gy├Īszati seg├®deszk├Čz├Čk ugyanakkor ├│r├Īsi szeletet has├Łtanak ki a b├╝dzs├®b┼æl. Fontos megjegyezni, hogy ezek a „term├®kek” mindenhol a vil├Īgon szinte ugyanazon a piaci ├Īron ker├╝lnek forgalomba, ├Łgy ha megfelel┼æ min┼æs├®g┼▒, inovat├Łv gy├│gyszereket akarunk adni a lakoss├Īgnak, akkor tov├Ībbra is k├®nytelenek lesz├╝nk (illetve lett├╝nk volna!) ├Īldozni erre – nyilv├Īnval├│an a kev├®sb┼æl ez nagyobb szeletet has├Łt ki, mint a nyugati ├Īllamok eset├®n.
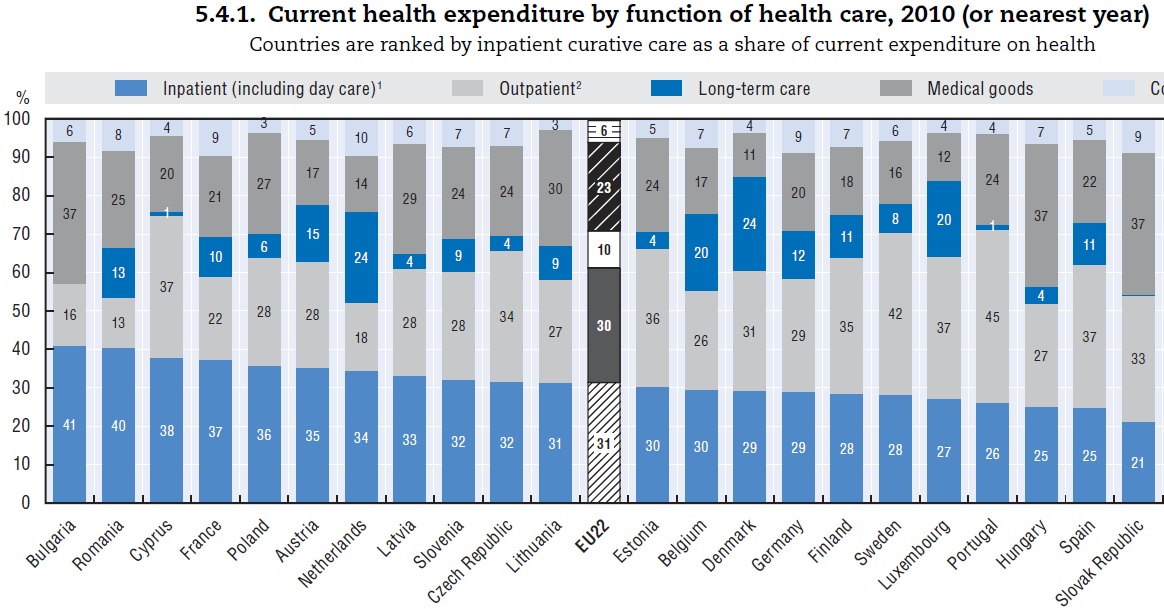
Eg├®szs├®g├╝gyi kiad├Īsok megoszl├Īsa: vil├Īgos k├®k- fekv┼æbeteg-ell├Īt├Īs, vil├Īgos sz├╝rke- j├Īr├│beteg-ell├Īt├Īs, s├Čt├®tk├®k - kr├│nikus ell├Īt├Īs, s├Čt├®t sz├╝rke - gy├│gyszer, gy├│gy├Īszati seg├®deszk├Čz
├ērdemes teh├Īt odafigyelni, amikor ilyen adatokat olvasunk, elemz├╝nk; mib┼æl ├Īll ├Čssze, nett├│ vagy brutt├│ bev├®tel/kiad├Īs, nomin├Īl├®rt├®k, re├Īl├®rt├®k vagy v├Īs├Īrl├│er┼æ-parit├Īs...Nyilv├Īnval├│an sokszor a GDP-ar├Īnyos adat is csal├│ka, f┼æk├®nt most, amikor nem a stabil n├Čveked├®s korszak├Īt ├®lj├╝k; teljesen inhomog├®n, hogy mely ├Īllamnak siker├╝l minim├Īlisan n├Čvekednie. ├Źgy pedig ak├Īr v├Īltozatlan GDP ar├Īnyos r├Īford├Łt├Īs mellett is cs├Čkkenthetnek a forr├Īsok re├Īl├®rt├®kei.
Persze n├Īlunk a c├®l els┼æ k├Črben az, hogy ennyi forr├Īsb├│l hogy lehetne a legjobbat kihozni a rendszerb┼æl, mert ez sem lehetetlen. Miel┼ætt sz├Īzal├®kokra ├Īcsing├│zunk fel kell tenn├╝nk v├®gre a k├®rd├®st, hogy biztosan ez –e az a rendszer, az a strukt├║ra, amelybe t├Čbb p├®nzt kell, hogy k├Čvetelj├╝nk.
Tetszett a cikk? K├Čvessen minket a Facebookon is!
K├│rh├Īzi ad├│ss├Īg├Īllom├Īnyr├│l, ├®letp├Īlyamodellr┼æl besz├®lt a napokban R├Īcz Jen┼æ, a K├│rh├Īzsz├Čvets├®g eln├Čke az MR1-Kossuth r├Īdi├│ 180 perc c├Łm┼▒ m┼▒sor├Īban. J├│magam t├Čbbsz├Čr ├Łrtam m├Īr az eg├®szs├®g├╝gyi int├®zm├®nyek rekordm├®ret┼▒, 110 milli├Īrd forint feletti r├Čvid lej├Īrat├║ hitel├Īllom├Īny├Īr├│l, mely (t├║lnyom├│r├®szt) a besz├Īll├Łt├│k fel├® halmoz├│dott fel 2012 utols├│ h├│napjaira. Ez az ├Čsszeg az e-alap teljes j├Īrul├®kbev├®teleinek 12-13%-a, a teljes gy├│gyszert├Īmogat├Īs mintegy 40%-a, a h├Īziorvosi ell├Īt├Īsra sz├Īnt ├Čsszeg majd m├Īsf├®lszerese! Nem gy┼æz├Čm el├®gg├® hangs├║lyozi, menyi p├®nzr┼æl van sz├│, milyen ├│ri├Īsi az alulfinansz├Łrozotts├Īg, ├®s ez milyen probl├®m├Īkhoz vezet. A besz├Īll├Łt├│k egy r├®sze m├Īr csak azonnali fizet├®s mellett hajland├│ teljes├Łteni a szolg├Īltat├│k megrendel├®seit, n├®mely esetben jelent┼æs ├Īremel├®ssel, ├Łgy be├®p├Łtve az ├Īrba a tartoz├Īsokat is. A hitelek nem csak nomin├Īl├®rt├®ken, de re├Īl├®rt├®ken ├®s az e-alap kiad├Īsaihoz viszony├Łtva is jelent┼æsen n┼ættek; m├Łg 1999-ben csup├Īn mintegy 11 milli├Īrd forintos hitel├Īllom├Īny keletkezett, amely az e-alap akkori kiad├Īsainak 1,5%-├Īt tette ki, addig 2012-ben a fent eml├Łtett 110 milli├Īrd forint m├Īr az eg├®szs├®g├╝gyi k├Čzkiad├Īsok 8%-├Īt jelenti. Re├Īl├®rt├®ken pedig meg├Čtsz├Čr├Čz┼æd├Čtt a hitel├Īllom├Īny (6%-os diszkontr├Īt├Īval sz├Īmolva). Mindezt m├Īr kor├Ībban is le├Łrtam, azonban fontosnak tartom ├║jra feleml├Łteni, egyr├®szt a tiszt├Īnl├Īt├Īs v├®gett, m├Īsr├®szt a k├│rh├Īzsz├Čvets├®g eln├Čke ├Īltal az interj├║ban is eml├Łtett ├®letp├Īlyamodell t├Īrgyal├Īsa ok├Īn.
Az ├Łg├®retek szerint ugyanis m├Īrcius 7-├®n indul/folytat├│dik (n├®z┼æpont k├®rd├®se) az eg├®szs├®g├╝gyi dolgoz├│k b├®rt├Īrgyal├Īsa. Az ├Īgazat minden szektora szeretne r├®szes├╝lni a tort├Īb├│l, els┼æsorban term├®szetesen azok, akik a tavalyi k├Črb┼æl kimaradtak, vagy csak igen csek├®ly szelethez jutottak hozz├Ī. A k├Čzalkalmazott orvosok tavaly ny├Īron brutt├│ 65 ezer forint keresetkieg├®sz├Łt├®st kaptak, janu├Īrig visszamen┼æleg (illetve k├Čz├╝l├╝k k├Čr├╝lbel├╝l 16 ezer orvos), amelyet jelenleg is alapb├®ren k├Łv├╝li juttat├Īsk├®nt kapnak meg az ├®rintettek (azaz a p├│tl├®kok nem emelkedtek, hisz az alapb├®r hat├Īrozza meg ezeket). Ezen k├Łv├╝l mintegy 65-70 ezer szakdolgoz├│ kapott kisebb-nagyobb b├®remel├®st (├Ītlag brutt├│ 15-20 ezer forintot). Ezt k├Čvet┼æen az ├Īllamtitk├Īrs├Īg ├Łg├®retet tett arra, hogy id├®n is folytat├│dik az ├Īgazati b├®rrendez├®s ├®s az ├®letp├Īlyamodell kidolgoz├Īsa. N├®h├Īny ├®vtizede folyik m├Īr az a bizonyos ├®letp├Īlyamodell-kre├Īl├Īs, meglehet┼æsen kem├®ny munka lehet, egyel┼ære ugyanis m├®g nem l├Īthattunk egy korm├Īny r├®sz├®r┼æl sem t├®nyleges tervezetet konkr├®t sz├Īmokkal, nemhogy sz├Īnd├®kot annak v├®grehajt├Īs├Īra. V├®lem├®nyem szerint most is c├®lszer┼▒bb lenne egy hosszabb t├Īv├║, l├®pcs┼æzetes, m├®rs├®kelt, de folyamatos re├Īlb├®r-emel├®s ├®vr┼æl-├®vre minden ├Īgazatban dolgoz├│nak, semmint egy-egy csoportnak juttatott kisebb-nagyobb b├®rkieg├®sz├Łt├®s (b├®rsz├Īmfejt├®si dokumentum alapj├Īn ├║n. „k├Čzalkalmazotti illetm├®nyn├Čvel├®s”). Siker├╝lt a tavalyi b├®rt├Īrgyal├Īs sor├Īn is egy igen fesz├╝lt helyzetet teremteni a szakm├Īn bel├╝l, nem is besz├®lve arr├│l, hogy lassan m├Īr a munk├Īltat├│ sem tudja ki mennyi emel├®st kapott...
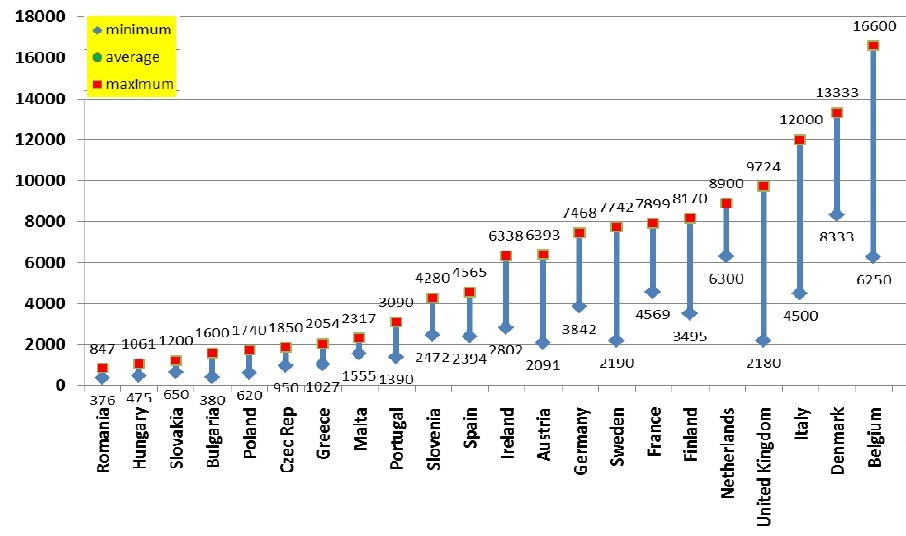
Orvosi b├®rek Eur├│p├Īban, 2011 (forr├Īs: FEMS - Federation Europ├®ennedes M├®decins Salari├®s)
De pr├│b├Īljunk meg pozit├Łvan tekinteni arra, ami van/lesz. A N├®pszabads├Īg ├®rtes├╝l├®sei szerint mintegy 50 milli├Īrdos keretre sz├Īm├Łthatnak id├®n az eg├®szs├®g├╝gyi dolgoz├│k, ami tulajdonk├®pp nem is olyan kev├®s, persze a teljes ├Īgazatban minimum 100-130 ezer dolgoz├│r├│l besz├®l├╝nk (b├Īr ha ennyit harangoztak be gyan├Łtom enn├®l kisebb lesz a keret). Ugyanakkor, ahogy a nol.hu megeml├Łti: „Sz├│cska Mikl├│s n├®h├Īny napja azt mondta, az ├Īllamtitk├Īrs├Īgnak konkr├®t, sz├Īmszer┼▒ b├®remel├®si aj├Īnlata nincs, a szakmai szervezetekkel k├Čz├Čsen fogj├Īk kidolgozni azt, hogy milyen ├Čszt├Čnz┼æk jelenjenek meg a rendszerben.” Mindenk├®pp ├╝dv├Čzlend┼æ, hogy ezekben a k├®rd├®sekben a szakmai szervezetekkel egyeztetnek, bennem azonban m├®g mindig ellen├®rz├®st v├Īlt ki ez a "kiscsoportos", megk├╝l├Čnb├Čztetett, ad hoc jelleg┼▒, eseti p├®nzoszt├Īs. Eg├®sz egyszer┼▒en nem ├®rzem fenntarthat├│nak, kisz├Īm├Łthat├│nak ├®s biztons├Īgosnak. Viszont megoszt├│, k├Čnnyen t├Īmadhat├│ ├®s r├Īad├Īsul k├Čnnyen visszavehet┼æ (nem alapb├®r...). De legal├Ībb van, eddig m├®g ennyi sem jutott, ezt el kell ismernem. Semmik├®pp sem nevezn├®m ugyanakkor ├®letp├Īlyamodellnek!
Lesz teh├Īt valamilyen form├Īban, valakinek, valamennyi b├®remel├®s, ez egyre val├│sz├Łn┼▒bb. Mik lehetnek ennek az el┼ænyei? M├®rs├®kelheti a szakk├®pzett munkaer┼æ elv├Īndorl├Īs├Īt, ├Łgy a kr├│nikus munkaer┼æ-hi├Īny ellen hat, igaz, egyel┼ære csak lass├Łtja majd a folyamatot. 2012-ben valamivel kevesebb orvos d├Čnt├Čtt a k├╝lf├Čldi munkav├Īllal├Īs mellett az EEKH adatai alapj├Īn, azonban ez a sz├Īm (k├Čzel 1000 f┼æ) hozz├Īvet┼ælegesen az egyetemeken v├®gzett friss orvosok sz├Īm├Īval egyenl┼æ, teh├Īt a nyugd├Łjba vonul├│, vagy m├Īs ok miatt kies┼æ gy├│gy├Łt├│kat nem p├│tolja senki. M├®g rosszabb a helyzet a szakdolgoz├│k, ├Īpol├│k ter├®n, itt mintegy 70%-os a n├Čveked├®s (314 f┼æ helyett id├®n m├Īr 518-an d├Čnt├Čttek a t├Īvoz├Īs mellett, igaz j├│val nagyobb dolgoz├│i l├®tsz├Īmb├│l). Az eg├®szs├®g├╝gyi dolgoz├│k exodusa ellen teh├Īt gy├│gy├Łrk├®nt hathat. Megsz├╝nteti a h├Īlap├®nzt? Kiv├Īl├│ ├®s hangzatos ├®rv, azonban csup├Īn annyiban igaz, hogy b├®rrendez├®s n├®lk├╝l nem sz├╝ntethet┼æ meg a h├Īlap├®nz, de a fizet├®sek rendez├®se messze nem el├®gs├®ges felt├®tele az inform├Īlis kifizet├®sek felsz├Īmol├Īs├Īnak! V├Īr├│lista, ell├Īt├Īs min┼æs├®ge, hozz├Īf├®rhet┼æs├®g, betegbiztons├Īg, finansz├Łrozhat├│s├Īg, hat├®konys├Īg stb. ? Nem, nem, nem... Ne legy├╝nk na├Łvak, ne v├Īrjuk az ell├Īt├Īs javul├Īs├Īt csak att├│l, hogy emelj├╝k a rendszerben dolgoz├│k b├®r├®t. A gond az, hogy ezt az ├Īllamtitk├Īrs├Īgon k├Łv├╝l is l├Ītni fogj├Īk, ├®s amikor az NGM-ben felteszik majd a k├®rd├®st (mert fel fogj├Īk!), hogy ugyan mi├®rt nem v├Īltozott, javult a rendszer output-ja, miut├Īn mintegy 100 milli├Īrd forint plusz forr├Īst (tavalyi ├®s idei emel├®s) fektettek az ├Īgazatba, nos, neh├®z lesz v├Īlaszolni (ugyanakkor le fogj├Īk vonni a megfelel┼æ k├Čvetkeztet├®seket...). Persze tudjuk, hogy az├®rt, mert semmilyen m├Īs felt├®tel nem v├Īltozott.
F├®lre├®rt├®s ne ess├®k, az ├Īgazati b├®rek sz├®gyenteljesen alacsonyak, ezek rendez├®se n├®lk├╝l nem lehet rendbetenni az eg├®szs├®g├╝gyet, vagy megg├Ītolni a (fiatal) dolgoz├│k elv├Īndorl├Īs├Īt. Azonban az er┼æforr├Īsteremt├®s, finansz├Łroz├Īs, makroallok├Īci├│ ├Ītgondol├Īsa n├®lk├╝l, strukt├║rav├Īlt├Īs n├®lk├╝l, valamint a biztos├Łt├Īsi csomagok ├®s az ├Čszt├Čnz┼æk ├║jragondol├Īsa n├®lk├╝l nem lesz k├®zzel foghat├│ pozit├Łv v├Īltoz├Īs (GDP-hez viszony├Łtott minimum 1%-nyi plusz forr├Īs bevon├Īsa, fekv┼æell├Īt├Īs racionaliz├Īl├Īsa a j├Īr├│beteg-ell├Īt├Īs meger┼æs├Łt├®se mellett, v├Īs├Īrl├│i attit┼▒d├Čk er┼æs├Łt├®se stb.). Puszt├Īn ezzel nem sz├╝ntetj├╝k meg a h├Īlap├®nz gy├Čkereit sem; am├Łg a beteg hozz├Īf├®r├®se a szolg├Īltat├Īsokhoz esetleges, ├®s sorsa a v├®gpontokon „puha besorol├Īs” mellett d┼æl el (azaz minimalis transzparencia mellett sokszor az orvos-beteg tal├Īlkoz├│ alkalm├Īval, a torz „├Čszt├Čnz┼æk” alapj├Īn), addig fenn├Īll a p├®nz ├Īltali el┼ænyszerz├®s lehet┼æs├®ge is. A fent le├Łrt alulfinansz├Łrozotts├Īg ├®s a rossz strukt├║ra ok├Īn eleve olyan ├Čszt├Čnz┼æk ├®p├╝ltek a rendszerbe, amelyek mellett lehetetlen ├®sszer┼▒ m├╝k├Čd├®st v├Īrni az ├Īgazatt├│l. B├®remel├®ssel javulhat ugyan a dolgoz├│k hangulata ├®s p├®nz├╝gyi helyzete, d├Čnthetnek n├®h├Īnyan a hazai munkav├Īllal├Īs mellett, azonban a v├Īltoz├Īshoz enn├®l t├Čbb kell, az ├®letp├Īlyamodell pedig enn├®l sokkal-sokkal t├Čbbet jelent. A val├│di ├®letp├Īlyamodell nem csak n├®h├Īny t├Łzezer forintos esetleges b├®rkieg├®sz├Łt├®s, hanem egy szerethet┼æ, fenntarthat├│, betegk├Čzpont├║ eg├®szs├®g├╝gyben val├│ hivat├Īsszer┼▒ munkav├®gz├®shez vezet┼æ ├║t, egy olyan ell├Īt├│rendszerbe, ahol a rendszerszint┼▒ fisk├Īlis gondok csup├Īn az eg├®szs├®gpolitikusok ├®s a k├│rh├Īzigazgat├│k probl├®m├Īi, ├®s nem az ├Īgazatban dolgoz├│k k├®nyszer├╝lnek erej├╝k├Čn fel├╝l megk├╝zdeni az ├Čsszeoml├Īs hat├Īr├Īn egyens├║lyoz├│ rendszerbe sz├Īm┼▒z├Čtt betegek├®rt.
Tetszett a cikk? K├Čvessen minket a Facebookon!
A k├®rd├®s sajnos egyre ink├Ībb k├Člt┼æi. A medicalonline.hu tette k├Čzz├® azt a Budapesti Teljes├Łtm├®nymenedzsment Kutat├│k├Čzpont ├Īltal k├®sz├Łtett tanulm├Īnyt, melyben azt vizsg├Īlt├Īk, hogy az egyes magyarorsz├Īgi kist├®rs├®gek "eg├®szs├®g├╝gyi javakat" ├®rint┼æ (egy├®bk├®nt igen elt├®r┼æ) fogyaszt├Īsa milyen ├Čsszef├╝gg├®st mutat az adott ter├╝let demogr├Īfiai, t├Īrsadalmi-szoci├Īlis jellemz┼æivel. El┼ære lel├Čv├Čm a csattan├│t: az ├®g vil├Īgon semmilyet. Az ├│ri├Īsi ter├╝leti k├╝l├Čnb├Čz┼æs├®gek ellen├®re ugyanis semmilyen re├Īlis magyar├Īzat (├®rtsd logikus, val├│s eg├®szs├®g├╝gyi indok) nincs az anom├Īli├Īra.
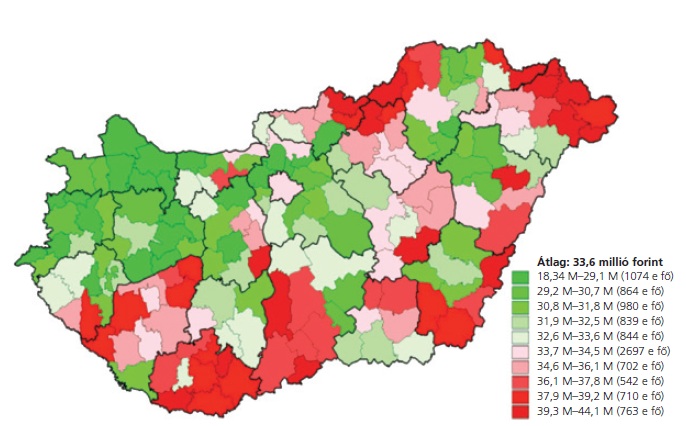 Kist├®rs├®gi "t├║lfogyaszt├Īs" - piros sz├Łnnel az ├Ītlagt├│l val├│ nagyobb elt├®r├®s, az ell├Īt├Īsra jut├│ k├Člts├®gek lak├│hely szerint, nem pedig az ell├Īt├│hely szerint sz├Īmolva (Budapesti Teljes├Łtm├®nymenedzsment Kutat├│k├Čzpont)
Kist├®rs├®gi "t├║lfogyaszt├Īs" - piros sz├Łnnel az ├Ītlagt├│l val├│ nagyobb elt├®r├®s, az ell├Īt├Īsra jut├│ k├Člts├®gek lak├│hely szerint, nem pedig az ell├Īt├│hely szerint sz├Īmolva (Budapesti Teljes├Łtm├®nymenedzsment Kutat├│k├Čzpont)
A tanulm├Īny szerz┼æi szerint mintegy 60 milli├Īrd forint folyik el az eg├®szs├®g├╝gyben tiszt├Īzatlan indik├Īci├│k ment├®n, azaz a fekv┼æbeteg-ell├Īt├Īsra sz├Īnt teljes kassza mintegy h├║sz sz├Īzal├®k├Īnak felhaszn├Īl├Īsa teljesen f├╝ggetlen a val├│s sz├╝ks├®gletekt┼æl. Mi id├®zheti el┼æ ezt a v├Īratlan(?) helyzetet?
Az akt├Łv fekv┼æbeteg-ell├Īt├Īs finansz├Łroz├Īsa ├║n. HBCS-k (homog├®n betegs├®gcsoport) alapj├Īn t├Črt├®nik, ez azt jelenti, hogy egy-egy fekv┼æell├Īt├Īst az OEP megfelel┼æ csoportokba rendez, majd ez alapj├Īn fizet egy bizonyos ├Čsszeget a k├│rh├Īz sz├Īm├Īra. Ez prospekt├Łv finansz├Łroz├Īst jelent, az ell├Īt├Īs k├Člts├®geit tulajdonk├®ppen el┼ære meghat├Īrozz├Īk (egy elvi ├Ītlag├®rt├®ket figyelembe v├®ve az adott beavatkoz├Īsra vonatkoztatva), majd maga a kifizet├®s term├®szetesen retrospekt├Łve folyik a lejelentett „teljes├Łtm├®ny” ut├Īn. Az int├®zm├®nyek teh├Īt a lejelentett esetek ut├Īn kapj├Īk a t├®r├Łt├®st, melyeket feloszthatunk nagy vonalakban s├╝rg┼æss├®gi, m┼▒t├®tes, nem m┼▒t├®tes ├®s „sz├Čv┼ædm├®nyes” kateg├│ri├Īkra. ├ültal├Īnoss├Īgban tal├Īn elmondhat├│, hogy min├®l dr├Īg├Ībb egy beavatkoz├Īs, min├®l t├Čbb a v├Īratlan sz├Čv├Čdm├®ny, vagy plusz (v├Īratlan) vizsg├Īlatra van sz├╝ks├®g, ann├Īl vesztes├®gesebb az adott eset, hisz az ├Ītlagnak kalkul├Īlt finansz├Łroz├Īst├│l val├│ elt├®r├®se is ann├Īl nagyobb lesz, ezzel azonban a prospekt├Łve meghat├Īrozott HBCS finansz├Łroz├Īs m├Īr nem sz├Īmol. A legt├Čbb k├Člts├®get term├®szetesen a nem m┼▒t├®tes esetekn├®l lehet visszafogni, hisz itt kiss├® szabadabban sp├│rolhat az int├®zm├®ny az ├Ītlagfinansz├Łroz├Īshoz k├®pest, m├Łg a m┼▒t├®tes esetekben a m┼▒szer-, hum├Īner┼æforr├Īs- m┼▒t┼æfelhaszn├Īl├Īs stb. k├Čtelez┼æen felmer├╝l┼æ k├Člts├®gk├®nt jelennek meg, ├Łgy a beavatkoz├Īsok nagy r├®sze - k├Čsz├Čnhet┼æen a sz┼▒k├Čs finansz├Łroz├Īsnak - ├│hatatlanul vesztes├®ges lesz. Vegy├╝nk p├®ld├Īul egy v├Īllalkoz├Īst, mely havonta egymilli├│ forintos leh├Łvhat├│ k├Člts├®gvet├®ssel rendelkezik, a v├Īllalat fix k├Člts├®geinek nagy r├®sz├®t pedig a szem├®lyi r├Īford├Łt├Īsok ├®s a k├Čz├╝zemi d├Łjak jelentik, egyebekben v├Īlaszthat n├®h├Īny j├│sz├Īg termel├®se k├Čz├Čtt, melyeknek el┼æ├Īll├Łt├Īsi k├Člts├®ge, teh├Īt forr├Īsig├®nye k├╝l├Čnb├Čz┼æ, r├Īad├Īsul van olyan term├®k, f┼æk├®nt a dr├Īg├Ībbak, amely ut├Īn kevesebbet kap, mint amennyibe az neki ker├╝lt. Az egymilli├│ forintos keret leh├Łv├Īsa a v├Īllalat sz├Īm├Īra teh├Īt ├║gy c├®lszer┼▒, hogy a profitot hoz├│ term├®keket termelje, ha lehet r├Īad├Īsul n├®mi anyag sp├│rol├Īssal, k├╝l├Čnben m├®g a fix k├Člts├®geit sem fogja tudni fedezni. Ugyanerre az anal├│gi├Īra: adott teh├Īt egy k├Člts├®gvet├®si int├®zm├®ny, melynek finansz├Łroz├Īs├Īt a neki meg├Łt├®lt TVK hat├Īrozza meg (az ├®ves TVK, b├Īr minim├Īlis v├Īltoz├Īst enged, de alapvet┼æen 1/12-ed r├®szekre osztott az ├®v sor├Īn); a beavatkoz├Īsok ut├Īn j├Īr├│ finansz├Łroz├Īs lesz az a sz├╝ks├®gletekt┼æl f├╝ggetlen ├Čszt├Čnz┼ærendszer, mely az ell├Īt├Īsok ar├Īny├Īt, alakul├Īs├Īt meghat├Īrozza. A szolg├Īltat├│ induk├Īlta kereslet pedig kiv├Īl├│ asszisztenci├Īt jelent ehhez a rendszerhez; a keresletet, teh├Īt a betegek orvoshoz fordul├Īsi kedv├®t ├®s ar├Īny├Īt az inform├Īci├│s asszimetria ├®s a paternalisztikus berendezked├®s teszi lehet┼æv├®. T├Čbbek k├Čz├Čtt ez is k├Čzrej├Ītszik abban, hogy ├│ri├Īsi t├║lfogyaszt├Īs alakulhat ki egyes r├®gi├│kban, mely v├®gs┼æ soron csup├Īn az int├®zm├®nyek t├║l├®l├®s├®t szolg├Īlja (nem hib├Īztatava ├®rte mag├Īt az int├®zm├®nyt!). R├Īad├Īsul - a rendszer jelleg├®b┼æl ad├│d├│an, hisz a finansz├Łroz├Īs minden szinten vesztes├®ges – a t├║lfogyaszt├Īs jelent┼æs r├®sze az ell├Īt├│rendszer legdr├Īg├Ībb szintj├®n, az akt├Łv fekv┼æbeteg-ell├Īt├Īsban realiz├Īl├│dik akkor is, amikor azt szakmai szempontok nem indokoln├Īk; a nehezebb, ├Čsszetettebb ├®s dr├Īg├Ībb esetek ell├Īt├Īs├Īban az als├│bb szintek (alap- ├®s j├Īr├│beteg-szakell├Īt├Īs) ellen├®rdekeltt├® v├Īlnak. Az akt├Łv ├Īgyak sz├Īm├Īnak cs├Čkkent├®se pedig jelent┼æs bev├®telkies├®st jelenthet ├®s az adott int├®zm├®ny fennmarad├Īs├Īt vesz├®lyeztetheti.
A fentiek f├®ny├®ben nem is csoda, hogy mind a k├│rh├Īzi elbocs├Īt├Īsok sz├Īm├Īban (teh├Īt a befekv├®sek sz├Īm├Īban), mind az ├Ītlagos bennfekv├®si id┼æben jelesked├╝nk (WHO adatb├Īzis, 2009):
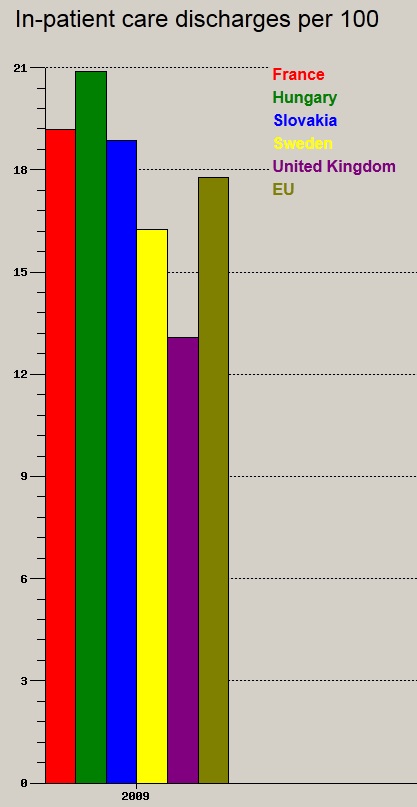
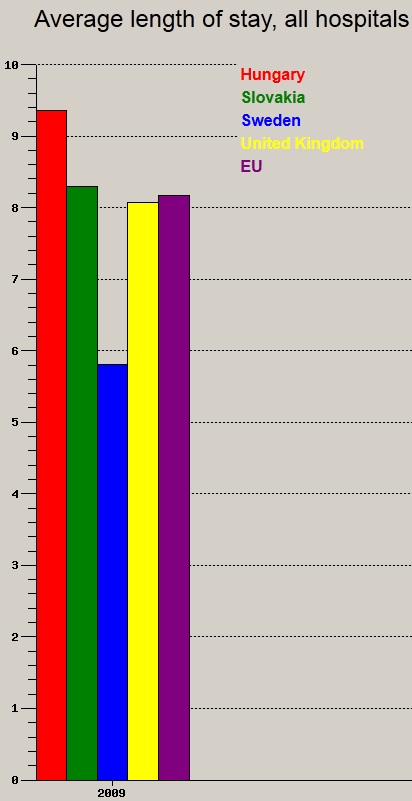
V├®gs┼æ soron teh├Īt a tanulm├Īny is ugyanarra a t├®nyre vil├Īg├Łt r├Ī, amit m├Īr n├®h├Īny kor├Ībbi ├Łr├Īsomban is kiemeltem, t├Čbbek k├Čz├Čtt a hepatitis-ell├Īt├Īs kapcs├Īn kialakult anom├Īli├Īk eset├®ben is; nem a val├│s ig├®nyek ├®s sz├╝ks├®gletek alak├Łtj├Īk az ell├Īt├Īst, hanem maga a finasz├Łroz├Īs, ├®s ezzel egy├╝tt a rendszer- ├®s betegidegen ├®rdekek ├®s ├Čszt├Čnz┼æk. A hepatitis-├╝gy kapcs├Īn, a k├®sleked┼æ laborat├│riumi vizsg├Īlatok ok├Īn is olvashattuk az ombudsmani jelent├®sben: „Az ├Īllamtitk├Īr a GYEMSZI vizsg├Īlat├Īnak eredm├®ny├®t is rendelkez├®semre bocs├Ītotta, mely szerint a PCR vizsg├Īlatra t├Črt├®n┼æ v├Īrakoz├Īs oka els┼æsorban az, hogy a laborok ink├Ībb m├Īs, nyeres├®gesebb vizsg├Īlatokat v├®geznek el a rendelkez├®sre ├Īll├│ keret├╝k terh├®re.”
Ugyanez a jelen tanulm├Īnyban ├Łgy hangzik, imm├Īr ├Īltal├Īnos├Łtva:
„ • a beteg a l├Īb├Īval nem a sz├╝ks├®gleteirôl szavaz;
• term├®szetes beteg├║t nem l├®tezik, csak olyan, amit az int├®zm├®nyrendszer a maga ├®rdekei ment├®n kialak├Łt;
• az ell├Īt├Īsok egy r├®sz├®t az ell├Īt├│rendszer saj├Īt maga, a saj├Īt fenntart├Īsa ├®rdek├®ben gener├Īlja.”!
Alapvet┼æ strukt├║r├Īlis ├Ītalak├Łt├Īsokra (az alap- ├®s j├Īr├│beteg-szakell├Īt├Īs meger┼æs├Łt├®se) ├®s a finansz├Łroz├Īsi politika ├Ītszab├Īs├Īra (a beavatkoz├Īsok val├│s ├Īr├Īnak t├®r├Łt├®se, k├Člts├®ghat├®konys├Īgi t├Črekv├®sekkel ├®s j├Īr├│beteg-ell├Īt├Īsi ├Čszt├Čnz┼ækkel) lenne sz├╝ks├®g ahhoz, hogy az egy├®bk├®nt is sz┼▒k├Čs forr├Īsokat val├│ban hat├®konyan tudjuk felhaszn├Īlni. A val├│di sz├╝ks├®gleteket mutat├│ betegutak addig nem tudnak kialakulni, am├Łg a rendszer ├Čnmag├Īnak gener├Īlja azokat.
 Sokan j├Īrnak, j├Īrunk mind gyakrabban privatiz├Īlt, mag├Īnk├®zben l├®v┼æ szakrendel┼ækbe, n├®h├Īny szakm├Īban, mint p├®ld├Īul a n┼ægy├│gy├Īszat kifejezetten elterjedt form├Īja ez a betegell├Īt├Īsnak. A priv├Īt, for-profit eg├®szs├®g├╝gyi ell├Īt├Īs term├®szetes jelens├®g, a vil├Īgon m├Īshol is megjelenik, betegek ├®s szolg├Īltat├│k egyar├Īnt el┼ænyh├Čz jutnak ├Īltala. Itthon olykor viszont n├®h├Īny alapvet┼æ gond mer├╝l fel...
Sokan j├Īrnak, j├Īrunk mind gyakrabban privatiz├Īlt, mag├Īnk├®zben l├®v┼æ szakrendel┼ækbe, n├®h├Īny szakm├Īban, mint p├®ld├Īul a n┼ægy├│gy├Īszat kifejezetten elterjedt form├Īja ez a betegell├Īt├Īsnak. A priv├Īt, for-profit eg├®szs├®g├╝gyi ell├Īt├Īs term├®szetes jelens├®g, a vil├Īgon m├Īshol is megjelenik, betegek ├®s szolg├Īltat├│k egyar├Īnt el┼ænyh├Čz jutnak ├Īltala. Itthon olykor viszont n├®h├Īny alapvet┼æ gond mer├╝l fel...
1. a kett┼æs finansz├Łroz├Īs: amennyiben "fizet┼æs" eg├®szs├®g├╝gyi szolg├Īltat├│t vesz├╝nk ig├®nybe soha ne mutassunk be TAJ-k├Īrty├Īt! Sz├Īmos priv├Īt szolg├Īltat├│n├Īl elk├®rik a beteg TAJ-k├Īrty├Īj├Īt, holott ez az irat egy ├Īltalunk fizetett m├Īsik (├Īllami) biztos├Łt├│val k├Čt├Čtt meg├Īllapod├Īsunk "bizony├Łt├®ka", seg├Łts├®g├®vel az ├Īllami int├®zm├®nyek ├Īltal biztos├Łtott szolg├Īltat├Īsokat vehetj├╝k ig├®nybe, ehhez a priv├Īt szolg├Īltat├│nak semmi k├Čze! V├®geredm├®nyk├®nt pedig sz├Īmos esetben az ├Īltalunk fizetett d├Łjon fel├╝l a mag├Īnszolg├Īltat├│ az OEP-el k├Čt├Čtt szerz┼æd├®s ├®s a TAJ-sz├Īmunk alapj├Īn az eg├®szs├®g├╝gyi alapb├│l ├║jabb ├Čsszeget zsebel be.
2. a megfelel┼æ k├Čzpontos├Łtott, standardiz├Īlt szakmai min┼æs├®g-ellen┼ærz├®s hi├Īnya: ez term├®szetesen nem azt jelenti, hogy az egyes szolg├Īltat├│k, mag├Īnrendel┼æk ne feleln├®nek a hivatalos min┼æs├®gv├®delmi vagy higi├®niai el┼æ├Łr├Īsoknak. Ellenben viszont a szigor├║an vett szakmai kontroll jelenleg v├®lem├®nyem szerint nem megfelel┼æen biztos├Łtott, a betegek szakmai ├®rdekv├®delme legal├Ībbis hi├Īnyos. El├®g ehhez az egyik legink├Ībb kedvelt, viszonylag j├│l finansz├Łrozott, ├®s ez├®rt sok helyen "kiszervezett" szakm├Īt, a (for-profit) k├®palkot├│ diagnosztik├Īt felhozni p├®ldak├®nt; a c├®l a min├®l t├Čbb OEP finansz├Łrozott, illetve "fizet┼æs" beteg vizsg├Īlata adott id┼æn bel├╝l, a legkevesebb k├Člts├®ggel. V├®geredm├®nyben pedig ez ├│hatatlanul min┼æs├®groml├Īshoz vezet, aminek csakis a beteg issza meg a lev├®t, ak├Īr fizet, ak├Īr nem.
3. az egyik legnagyobb gond pedig v├®lem├®nyem szerint az, hogy a lakoss├Īg, annak ellen├®re, hogy fizeti a biztos├Łt├Īst (legal├Ībbis az a k├Čzel 4 milli├│ lakos...) egyre ink├Ībb r├Ī van k├®nyszer├Łtve arra, hogy mag├Īnszolg├Īltat├Īsokat vegyen ig├®nybe, azaz kett┼æs finansz├Łroz├Īs folyik az ├Īgazatban; hi├Ība fizet, a volumenkorl├Ītoz├Īs miatt egyszer┼▒en nem jut hozz├Ī az ell├Īt├Īshoz. Od├Īig jutottunk, hogy h├│napokat kell v├Īrni egy endokrinol├│giai szakrendel├®sre, egy aspir├Īci├│s citol├│giai vizsg├Īlatra (onkol├│giai diagnosztik├Īra), vagy a k├®palkot├│ diagnosztik├Īra. Mire a diagn├│zis fel├Īll, a ter├Īpia k├Člts├®ge j├│ esetben sokszoros, rossz esetben pedig m├Īr k├®s┼æ... Lassan m├Īr a fekv┼æbeteg szakell├Īt├Īsban is megjelenik a kereslet a "fizet┼æs" szolg├Īltat├Īsokra (a nagyobb k├Člts├®gek ellen├®re).
Persze sz├Īmos probl├®m├Īt lehetne m├®g felvetni az itthoni, egyel┼ære el├®g esetlegesen ├®s ├Ītl├Īthatatlanul m┼▒k├Čd┼æ priv├Īt eg├®szs├®g├╝gyi szolg├Īltat├│i "h├Īl├│zattal" kapcsolatban. J├│magam nem vagyok a mag├Īnszolg├Īltat├Īsok ellen, s┼æt, emellett az ├Īllami eg├®szs├®g├╝gy mellett sajnos mind nagyobb sz├╝ks├®g├®t l├Ītom, ├®s hiszem, hogy a mag├Īnbiztos├Łt├Īsok t├®rnyer├®s├®vel egyre nagyobb szerepet is fog kapni a k├®rd├®s. Pont emiatt ├®rzem s├╝rget┼ænek hogy egy ├Ītl├Īthat├│, j├│l szab├Īlyozott ├®s mindenki sz├Īm├Īra vil├Īgos hat├Īrok ment├®n fel├®p├╝lt eg├®szs├®g├╝gyi mag├Īnszolg├Īltat├│i rendszer t├Īruljon el├®nk. Ez mind a szolg├Īltat├│k, mind a biztos├Łt├│k, mind a betegek j├│l felfogott ├®rdeke, a piacba vetett bizalom ├®s biztons├Īg├®rzet n├®lk├╝l m├®g az eml├Łtett k├®nyszer├Łt┼æ t├®nyez┼æk ellen├®re is elk├®pzelhetetlen tartom, hogy megjelenjen a mag├Īnbiztos├Łt├Īsok ir├Īnti megfelel┼æ kereslet.
80 milli├Īrdos ad├│ss├Īg - a besz├Īll├Łt├│i hitelez├®s tartja fenn a rendszert?
qaly | 2012-12-23 22:07:03
 A szakemberek 80 milli├Īrd forintra becs├╝lik a jelenlegi k├│rh├Īzi ad├│ss├Īg├Īllom├Īnyt, melynek k├Čr├╝lbel├╝l a fele lej├Īrt tartoz├Īs, ├Łrja a n├®pszabads├Īg online. ├ēvtizedes probl├®ma az eg├®szs├®g├╝gyi ├Īgazat folyton ├║jratermel┼æd┼æ ad├│ss├Īg├Īllom├Īnya, ├®s nem neh├®z bel├Ītni, hogy a rendszer ├®letben marad├Īs├Īhoz val├│ban nagyban j├Īrul hozz├Ī a besz├Īll├Łt├│k j├│indulata is. K├®rd├®s term├®szetesen, hogy ez meddig tart, mikor mondj├Īk azt, hogy eddig, ├®s nem tov├Ībb? A v├®lem├®nyem├®rt sokan nem fognak szeretni, de ideje kimondani n├®h├Īny nem igaz├Īn n├®pszer┼▒ gondolatot...
A szakemberek 80 milli├Īrd forintra becs├╝lik a jelenlegi k├│rh├Īzi ad├│ss├Īg├Īllom├Īnyt, melynek k├Čr├╝lbel├╝l a fele lej├Īrt tartoz├Īs, ├Łrja a n├®pszabads├Īg online. ├ēvtizedes probl├®ma az eg├®szs├®g├╝gyi ├Īgazat folyton ├║jratermel┼æd┼æ ad├│ss├Īg├Īllom├Īnya, ├®s nem neh├®z bel├Ītni, hogy a rendszer ├®letben marad├Īs├Īhoz val├│ban nagyban j├Īrul hozz├Ī a besz├Īll├Łt├│k j├│indulata is. K├®rd├®s term├®szetesen, hogy ez meddig tart, mikor mondj├Īk azt, hogy eddig, ├®s nem tov├Ībb? A v├®lem├®nyem├®rt sokan nem fognak szeretni, de ideje kimondani n├®h├Īny nem igaz├Īn n├®pszer┼▒ gondolatot...
A k├│rh├Īzak ├║jratermel┼æd┼æ ad├│ss├Īgai kett┼æs forr├Īsb├│l fakadnak; egyr├®szt lehetetlen ├║gy fenntartani egy int├®zm├®nyt, hogy az egyes vizsg├Īlatok, beavatkoz├Īsok finansz├Łroz├Īsa sokszor az eszk├Čzk├Člts├®get sem fedezi, a dolgoz├│i b├®rr┼æl vagy a k├Čzm┼▒d├Łjakr├│l nem is besz├®lve. R├Īad├Īsul az eszk├Čzk├Člts├®g is egyre magasabb, ha a besz├Īll├Łt├│knak szint├®n hitelhez kell ny├║lniuk, mert a piacr├│l nem tudj├Īk finansz├Łrozni saj├Īt magukat (tekintettel ara, hogy a k├│rh├Īzak nem fizetnek), s ezt be kell ├®p├Łteni├╝k az ├Īraz├Īsukba. A t├®teles finansz├Łroz├Īsi ├Čsszegek pedig deklar├Īltan nem tartalmazz├Īk az eszk├Čz- ├®s ├®p├╝letamortiz├Īci├│ k├Člts├®geit, ezt elvileg a fenntart├│ - azaz eddig az ├Čnkorm├Īnyzatok, most az ├Īllam - feladata lenne p├│tolni. M├Īsr├®szt pedig a k├│rh├Īzak vezet┼æi nem ├®rdekeltek abban, hogy eg├®sz ├®vben rendk├Łv├╝l szoros k├Člts├®gvet├®ssel dolgozva, a dolgoz├│kat is ny├║zva, fogcsikorgatva kihozzanak a k├│rh├Īzb├│l egy fenntarthat├│ b├╝dzs├®t (vagy legal├Ībbis egy alig vesztes├®geset), hisz a t├Čbbi k├│rh├Īz k├®nyelmesen, a tartoz├Īs├Īt felhalmozva ├║gyis megkapja ├®v v├®g├®n a konszolid├Īci├│t. Arr├│l nem is besz├®lve, hogy k├Čvetkezm├®nyek n├®lk├╝l marad b├Īrmif├®le, fogalmazzunk ├║gy, "rosszul menedzselt" k├│rh├Īzi k├Člts├®gvet├®s; ugyanazok a fels┼æ vezet┼æk ├╝lnek, olykor m├Īs-m├Īs sz├®kekben, akik r├Ītermetts├®g├╝ket m├Īr ├®ppen el├®gszer bizony├Łtott├Īk egy kor├Ībbi poszton (term├®szetesen a kijelent├®s nem ├Īltal├Īnos├Łthat├│, de sok esetben sajnos igaz). A jelenlegi helyzet pedig, t├Čbbek k├Čz├Čtt az ├Ītl├Īthatatlan tartoz├Īsoknak k├Čsz├Čnhet┼æen, a korrupci├│ meleg├Īgy├Īt k├®pez(het)i. Sem a finansz├Łroz├Īsi rendszerhez, sem a rendk├Łv├╝l kompetens vezet┼æi r├®teghez nem ny├║lt hozz├Ī m├®g soha senki. Pedig - tegy├╝k hozz├Ī - a jelenlegi sz┼▒k├Čs forr├Īsok mellett k├╝l├Čn├Čsen fontos lenne a pazarl├Īsmentes gazd├Īlkod├Īs, ennek ellen├®re nap mint nap ker├╝lnek el┼æ vissza├®l├®sekr┼æl sz├│l├│, vagy azokat sejtet┼æ sajt├│h├Łrek. A saj├Īt eg├®szs├®g├╝nk v├®delme ├®rdek├®ben befizetett ad├│forintok tal├Īn a leg├®rt├®kesebbek, ezek felel┼æss├®gteljes kezel├®se mindannyiunk ├®rdeke, ennek ellen├®re ebben az ├Īgazatban folyik v├®lem├®nyem szerint az egyik legkev├®sb├® ├Ītgondolt ├®s legkev├®sb├® ellen┼ærz├Čtt forr├Īsallok├Īci├│ (f┼æk├®nt mikroallok├Īci├│s szinten term├®szetesen). Ideje lenne egy j├│l ├Ītgondolt, ├®s szakmailag megalapozott (szeml├®let)v├Īlt├Īsnak, mert egy rossz rendszert megjav├Łtani m├®g mindig kevesebb f├Ījdalommal, munk├Īval ├®s t┼ækeig├®nnyel j├Īr, mint romokb├│l egy ├║jat ├®p├Łteni...
