Az els┼æ dolgom, hogy eln├®z├®st k├®rjek a hossz├║ sz├╝net├®rt. Szerencs├®re (vagy nem) kev├®s id┼æ jut blog├Łr├Īsra, azonban igyekszem a j├Čv┼æben ezt is p├│tolni.
Az elm├║lt napok egyik legmeglep┼æbb (?) h├Łre, hogy t├Čbb, mint 12 milli├Īrd forintos beruh├Īz├Īsb├│l teljesk├Čr┼▒ ell├Īt├Īst biztos├Łt├│ mag├Īnk├│rh├Īz ny├Łlik a Duna partj├Īn. Hogy az ir├Īny j├│ -e vagy rossz, azt nem szeretn├®m kategorikusan kijelenteni, v├®lem├®nyem szerint megvan a mag├Īnell├Īt├Īs helye megvan minden orsz├Īg eg├®szs├®g├╝gyi rendszer├®ben (persze nem mindenhol ugyan├║gy). A szubjekt├Łv n├®z┼æpont helyett ink├Ībb sorra veszem azokat a t├®nyeket ├®s v├Īltoz├Īsokat, amik szerintem tov├Ībbi b┼æv├╝l├®st hoznak majd a t├Īgabban ├®rtelmezett mag├Īnszektorban (mind a szolg├Īltat├Īsok, mind a biztos├Łt├Īsok, mind pedig az ell├Īt├Īsszervez├®s ter├╝let├®n).

Az egyes orsz├Īgok eg├®szs├®g├╝gyre ford├Łtott, GDP ar├Īnyos k├Čzkiad├Īsa egy ├Čsszehasonl├Łthat├│, besz├®des indik├Ītor, mely - bizonyos keretek k├Čz├Čtt - j├│l mutatja, hogy az ├Īgazat mennyire ├®lvez priorit├Īst az adott ├Īllamban. Term├®szetesen az egy f┼ære jut├│ eg├®szs├®g├╝gyi k├Čzkiad├Īsokban m├®g hasonl├│ GDP-ar├Īnyos kiad├Īs mellett is nagy elt├®r├®sek jelentkezhetnek, ├Łgy ├®rdemes ezeket is vizsg├Īlnunk, azaz az egy f┼ære jut├│ eg├®szs├®g├╝gyi (k├Čz)kiad├Īsokat nomin├Īl├®rt├®ken ├®s v├Īs├Īrl├│er┼æ-parit├Īson egyar├Īnt. Az OECD adatb├Īzisa alapj├Īn 2011-ben az OECD orsz├Īgok eg├®szs├®g├╝gyi k├Čzkiad├Īsa ├Ītlagosan a GDP 6,8%-t tette ki, m├Łg Magyarorsz├Īgon ekkor csup├Īn GDP ar├Īnyosan 5,1%-ot m├®rhett├╝nk. Nem mell├®kes, hogy m├Łg m├Īs orsz├Īgokban ez az ar├Īny n├Čveked┼æ trendet mutat, azaz az eg├®szs├®g├╝gyi k├Čzkiad├Īsok n├Čveked├®si ├╝teme gyorsabb, mint az adott orsz├Īg GDP n├Čveked├®si ├╝teme, addig haz├Īnkban a k├Čzkiad├Īsok ar├Īnya 2013-ra a GDP kb. 4,2-4,3 sz├Īzal├®k├Īra s├╝llyedt. Amennyiben ugyanebb┼æl a szempontb├│l a sz┼▒kebben vett r├®gi├│nkat tekintj├╝k, a visegr├Īdi orsz├Īgok ├Ītlaga 2011-ben k├Čr├╝lbel├╝l 5,5% volt, teh├Īt m├Īra a saj├Īt r├®gi├│nkt├│l is t├Čbb, mint 1%-os lemarad├Īsba ker├╝lt├╝nk a k├Čzkiad├Īsok tekintet├®ben.
A hosszabb t├Īv├║ tendenci├Īkat tekintve is hasonl├│an szomor├║ trend bontakozik ki az eg├®szs├®g├╝gyi k├Čzkiad├Īsokat illet┼æen. A kilencvenes ├®vek elej├®n haz├Īnk – Csehorsz├Īghoz hasonl├│an – az egy f┼ære jut├│ eg├®szs├®g├╝gyi kiad├Īsok tekintet├®ben (v├Īs├Īrl├│er┼æ-parit├Īson) az eur├│pai uni├│s ├Ītlag r├Īford├Łt├Īs kb. 50%-├Īt ├®rte el. Ez az ├®rt├®k 2010-ben haz├Īnkban m├Īr csup├Īn mintegy 37% volt, illetve az ekkor m├Īr csehorsz├Īgi egy f┼ære jut├│ eg├®szs├®g├╝gyi k├Čzkiad├Īsnak is csup├Īn a 66%-├Īt ├®rt├╝k el.
Sajnos azonban Magyarorsz├Īgon jellemz┼æen tov├Ībb cs├Čkkent ez az ar├Īny, jelent┼æs fordulat vagy trendv├Īltoz├Īs pedig egyel┼ære id├®n, 2014-ben sem ├Łg├®rkezik ezen a t├®ren. Az eleve kisebb tort├Īb├│l teh├Īt m├®g kisebb szelet jut az eg├®szs├®g├╝gyre Magyarorsz├Īgon, ├®s nem csak az OECD ├Ītlaghoz, de a visegr├Īdi orsz├Īgok ├Ītlag├Īhoz k├®pest is.
Amennyiben a fentieket megvizsg├Īljuk az egy f┼ære jut├│ kiad├Īsok tekintet├®ben is, m├®g ├Īrnyaltabb k├®pet kaphatunk. M├®g akkor is jelent┼æs a lemarad├Īsunk az OECD orsz├Īgok ├Ītlag├Īhoz k├®pest, ha a kiad├Īsainkat v├Īs├Īrl├│er┼æ-parit├Īson hasonl├Łtjuk ├Čssze. ├Ībra).
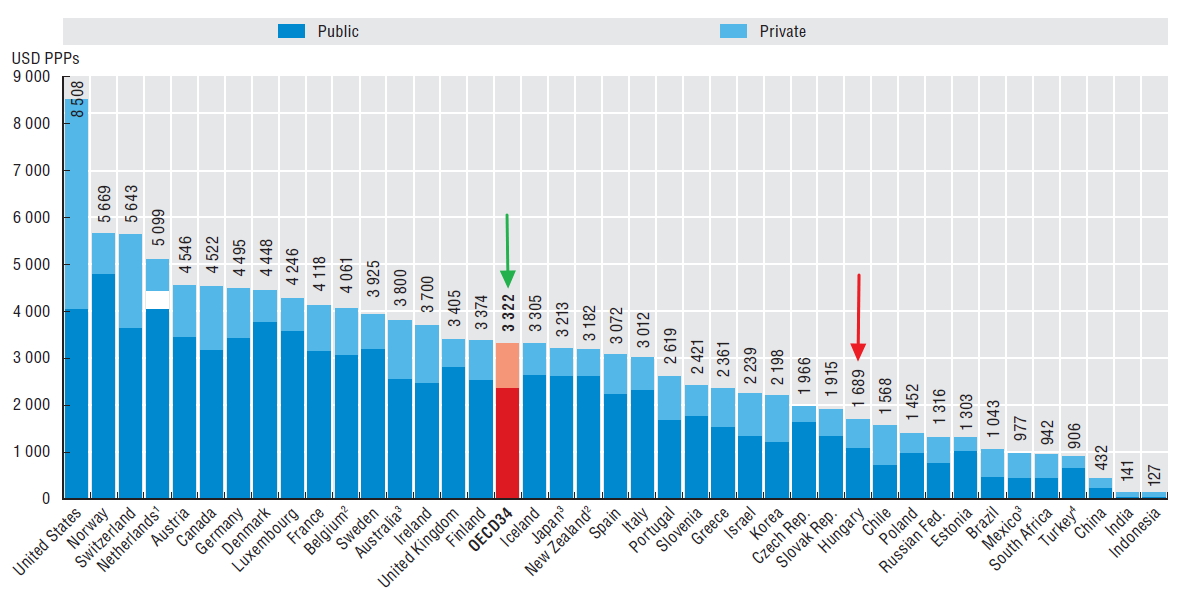
Egy f┼ære jut├│ eg├®szs├®g├╝gyi kiad├Īsok, 2011 (USD,PPP), forr├Īs: OECD Health at a Glance 2013
Kiss├® ├Īrnyaltabb k├®pet kapunk, ha a k├Čzkiad├Īsokon t├║l a teljes eg├®szs├®g├╝gyi kiad├Īsok (k├Čzkiad├Īs+mag├Īnkiad├Īs) tekintet├®ben vizsg├Īl├│dunk. A teljes kiad├Īsokat tekintve ugyanis m├Īr nagyj├Īb├│l a k├Čz├®p-kelet eur├│pai r├®gi├│ ├Ītlag├Īt ford├Łtjuk az ├Īgazatra, 2011-ben a teljes eg├®szs├®g├╝gyi kiad├Īsok megk├Čzel├Łtett├®k a GDP 8%-├Īt (ez 2013-ra kiss├® cs├Čkkent). Ugyanakkor fel kell h├Łvnunk a figyelmet arra, hogy ezt – amint a fentiekb┼æl ├®rtelemszer┼▒en k├Čvetkezik– csup├Īn a mag├Īnkiad├Īsok folyamatos emelked├®se r├®v├®n ├®rhett├╝k el! Ugyanakkora ├Čsszkiad├Īs mellett teh├Īt egyre nagyobb teher h├Īrul az egy├®nre, ├Łgy egyre kev├®sb├® "porlasztja" a val├│s kock├Īzatokat a t├Īrsadalombiztos├Łt├Īsi rendszer. Az, hogy a k├Čz├®p-kelet eur├│pai r├®gi├│t├│l m├®g nem szakadtunk el a teljes eg├®szs├®g├╝gyi kiad├Īsok tekintet├®ben teh├Īt csak ennek k├Čsz├Čnhet┼æ. A kilencvenes ├®vek k├Čzepe ├│ta jelent┼æsen n┼ætt ├®s n┼æ ma is folyamatosan a mag├Īnkiad├Īsok ar├Īnya a szektor teljes r├Īford├Łt├Īsait tekintve. Mintegy h├║sz vel ezel┼ættt, a kilencvenes ├®vek k├Čzep├®n a teljes eg├®szs├®g├╝gyi kiad├Īsok csup├Īn 15-17%-t tett├®k ki a mag├Īnforr├Īsok, m├Łg ma, 2013-ban az eg├®szs├®g├╝gyi mag├Īnkiad├Īsok k├Čzel 35%-ban vannak jelen. Az ├Čsszkiad├Īshoz viszony├Łtott 35%-os ar├Īny├║ mag├Īnkiad├Īs az OECD orsz├Īgokon bel├╝l is magasnak sz├Īm├Łt, az OECD ├Īllamok ├Ītlaga 2011-ben 28% k├Čr├╝li volt. Ezeknek a mag├Īnkiad├Īsoknak jelent┼æs r├®sze – hasonl├│an a k├Čzkiad├Īsokn├Īl – gy├│gyszerkiad├Īs. A gy├│gyszerkiad├Īs mellett a mag├Īnkiad├Īsok k├Čz├Čtt szerepelhet t├Čbbek k├Čz├Čtt a h├Īlap├®nz, a vizitd├Łj, mag├Īnorvosi szolg├Īltat├Īs megv├Īs├Īrl├Īsa (sz├Īml├Īra, vagy ak├Īr an├®lk├╝l), otthoni ├Īpol├Īs, fogorvosi beavatkoz├Īs, gy├│gy├Īszati seg├®deszk├Čz, alternat├Łv gy├│gym├│dok, rehabilit├Īci├│s ell├Īt├Īs stb. Fontos megjegyezni, hogy a magas ar├Īny├║ mag├Īnkiad├Īsok ellen├®re az (├Čnk├®ntes) mag├Īnbiztos├Łt├Īsok ar├Īnya m├®g 2014-ben is eleny├®sz┼æ. Becsl├®sekt┼æl f├╝gg┼æen 3 ├®s 7 milli├Īrd forint k├Čz├®, teh├Īt a mag├Īnkiad├Īsoknak is kevesebb, mint 2 sz├Īzal├®k├Īra tehet┼æ a biztos├Łt├Īssal fedezett kiad├Īsok ar├Īnya. ├Źgy egy nagyon fontos pill├®re hi├Īnyzik jelenleg a hazai forr├Īsteremt├®si mechanizmusnak, amely megadhatja az anyagi biztons├Īgot a k├Čzszolg├Īltat├Īsok esetleges diszfunkcionalit├Īsa eset├®n is.
Nos a fentiek alapj├Īn szinte k├Čtelez┼æ az egyre t├Čbb, szervezettebb ├®s sz├®lesebb k├Čr┼▒ ell├Īt├Īst ny├║jt├│ mag├Īnszolg├Īltat├│k megjelen├®se. Csak rem├®nykedni lehet abban, hogy mindez l├®p├®sk├®nyszerbe hozza majd az imm├Īr struktur├Īlisan sok hely├╝tt meg├║jult ├Īllami ell├Īt├│rendszert, ├®s szabad kapacit├Īsaik kihaszn├Īl├Īsa ├®rdek├®ben egyre t├Čbbsz├Čr ny├║jtanak majd OEP-en k├Łv├╝li finansz├Łroz├Īssal ell├Īt├Īst. Erre egyre t├Čbb, egyel┼ære elsz├│rt, de egyes elemeiben j├│ p├®ld├Īt l├Īthatunk m├Īr. Az eg├®szs├®g├╝gy nagyon dr├Īga, ha nem a legdr├Īg├Ībb ipar├Īg, ├®s egyre ink├Ībb az lesz. Hasz├Īljuk ki a m├Īr megl├®v┼æ kapacit├Īsokat ├®s akkor a nagy k├Čz├Čsb┼æl is t├Čbbre fog jutni!
Tetszett a cikk? K├Čvessen minket a Facebookon!

El┼æbb vagy ut├│bb elker├╝lhetetlenn├® fog v├Īlni a mag├Īnbiztos├Łt├│k val├│di bevon├Īsa az eg├®szs├®g├╝gy finansz├Łroz├Īs├Ība. Nem az├®rt gondolom ezt ├Łgy, mert nekem ez b├Īrmilyen m├│don ├®rdekemben ├Īll, vagy szeretn├®m privatiz├Īlni az eg├®szs├®g├╝gyet, eg├®sz egyszer┼▒en fenntarthatatlan (lesz) az ├Īgazat. Persze a biztos├Łt├│ nem karitat├Łv szervezet, s┼æt, profit-orient├Īlt v├Īllalat, viszont meglehet┼æsen hat├®konyan k├®pes t┼æk├®t ├®s friss lend├╝letet hozni egy-egy ├Īgazatba ├®s nagyon szereti ellen┼ærizni, hogy mire k├Člti a p├®nzt. Term├®szetesen mindezt lakoss├Īgi befizet├®sekb┼æl "t├Īpl├Īlkozva". M├®ghozz├Ī ├║gy, hogy ez nem is felt├®tlen jelentene ├®rezhet┼æ plusz terhet. Jelenleg az eg├®szs├®g├╝gyi kiad├Īsok valahol 2000-2200 milli├Īrd forint k├Čr├╝l j├Īrhatnak. Ebb┼æl mintegy 1400-1500 milli├Īrd forint a k├Čzfinansz├Łroz├Īs, aminek csup├Īn 40-45%-a fedezhet┼æ TB j├Īrul├®kb├│l, a marad├®k 700-800 milli├Īrd mag├Īnkiad├Īs.

L├Īthat├│, hogy haz├Īnkban m├Īr most is meglehet┼æsen magas, kb 35% a mag├Īnkiad├Īsok ar├Īnya. M├Īra teh├Īt el├®rt├╝k azt, hogy a mag├Īnkiad├Īsok meghaladj├Īk a TB befizet├®sek m├®rt├®k├®t! Ugyanakkor ezek a mag├Īnkiad├Īsok (a gy├│gyszerkiad├Īsokon k├Łv├╝l, mely abb├│l 200-250 milli├Īrd forint k├Čr├╝li ├Čsszeget tesz ki) meglehet┼æsen kontroll├Īlatlanul k├│sz├Īlnak a rendszerben, ├®s a legritk├Ībb esetben r├®szes├╝l ebb┼æl "hivatalos" m├│don az ├Īllami eg├®szs├®g├╝gy. Holott t├Čbb sz├Īz milli├Īrd forintr├│l besz├®l├╝nk! Ez r├®szben h├Īlap├®nzk├®nt jelenik meg (80-100 milli├Īrdra tenn├®m), r├®szben mag├Īnszolg├Īltat├│khoz (van, hogy sz├Īmla n├®lk├╝l) ker├╝l, de a legkisebb r├®szben ker├╝l mag├Īnbiztos├Łt├│n kereszt├╝l (tal├Īn 1-2%) a szolg├Īltat├│khoz. Holott j├│zan ├®sszel meggondolva elemi ├®rdek lenne, hogy ezt a t├Čbb sz├Īz milli├Īrd forintnyi ├Čsszeget becsatorn├Īzzuk hivatalos keretek k├Čz├Čtt az ell├Īt├Īsba, a beteg zseb├®t┼æl mindv├®gig k├Čvethess├╝k a p├®nz ├║tj├Īt; ha nincs transzparencia nincs sz├Īmonk├®rhet┼æs├®g, azaz k├®tes a min┼æs├®g, a hozz├Īf├®rhet┼æs├®g, magas a korrump├Īlhat├│s├Īg es├®lye ├®s sorolhatn├Īm. Transzparencia ├®s elsz├Īmoltathat├│s├Īg n├®lk├╝l pedig nem m┼▒k├Čdhet hat├®konyan ├®s m├®lt├Īnyosan az eg├®szs├®g├╝gy, ezt biztosan ├Īll├Łtom.
Egyszer┼▒en kifejezve teh├Īt t├Čbb sz├Īz milli├Īrd forint ├║gy folyik el az eg├®szs├®g├╝gyben, hogy azt k├Čvetni ├®s val├│ban egzaktul m├®rni nem tudjuk. Mindenesetre a biztos├Łt├│k szerepe ebben kulcsfontoss├Īg├║ lehetne, vegy├Łtve egy jelent┼æs adag t├Īrsadalmi szerepv├Īllal├Īssal ├®rezhet┼æ javul├Īs lehetne egy-egy indik├Ītor ir├Īny├Ība. Persze ehhez nem el├®g a mag├Īnbiztos├Łt├Īsokat mintegy helyettes├Łt┼æ (supplementary) jelleggel haszn├Īlni. Jelenleg, ha nagyon lassan is, de ebbe az ir├Īnyba haladunk; fizetj├╝k a TB-t de minek? /Persze ez ├Łgy nem igaz, ezer okot tudok mondani, hogy minek, m├®gis sokszor felmer├╝l a k├®rd├®s./ Kialakul - f┼æleg a j├Īr├│beteg szakell├Īt├Īsban ├®s a diagnosztik├Īban - a mag├Īnszolg├Īltat├│i h├Īl├│zat, melyet mag├Īnbiztos├Łt├│k ├Īltal vagy k├Čzvetlen kifizet├®sekkel vehet ig├®nybe a beteg. Ugyanakkor ezek a szolg├Īltat├Īsok a (├Īllami int├®zm├®nyekben) az OEP ├Īltal is finansz├Łrozottak, de a t├Čbb h├│napos v├Īrakoz├Īsi id┼æ, a rossz k├Čr├╝lm├®nyek ├®s a szem├®lyzet olykor k├®ts├®ges hozz├Ī├Īll├Īsa miatt kialakult egy duplik├Īlt rendszer; p├Īrhuzamosan finansz├Łrozunk - persze k├Čzvetlen├╝l m├Īs-m├Īs forr├Īsb├│l, de v├®geredm├®nyben mindenhol a lakoss├Īgi befizet├®sekb┼æl - ugyanazokat a szolg├Īltat├Īsokat lefed┼æ k├Čz- ├®s mag├Īnell├Īt├Īst. ├¢sszt├Īrsadalmi k├Člts├®ge vitathatatlanul ennek a legnagyobb. Nem lenne h├Īt logikus hagyni, hogy a versenyszf├®ra seg├Łtse az ├Īllami eg├®szs├®g├╝gyet is? Egy rendk├Łv├╝l alapos ├®s fontos tanulm├Īny alapj├Īn a lakoss├Īg k├®t harmada lenne hajland├│ fizetni a szakorvosi vizitek├®rt, ├®s t├Čbb, mint a fele a k├│rh├Īzi beavatkoz├Īsok├®rt ( Eur├│pai Bizotts├Īg ├Īltal finansz├Łrozott program keret├®ben a Corvinus Egyetem ├®gisze alatt folyt Baji Petra ├®s Gul├Īcsi L├Īszl├│ k├Čzrem┼▒k├Čd├®s├®vel, a szakma ir├Īnt ├®rdekl┼æd┼æknek javaslom tisztelettel). Ugyanennek a programnak a keret├®ben m├®rt├®k fel egy├®bk├®nt a h├Īlap├®nz m├®rt├®k├®t, elutas├Łtotts├Īg├Īt is, mely sor├Īn kider├╝lt, hogy a k├Čz├®p-eur├│pai r├®gi├│ban Magyarorsz├Īgon a legkev├®sb├® elutas├Łtott a h├Īlap├®nz int├®zm├®nye; a lakoss├Īg csup├Īn 48%-a ├Łt├®li el azt. Ez sz├Īmomra szomor├║ h├Łr. Amikor teh├Īt a h├Īlap├®nz ekkora m├®rt├®keket ├Člt ├®s a lakoss├Īg ig├®nyei egy├®rtelm┼▒en egy ir├Īnyba mutatnak, mi├®rt nem hagyjuk, hogy egy co-payment (kieg├®sz├Łt┼æ hozz├Īj├Īrul├Īs) rendszerrel enyh├Łts├╝k a fesz├╝lts├®get az ├Īllami eg├®szs├®g├╝gy├Čn? Sz├®lesk├Čr┼▒, olcs├│ alap kieg├®sz├Łt┼æ biztos├Łt├Īs mellett megoldhat├│v├Ī v├Īlna egy viszonylag j├│l ├®rezhet┼æ, 10-20-30%-os co-payment bevezet├®se, melyet a biztos├Łt├│ fizet vagy visszat├®r├Łt. A mostani OEP finansz├Łroz├Īson fel├╝l. B┼æven van r├Ī puffer, csak ├®pp m├Īsfel├® megy el, de ki tudja hova. ├ērtelmesen fel├®p├Łtett szab├Īlyz├Īssal ├®s megfelel┼æ ├Čszt├Čnz┼ækkel, valamint persze mentes├Łt┼æ k├Čr├╝lm├®nyekkel a legszeg├®nyebbekt┼æl (akik v├®gre nem csak pap├Łron f├®rhetn├®nek hozz├Ī az ell├Īt├Īshoz) a legtehet┼æsebbekig mindenki j├│ j├Īrhatna (igenis meg kell engedni azt, hogy aki tud, az v├Īs├Īrolhasson extra szolg├Īltat├Īst, k├®pmutat├Īs azt mondani, hogy ma nem kap t├Čbbet!). A h├Īziorvosi viziteken p├®ld├Īul ├║gy v├Īlthatn├Ī fel a vizitd├Łjat, hogy az indokolatlan orvos-beteg tal├Īlkoz├│ cs├Čkkent├®se mellett val├│s sz├╝ks├®glet eset├®n a beteg ig├®nybe venn├® a szolg├Īltat├Īst, hisz indokolt esetben a biztos├Łt├│ co-payment d├Łj├Īt minden tov├Ībbi n├®lk├╝l (vissza)t├®r├Łthetn├®.
Mi├®rt nem? A v├Īlasz v├®lem├®nyem szerint legink├Ībb politikai s├Łkon d┼æl el. Onnan m├Īr nem ilyen egyszer┼▒ a k├®rd├®s; nagyon sok (t├║l sok) szerepl┼ænek nagyon sokf├®le ├®rdeke f┼▒z┼ædik a jelenlegi, minden transzparenci├Īt mell┼æz┼æ rendszerhez. A h├Īlap├®nz oroszl├Īnr├®sz├®t zsebre tev┼æ orvosokt├│l az oszt├Īlyvezet┼æk├Čn ├Īt a k├│rh├Īzigazgat├│kig, a ker├╝leti k├®pvisel┼æt┼æl a v├Īrosi polg├Īrmesteren ├Īt a "nagypolitika" sz├Łnter├®ig sz├Īmos helyen akadna meg egy ilyen folyamat. Ha politik├Īra ker├╝lne a sor biztos vagyok benne, hoyg eg├®szen m├Īs sz├Īmokat kapn├Īnk egy-egy ilyen k├®rd├®st feszeget┼æ "nemzeti konzult├Īci├│" v├®g├®re. A politika sz├Łnesceruz├Īi rendk├Łv├╝l kreat├Łvan sz├Łneznek. Sokan j├│l j├Īrnak teh├Īt azzal, ami most van. ├ēs a beteg? Szerintem sem a szeg├®ny, sem a gazdag, sem a k├Čzepes, sem a kicsi, sem a nagy, sem a magyar, sem a k├╝lf├Čldi nem j├Īr j├│l. Akkor viszont marad a k├®rd├®s: most milyen ir├Īnyba megy├╝nk? ├ēs legf┼æk├®pp: mikor sz┼▒nnek meg, vagy gyeng├╝lnek annyira ezek az ├®rdekcsoportok, hogy v├Īltoztani lehessen?
Lassan megfizethetetlenn├® v├Īlik az Egyes├╝lt ├üllamokban az eg├®szs├®g├╝gy ├®s vele az eg├®szs├®gbiztos├Łt├Īs. Nem meglep┼æ. Az Egyes├╝lt ├üllamokban - egyed├╝lik├®nt az OECD orsz├Īgok k├Čz├╝l - ├Čnk├®ntes mag├Īnbiztos├Łt├Īsi rendszer m┼▒k├Čdik. Ez, mint a neve is mutatja, a d├Čnt├®s jog├Īt az ├Īllampolg├Īrra h├Īr├Łtja; v├Īs├Īrol -e mag├Īnak biztos├Łt├Īst, vagy sem. Ez elm├®letben nagyon j├│l hangzik, azonban k├®t nagy vesz├®lyt rejt mag├Īban; egyr├®szt k├Čnnyen "elsz├Īllnak" az eg├®szs├®g├╝gyi kiad├Īsok, m├Īsr├®szt sokan kihaszn├Īlj├Īk a m├®lt├Īnyoss├Īg elv├®t ├®s potyautasokk├Ī v├Īlnak. Nem nagy meglepet├®s, hogy m├Īra mindkett┼æ megt├Črt├®nt. Az eg├®szs├®g├╝gyi kiad├Īsok n├Čveked├®se az 1970-es ├®vekt┼æl v├Īlt k├Čzponti probl├®m├Īv├Ī a fejlett orsz├Īgokban szerte a vil├Īgon. Az OECD orsz├Īgok k├Čz├╝l egyed├╝l az Egyes├╝lt ├üllamok v├Īlasztotta az ├Čnk├®ntes mag├Īnbiztos├Łt├Īs rendszer├®t ├®s ├Łgy szinte teljes eg├®sz├®ben a mag├Īnszektorra ├®p├╝l┼æ eg├®szs├®g├╝gyi ell├Īt├Īst (pontosabban ink├Ībb megmaradt emellett, mivel m├Īr a m├Īsodik vil├Īgh├Ībor├║ alatt kialakult a mai rendszer el┼ædje). Amerikai k├Čzgazd├Īszok ugyanis szent├╝l hitt├®k, hogy a piaci verseny megfelel┼æen reag├Īl majd a keresletre ├®s hat├®konyan alak├Łtja ki az eg├®szs├®g├╝gyi ell├Īt├Īst a megfelel┼æ min┼æs├®g mellett. Az emelked┼æ kiad├Īsokat az egyre nagyobb t├Īrsadalmi lefedetts├®ggel ├®s az orvosi technol├│gia fejl┼æd├®s├®vel magyar├Īzt├Īk. A t├Čbbi OECD ├Īllam ek├Čzben finansz├Łroz├Īsi rendszereinek n├Čvekv┼æ kiad├Īsait, vagy annak ├╝tem├®t d├Čnt┼æen k├Člts├®gvet├®si korl├Ītokkal, azaz z├Īrt k├Člts├®gvet├®ssel pr├│b├Īlta cs├Čkkenteni (ezekben az ├Īllamokban ├Īllami eg├®szs├®g├╝gyi szolg├Īlat, t├Īrsadalombiztos├Łt├Īs, vagy k├Čtelez┼æ mag├Īnbiztos├Łt├Īs a domin├Īns rendszer) . Amerik├Īban a t├Īrsadalmi lefedetts├®g n├Čveked├®se lassan meg├Īllt, a kiad├Īsok azonban a ny├Łlt k├Člts├®gvet├®s k├Čvetkezt├®ben szabadon, v├Īltozatlan meredeks├®ggel n┼ættek, m├Łg a t├Čbbi fejlett orsz├Īgban a n├Čveked├®s ├╝teme cs├Čkkent, siker├╝lt kord├Īban tartani a kiad├Īsokat ├║gy, hogy a technol├│giai befogad├Īsok versenyben maradtak az amerikai rendszer├®vel. A piac teh├Īt ├Čnmag├Īban nem volt k├®pes kialak├Łtani a megfelel┼æ kereteket, m├Īra a szolg├Īltat├Īsi ├Īrak irre├Īlisan magasak, ezzel p├Īrhuzamban a biztos├Łt├Īsok is lassan megfizethetetlenekk├® v├Īlnak, a magas ├Čnr├®sz pedig sokszor a szoci├Īlis biztons├Īgot vesz├®lyezteti. Ugyanakkor a r├Īszorul├│k ├®s az id┼æsek ell├Īt├Īs├Īt az ├Īllam mag├Īra v├Īllalja (MedicAid ├®s MediCare), ├Łgy az k├Čzkiad├Īsok is magasak, a vil├Īg legdr├Īg├Ībb, elvileg mag├Īnfinansz├Łroz├Īs├║ eg├®szs├®g├╝gyi rendszer├®ben a kiad├Īsok fel├®t az ├Īllam ├Īllja. Eg├®szs├®g├╝gyi kiad├Īsok a GDP sz├Īzal├®k├Īban (2010, OECD ├®s WHO adatok):
Az USA eg├®szs├®g├╝gyi kiad├Īsai lassan el├®rik a GDP ar├Īny├Īban sz├Īm├Łtott 20%-os, l├®lektani hat├Īrt. Egyel┼ære ├®rdemi szeml├®letv├Īlt├Īsra nincs kil├Īt├Īs, ├Łgy k├®rd├®ses, hogy mikor fog meg├Īllni, vagyis ink├Ībb m├®rs├®kl┼ædni a folyamat. R├Īad├Īsul a hozz├Īf├®rhet┼æs├®g, es├®lyegyenl┼æs├®g ├®s m├®lt├Īnyoss├Īg ebben a rendszerben kev├®ss├® jelenik meg, szolidarit├Īsr├│l pedig sz├│ sincs.
Mi a helyzet Eur├│p├Īban?
Az ├Čreg kontinensen az eg├®szs├®gbiztos├Łt├Īs mindenhol k├Čtelez┼æ jelleg┼▒, vagy pedig ad├│kb├│l biztos├Łtott eg├®szs├®g├╝gyi szolg├Īlat m┼▒k├Čdik, ez esetben az ell├Īt├Īs ├Īllampolg├Īri jogon j├Īr. Ad├│bev├®telekb┼æl m┼▒k├Čdtetik az eg├®szs├®g├╝gyet p├®ld├Īul az ├®szaki ├Īllamokban (Sv├®dorsz├Īg, D├Īnia, Norv├®gia), vagy az Egyes├╝lt Kir├Īlys├Īgban. K├Čtelez┼æ mag├Īnbiztos├Łt├Īs m┼▒k├Čdik Hollandi├Īban ├®s Sv├Ījcban is. Haz├Īnkhoz hasonl├│an k├╝l├Čn j├Īrul├®kokb├│l, t├Īrsadalombiztos├Łt├Īsb├│l fedezik az ├Īgazat m┼▒k├Čd├®s├®t Ausztri├Īban , Franciaorsz├Īgban, Csehorsz├Īgban, vagy p├®ld├Īul Szlov├Īki├Īban.
Magyarorsz├Īgi viszonyok
Itthon teh├Īt k├Čtelez┼æ jelleg┼▒, j├Īrul├®kokon alapul├│ t├Īrsadalombiztos├Łt├Īs m┼▒k├Čdik, mely egy k├Čz├Čs nemzeti kock├Īzatk├Čz├Čss├®gbe "folyik" be, ebb┼æl az alapb├│l t├Črt├®nik a forr├Īseloszt├Īs, illetve a szolg├Īltat├Īsv├Īs├Īrl├Īs. Ez remek├╝l hangzik, ├®s sok orsz├Īgban megfelel┼æen m┼▒k├Čdik is. Magyarorsz├Īgon a jelenlegi, kb. 1400-1500 milli├Īrdos eg├®szs├®g├╝gyi alapnak mintegy 40-45%-├Īt fedezik a befizetett j├Īrul├®kok (a marad├®kb├│l pedig 30-35% k├Člts├®gvet├®si hozz├Īj├Īrul├Īs)! Ez nem is csoda, ha figyelembe vessz├╝k, hogy ├Čsszesen kb. 3,9 milli├│ ├Īllampolg├Īr fizeti a t├Īrsadalombiztos├Łt├Īst (ez munkav├Īllal├│i oldalon 4+3%-os terhet jelent, munk├Īltat├│i oldalon deklar├Īlt eg├®szs├®g├╝gyi hozz├Īj├Īrul├Īs jelenleg nincs). Eg├®szs├®g├╝gyi ell├Īt├Īs szempontj├Īb├│l teh├Īt 3,9 milli├│ keres┼æ tart el majd 10 milli├│ embert! Tegy├╝k hozz├Ī a bevallott j├Čvedelemb┼æl sz├Īrmaztatott TB befizet├®sekkel. Nem csoda, hogy nehezen megy.
M├Łg az 1990-es ├®vekben t├Čbb nyugati orsz├Īg, k├Čzt├╝k p├®ld├Īul Franciaorsz├Īg vagy N├®metorsz├Īg ad├│beszed├®seken kereszt├╝l n├Čvelte a keresetekkel nem ├Čsszef├╝gg┼æ j├Čvedelmekre alapul├│ eg├®szs├®g├╝gyi bev├®teleket, hogy az inform├Īlis (fekete)gazdas├Īg ├®s a fokoz├│d├│ "├Čnfoglalkoztat├Īs" mellett fenntarthass├Īk az eg├®szs├®g├╝gyi alapok bev├®teleit, addig Magyarorsz├Īg - t├Čbb m├Īs k├Čz├®p-kelet-eur├│pai ├Īllammal egyetemben - megszil├Īrd├Łtotta a foglalkoztat├Īssal ├Čsszef├╝gg┼æ t├Īrsadalombiztos├Łt├Īs int├®zm├®ny├®t. Amikor teh├Īt m├Īsok kezdt├®k felismerni a t├Īrsadalombiztos├Łt├Īsban rejl┼æ vesz├®lyeket ├®s igyekeztek v├®dekezni, hogy az eg├®szs├®g├╝gy fenntarthat├│s├Īga ne f├╝ggj├Čn ennyire a foglalkoztat├Īst├│l, a feh├®r/fekete gazdas├Īg ar├Īny├Īt├│l vagy az ad├│z├Īsi fegyelemt┼æl, hanem a val├│s j├Čvedelmi viszonyok hat├Īrozz├Īk meg azt, addig kis haz├Īnk ment tov├Ībb a kik├Čvezett ├║ton, ├║gy, hogy n├Īlunk r├Īad├Īsul a fenti negat├Łv t├®nyez┼æk j├│val hangs├║lyosabban jelentek meg! (Hozz├Īteszem sok helyen megfelel┼æen m┼▒k├Čdik a t├Īrsadalombiztos├Łt├Īsra alapul├│ rendszer, mag├Īval az elvvel nincs baj.) Hol tartunk ennek k├Čvetkezt├®ben most? Id├®zet az ├üllami Sz├Īmvev┼æsz├®k 2006-os jelent├®s├®b┼æl (Eg├®szs├®gbiztos├Łt├Īsi alap ellen┼ærz├®se): "Az E. Alap ├Īlland├│sult ├®s n├Čvekv┼æ hi├Īny├Īt bev├®teli oldalon a j├Īrul├®kfizet┼æi k├Čr sz┼▒k├╝l├®s├®re, kiad├Īsi oldalon az ell├Īt├Īsok j├Īrul├®kfizet├®ssel nem fedezett n├Čvekv┼æ ig├®nybev├®tel├®re, egyes ell├Īt├Īsi kiad├Īsok ar├Īnytalan emelked├®s├®re vezett├╝k vissza. A teljes lakoss├Īg ell├Īt├Īs├Īt a mintegy 3,9 milli├│ f┼æ ut├Īn fizetett j├Īrul├®kok ├®s hozz├Īj├Īrul├Īsok 2002-ben 80%-ban, 2005-ben 70%-ban fedezt├®k." Ez volt teh├Īt 2006-ban, ma pedig m├Īr csak 40-45%-├Īt fedezik a befizetett j├Īrul├®kok az E-alap kiad├Īsainak. Azt hiszem nem sok magyar├Īzatra szorul maga a tendencia, az pedig, hogy mindez hova vezethet, nos az m├Īr kellemetlenebb k├®rd├®s. A gazdas├Īgi, szoci├Īlis helyzet├╝nk; az inform├Īlis gazdas├Īg magas ar├Īnya, a rossz ad├│z├Īsi fegyelem, az id┼æs├Čd┼æ t├Īrsadalom ├®s a magas munkan├®lk├╝lis├®g miatt haz├Īnkban eleve k├╝l├Čn├Čsen kedvez┼ætlenek a felt├®telek a foglalkoztat├Īs-alap├║ biztos├Łt├Īsi rendszer sz├Īm├Īra. Ideje lenne elgondolkodni az eg├®szs├®gbiztos├Łt├Īsi alap bev├®teleinek fogyaszt├Īs-alap├║ hozz├Īj├Īrul├Īssal val├│ kieg├®sz├Łt├®sen, ak├Īr a munkav├Īllal├│i terhek cs├Čkkent├®se mellett, hisz a fogyaszt├Īsa mindenkinek jobban t├╝kr├Čzi a kereset├®t, k├╝l├Čn├Čsen a k├Čz├®p-kelet-eur├│pai r├®gi├│ban. Az eg├®szs├®g├╝gy forgalmi ad├│kb├│l sz├Īrmaz├│ r├®szleges vagy teljes finansz├Łroz├Īsa ellen felhozhat├│ ugyan a finansz├Łroz├Īsi m├®lt├Īnyoss├Īg gyeng├╝l├®se, hisz a forgalmi ad├│k term├®szet├╝kn├®l fogva regressz├Łv ad├│z├Īst jelentenek (azaz a t├Čbbet keres┼æ j├Čvedelm├®nek kisebb sz├Īzal├®k├Īt viszi el a term├®k ad├│ja), azonban nem l├Ītom el├®g er┼æsnek ezt az ├®rvet a fent v├Īzolt magyar t├Īrsadalombiztos├Łt├Īsi j├Īrul├®kfizet├®si viszonyok f├®ny├®ben. Arr├│l nem is besz├®lve, hogy TB fizet├®s eset├®n bizonyos kereset felett j├Īrul├®kplafon l├®p be, innent┼æl teh├Īt itt is regressz├Łv j├Īrul├®kfizet├®s t├Črt├®nik, csak a plafon alatt ar├Īnyos a befizet├®s. Igaz, a jelenlegi forgalmi ad├│terhek mellett neh├®z lenne egy plusz ad├│nemet bevezetni, legyen az b├Īrmilyen csek├®ly is, de ez a t├®ma m├Īr a fisk├Īlis politika t├Īrgyal├│asztal├Īra val├│. A tendencia teh├Īt mag├Ī├®rt besz├®l. Nem a t├Īrsadalombiztos├Łt├Īs int├®zm├®ny├®t k├®rd┼æjelezem meg, csup├Īn felteszem a k├®rd├®st: Biztos, hogy a mi eset├╝nkben ez a legmegfelel┼æbb strukt├║ra? ├ēs ha ehhez ragaszkodunk, mi├®rt nem lehet fogyaszt├Īsi alap├║ ad├│kkal kieg├®sz├Łteni azt, ne adj Isten cs├Čkkentve ezzel p├Īrhuzamosan a munkav├Īllal├│i terheket, hogy a fogyaszt├Īs fokoz├│d├Īs├Īval p├Īrhuzamosan lehessen bev├®telhez jutni?
Es├®lyegyenl┼æs├®g az eg├®szs├®g├╝gyben - megval├│s├Łthatatlan c├®l?
qaly | 2013-01-10 17:40:50
 "Nincs val├│s├Īgos es├®lyegyenl┼æs├®g" - olvashatjuk Szab├│ M├Īt├® ombudsman v├®lem├®ny├®t a magyar h├Łrlap cikk├®ben. Ez term├®szetesen egy nagyon hangzatos, sokatmond├│ kifejez├®s ├®s mindannyian ├®rezz├╝k a saj├Īt, vagy hozz├Ītartoz├│nk b┼ær├®n, hogy mennyire igaz a kijelent├®s. De mit is jelent ez a kiss├® megfoghatatlan kifejez├®s? Milyen lenne az "igazi" es├®lyegyenl┼æs├®g?
"Nincs val├│s├Īgos es├®lyegyenl┼æs├®g" - olvashatjuk Szab├│ M├Īt├® ombudsman v├®lem├®ny├®t a magyar h├Łrlap cikk├®ben. Ez term├®szetesen egy nagyon hangzatos, sokatmond├│ kifejez├®s ├®s mindannyian ├®rezz├╝k a saj├Īt, vagy hozz├Ītartoz├│nk b┼ær├®n, hogy mennyire igaz a kijelent├®s. De mit is jelent ez a kiss├® megfoghatatlan kifejez├®s? Milyen lenne az "igazi" es├®lyegyenl┼æs├®g?
Az es├®lyegyenl┼æs├®gnek, m├®lt├Īnyoss├Īgnak sz├Īmos megk├Čzel├Łt├®se l├®tezik, a hazai defin├Łci├│ szerint p├®ld├Īul messze nincs es├®lyegyenl┼æs├®g az amerikai eg├®szs├®g├╝gyben, ottani defin├Łci├│ szerint pedig nagyon is az van, jobban is mint itthon! Minden csak att├│l f├╝gg, mire vagyunk "berendezkedve", mit vesz├╝nk az es├®lyegyenl┼æs├®g alapj├Īul.
A liberalizmuson alapul├│ es├®lyegyenl┼æs├®g eset├®n csak a r├Īszorultaknak kell a minim├Īlisan sz├╝ks├®ges ell├Īt├Īst biztos├Łtani; teh├Īt az ├Īllamnak csak ott szabad beavatkozni, ahol az ├Īllam ├Īltali ├║jraeloszt├Īs hat├®konyabb lehet, mint a szabad piac.
A libertarianizmus alapja, hogy az eg├®szs├®g├╝gyet m├Īs gazdas├Īgi szektorokhoz hasonl├Łtja, legfontosabb ├®rt├®ke az egy├®ni szabads├Īg, s a szolg├Īltat├Īsok csak az arra jogosultak sz├Īm├Īra el├®rhet┼æ.
A szocialista felfog├Īs alapja term├®szetesen a teljes ├Īllami szerepv├Īllal├Īs.
Az egalitarianizmuson alapul├│ es├®lyegyenl┼æs├®g azt jelenti, hogy j├Čvedelemt┼æl ├®s t├Īrsadalmi st├Ītuszt├│l f├╝ggetlen├╝l, a sz├╝ks├®gletek alapj├Īn kell az eg├®szs├®g├╝gyi ell├Īt├Īst ny├║jtani, a finansz├Łroz├Īsban pedig mindenki fizet├®si k├®pess├®g├®nek f├╝ggv├®ny├®ben vesz r├®szt.
A hazai eg├®szs├®g├╝gyi ell├Īt├Īs az egalitarianizmuson alapszik, teh├Īt mindenki a k├®pess├®geinek megfelel┼æen fizet be egy k├Čz├Čs kock├Īzatk├Čz├Čss├®gbe, s sz├╝ks├®gletei szerint r├®szes├╝l az ell├Īt├Īsb├│l a befizetett ├Čsszegt┼æl ├®s t├Īrsadalmi helyzet├®t┼æl f├╝ggetlen├╝l. A szolg├Īltat├Īsi csomag pedig gyakorlatilag korl├Ītlan hozz├Īf├®r├®st biztos├Łt az ell├Īt├Īsok sz├®les k├Čr├®hez. A finansz├Łroz├Īsban az ├║gynevezett vertik├Īlis es├®lyegyenl┼æs├®g ├®rv├®nyes├╝l, teh├Īt a nagyobb j├Čvedelemmel rendelkez┼æk nagyobb r├®sz├®t v├Īllalj├Īk a befizet├®seknek, b├Īr az "ad├│z├Īs" nem progressz├Łv, csup├Īn ar├Īnyos, teh├Īt mindenki a j├Čvedelm├®nek adott h├Īnyad├Īt fizeti. Az ell├Īt├Īsban pedig horizont├Īlis m├®lt├Īnyoss├Īg ├®rv├®nyes├╝l; az azonos sz├╝ks├®gletekkel rendelkez┼æk azonos ar├Īnyban r├®szes├╝lnek a szolg├Īltat├Īsokb├│l.
Ez teh├Īt az elm├®let. Ezek alapj├Īn azt hiszem hosszasabb elm├®lked├®s n├®lk├╝l kijelenthetj├╝k, hogy t├®nyleg nincs val├│s es├®lyegyenl┼æs├®g sem az ell├Īt├Īsban, sem a befizet├®sekben(b├Īr ez ink├Ībb a rossz ad├│z├Īsi hajland├│s├Īggal f├╝gg ├Čssze). Az 1970-es ├®vekt┼æl kezdve k├®nyszer├╝l arra az eg├®szs├®gpolitika szerte a vil├Īgban, hogy k├Čzgazdas├Īgtani m├│dszerek seg├Łts├®g├®vel pr├│b├Īlja finansz├Łrozhat├│v├Ī tenni a szolg├Īltat├Īsokat ├®s az ell├Īt├│rendszert, t├Čbb-kevesebb sikerrel. Az├│ta ugyanis egyre ├®lesebben v├Īlik el - sz├Īmos okn├Īl fogva - az eg├®szs├®g├╝gyi kiad├Īsok n├Čveked├®s├®nek dinamik├Īja a nemzetgazdas├Īgi potenci├Īl n├Čveked├®s├®t┼æl. V├®lem├®nyem szerint ekkor sz┼▒nt meg a re├Īlis lehet┼æs├®g arra, hogy val├│s, klasszikus ├®rtelemben vett es├®lyegyenl┼æs├®g lehessen b├Īrmely eg├®szs├®g├╝gyi rendszerben. ├ērtem ezalatt azt az es├®lyegyenl┼æs├®get, amelyet a k├Čznyelvben emleget├╝nk, teh├Īt mindenki befizet egy ├Čsszeget, amelynek befizet├®s├®re a val├│s j├Čvedelme alapj├Īn(!) k├Čtelezett, majd mindig, minden ├Īllampolg├Īr, szoci├Īlis st├Ītusz├Īt├│l f├╝ggetlen├╝l megkapja a sz├╝ks├®gletei szerinti ell├Īt├Īst. Az igen gazdag orsz├Īgok (j├│ p├®lda a skandin├Īv orsz├Īgok eg├®szs├®g├╝gye) m├®g most is viszonylag j├│l tudj├Īk tartani ezt az elvet, de term├®szetesen ott sem t├Čk├®letes a rendszer ├®s hatalmas ├Īldozatok ├Īr├Īn tarthat├│ csak fenn. Az Egyes├╝lt ├üllamok a libertarianizmus ├║tj├Īt v├Īlasztotta, amely alapj├Īn az es├®lyegyenl┼æs├®g val├│ban megval├│sul a tengerent├║lon, ├Īm mindenki csak akkor jogosult ell├Īt├Īsra, ha befizette a borsos ├Īr├║ mag├Īnbiztos├Łt├Īst. Mindezek k├Čvetkezm├®nyek├®nt az eg├®szs├®g├╝gyi kiad├Īsok GDP viszony├Łtott ar├Īnya az USA-ban lassan el├®ri a 20 sz├Īzal├®kot (a legmagasabb a vil├Īgon), eg├®szs├®g├╝gyi mutat├│ik pedig k├Čzel sem korrel├Īlnak ezzel. S┼æt! A tengerent├║lon megt├Črt├®nt az, ami sz├Īmomra az ut├│bbi id┼æk egyik legmegd├Čbbent┼æbb eg├®szs├®g├╝gyi vonatkoz├Īs├║ h├Łre volt: az USA-ban a legalacsonyabb k├®pzetts├®g┼▒ ├®s szociokult├║r├Īlis helyzetben ├®l┼æ r├®teg sz├╝let├®skor v├Īrhat├│ ├®lettartama a kor├Ībbi ├®vekhez k├®pest cs├Čkkent! A mi defin├Łci├│nk szerint teh├Īt az Egyes├╝lt ├üllamokban t├Īvolr├│l sem val├│sul meg az es├®lyegyenl┼æs├®g elve, azonban saj├Īt meghirdetett ├®rt├®krendj├╝ket, a libertarianizmust jobban alkalmazz├Īk mint mi a magunk├®t.
Az itthoni viszonyok k├Čz├Čtt az es├®lyegyenl┼æs├®g hi├Īny├Īnak h├Ītter├®ben nem csak az eg├®szs├®g├╝gyi ├Īgazat hib├Īi ├Īllnak, a nagy m├®rt├®kben elt├®r┼æ szoci├Īlis-t├Īrsadalmi ├®s gazdas├Īgi helyzet, az elt├®r┼æ f├Čldrajzi helyzet, csal├Īdi ├Īllapot, ├®letkor, s┼æt a nem is befoly├Īsolja az ell├Īt├Īsok hozz├Īf├®rhet┼æs├®g├®t. Az eg├®szs├®g├╝gyi rendszer "saj├Īt" hib├Īi pedig leggyakrabban a sz┼▒k├Čs forr├Īsokb├│l ad├│dnak; ez alak├Łtotta ki az ├║jabban gyakorlatilag legaliz├Īlt h├Īlap├®nz rendszer├®t, a torz finansz├Łroz├Īsi rendszert (mely m├Īra od├Īig fajult, hogy egyes esetekben a finansz├Łroz├Īsi sz├╝ks├®gletek hat├Īrozz├Īk meg a ter├Īpi├Īt, nem pedig a beteg biol├│giai sz├╝ks├®gletei), a kapacit├Īsok sz┼▒k├Čss├®g├®t ├®s a hum├Īner┼æforr├Īs-hi├Īnyt.
A rohamosan n├Čvekv┼æ forr├Īsig├®ny ├®s az ehhez k├®pest ar├Īnytalanul kicsi gazdas├Īgi teljes├Łt┼æ-k├®pess├®g egyens├║lyba hoz├Īsa egy nagyon hossz├║ t├Īvon kezelend┼æ feladat. Azonban itthon az igazi baj a probl├®m├Īk "eltagad├Īsa", neg├Īl├Īsa, a hallgat├Īs, amely a rendszert (szem├®lyes ├®rdekek ok├Īn) tov├Ībb t├Īmogatja ├®s v├Īltozatlanul fenntartja. A lehet┼æs├®g meg nem ad├Īsa arra, hogy aki teheti, az igenis fizethessen be a hatalmas deficittel m┼▒k├Čd┼æ ├Īllami rendszerbe, igenis haszn├Īljuk ki a szabad kapacit├Īsokat ├®s n├®zz├╝k meg, hogy hol folyik val├│ban pazarl├│ gazd├Īlkod├Īs (vagy ink├Ībb hol nem). A lehet┼æs├®g meg nem ad├Īsa arra, hogy aki megteheti igenis fizethessen kieg├®sz├Łt┼æ biztos├Łt├Īst ├®s juthasson extra szolg├Īltat├Īsokhoz egy j├│l fel├®p├Łtett ├®s szigor├║an ellen┼ærz├Čtt mag├Īnbiztos├Łt├│i rendszerben, ├Łgy tehermentes├Łtve (a tov├Ībbra is k├Čtelez┼æen fizetend┼æ!) TB-kassz├Īt. Ja, mert ez nem lenne ├Čsszeegyeztethet┼æ az es├®lyegyenl┼æs├®g elv├®vel? Helyette ink├Ībb elveszi a lehet┼æs├®get m├Īst├│l az eleve sz┼▒k├Čs kapacit├Īsokkal m┼▒k├Čd┼æ ├Īllami rendszerben. Mert el fogja. A rendszer nem att├│l lesz m├®lt├Īnyos, ha senkinek nem engedj├╝k, hogy saj├Īt forr├Īsaib├│l t├Čbbet vagy m├Īsk├®pp fogyasszon, ha ezt nem m├Īs terh├®re teszi! Az es├®lyegyenl┼æs├®g lehet┼æs├®g├®t mi magunk vessz├╝k el azzal, hogy ├®vtizedek ├│ta hitegetj├╝k magunkat az egalitarianizmus elv├®nek fenntarthat├│s├Īg├Īr├│l val├│s szerkezeti ├Ītalakul├Īsok ├®s jelent┼æs forr├Īsb┼æv├Łt├®s n├®lk├╝l, mik├Čzben az elm├║lt 20-30 ├®v alatt ugyanolyan piaci viszonyok mellett voltunk-vagyunk k├®nytelenek fenntartani a saj├Īt eg├®szs├®g├╝gyi rendszer├╝nket, mint b├Īrki m├Īs a vil├Īgon. Csak m├Īsok, ellent├®tben vel├╝nk, legal├Ībb ┼æszint├®n bevallj├Īk a v├Īltoz├Īs sz├╝ks├®gess├®g├®t, pr├│b├Īlkoznak ├®s keresik a megold├Īst...
Teljes├Łtm├®nyvolumen korl├Īt, v├Īr├│list├Īk - ├║ton a kik├®nyszer├Łtett mag├Īnbiztos├Łt├│i piac fel├®?
qaly | 2013-01-08 21:01:10
 A mai napon jelent meg egy ├Łr├Īs a medicalonline.hu port├Īlon, miszerint egy ├║jabb rendelet alapj├Īn az eg├®szs├®gbiztos├Łt├Īsi p├®nzt├Īr megszigor├Łtja a volumenkorl├Īt 100 sz├Īzal├®ka ut├Īni teljes├Łt├®sek kifizet├®s├®t. Mi volt az eddigi gyakorlat ├®s mit jelent mindez?
A mai napon jelent meg egy ├Łr├Īs a medicalonline.hu port├Īlon, miszerint egy ├║jabb rendelet alapj├Īn az eg├®szs├®gbiztos├Łt├Īsi p├®nzt├Īr megszigor├Łtja a volumenkorl├Īt 100 sz├Īzal├®ka ut├Īni teljes├Łt├®sek kifizet├®s├®t. Mi volt az eddigi gyakorlat ├®s mit jelent mindez?
Az eg├®szs├®g├╝gyi szolg├Īltat├│k, k├│rh├Īzak, rendel┼æint├®zetek a fenntart├Īshoz sz├╝ks├®ges finansz├Łroz├Īst t├Čbb forr├Īsb├│l kapj├Īk. Ennek legnagyobb r├®sze a OEP-t┼æl kapott t├®teles finansz├Łroz├Īs, kisebb r├®sze pedig az ├®pp aktu├Īlis fenntart├│ ├Īltali befizet├®sek (├Čnkorm├Īnyzat, korm├Īnyzat). Ebb┼æl a bev├®telb┼æl kell az int├®zeteknek kifizetni a szakmai eszk├Čz├Čkt┼æl ├®s felszerel├®st┼æl kezdve a b├®reken, gy├│gyszeren kereszt├╝l a k├Čz├╝zemi sz├Īml├Īkig mindent. Hozz├Īteszem van olyan int├®zet, ahol ezeknek a bev├®teleknek t├Čbb, mint 90 sz├Īzal├®ka b├®rk├Člts├®gre megy el! A j├Īr├│- ├®s fekv┼æbeteg szakell├Īt├Īs finansz├Łroz├Īs├Īra (az OEP r├®sz├®r┼æl) ├║n. teljes├Łtm├®ny-alap├║ finansz├Łroz├Īsi rendszert alak├Łtottak ki, melynek l├®nyege - ahogy neve is mutatja - hogy az ell├Īt├Īs finansz├Łroz├Īsa a biztos├Łt├│ r├®sz├®r┼æl a szolg├Īltat├│ fel├® a lejelentett teljes├Łtm├®ny ut├Īn ├®s alapj├Īn t├Črt├®nik. Persze az egyes beavatkoz├Īsok ut├Īn finansz├Łrozott ├Čsszeg sok esetben m├®g mag├Īt az anyagk├Člts├®get sem fedezi... Ezek ut├Īn el├®g hamar f├®ny der├╝lt arra, hogy - l├®v├®n a szolg├Īltat├│ legnagyobb bev├®teli forr├Īsa a teljes├Łtm├®nyfinansz├Łroz├Īs - a k├│rh├Īzak a min├®l t├Čbb ell├Īt├Īs, teh├Īt a lehet┼æ legnagyobb "output" el┼æ├Īll├Łt├Īs├Īban lettek ├®rdekeltek. Hiszen a legnagyobb k├Člts├®g, a szem├®lyi jelleg┼▒ kiad├Īsok, illetve a k├Čz├╝zemi k├Člts├®gek havi szinten egy├®bk├®nt is v├Īltozatlanok, a n├Čvekv┼æ teljes├Łtm├®ny mellett emelked┼æ m┼▒k├Čd├®si k├Člts├®gek pedig ar├Īnyaikban elmaradnak az el┼æz┼æekt┼æl, r├Īad├Īsul a besz├Īll├Łt├│i hitelekkel nagyobb is a lehet┼æs├®g a kifizet├®sekkel val├│ k├®sedelemre. A nagyobb bev├®tel rem├®ny├®ben teh├Īt maximaliz├Īlt├Īk a teljes├Łtm├®nyt ├®s a kapacit├Īsok kihaszn├Īlts├Īg├Īt. Ez term├®szetesen r├Čvid t├Īvon is a k├Člts├®gek gyors emelked├®s├®hez vezetett, a lejelentett teljes├Łtm├®nyek kontrollja pedig igen neh├®zkes volt, megold├Īsk├®nt teh├Īt a korm├Īnyzat k├®nytelen volt meghat├Īrozni egy korl├Ītot (teljes├Łtm├®nyvolumen korl├Īt-TVK) ; eddig ├®s nem tov├Ībb, az egyes eg├®szs├®g├╝gyi int├®zm├®nyek ennyit ├®s ennyit teljes├Łthetnek (ez az int├®zked├®s r├Čgt├Čn kiv├Īl├│ t├Īptalajk├®nt szolg├Īlt k├╝l├Čnf├®le lobbitev├®kenys├®gre az int├®zetek r├®sz├®r┼æl). Az eddigi rendszerben az akt├Łv fekv┼æbeteg int├®zm├®nyekben a meghat├Īrozott TVK plafon (100%) feletti 10 sz├Īzal├®kot m├®g finansz├Łrozta az OEP, igaz, ekkor m├Īr csup├Īn az alapfinansz├Łroz├Īs 30 sz├Īzal├®k├Īt fizett├®k ki.
Kialakult teh├Īt Magyarorsz├Īgon egy olyan teljes├Łtm├®ny-alap├║ finansz├Łroz├Īs, amely v├®lem├®nyem szerint f├╝ggetlen a teljes├Łtm├®nyt┼æl, a val├│s kereslett┼æl ├®s a kapacit├Īsokt├│l is, r├Īad├Īsul mindezt siker├╝lt egy olyan torz ├Čszt├Čnz┼æi rendszerbe ├╝ltetni, hogy az szolg├Īltat├│k egyetlen ├®rdeke a min├®l magasabb progresszivit├Īsi szinten t├Črt├®n┼æ, azaz min├®l dr├Īg├Ībb ell├Īt├Īs. Mi├®rt ├Īll├Łtom mindezt?
-
F├╝ggetlen a teljes├Łtm├®nyt┼æl, mert gyakorlatilag minden k├│rh├Īz minden oszt├Īlya t├║lteljes├Łt, nem ritka a korl├Īt 100 sz├Īzal├®kos t├║ll├®p├®se sem, hisz a korl├Īt - k├Čsz├Čnhet┼æen az egyre sz┼▒k├Čsebb er┼æforr├Īsoknak - igen alacsony, ugyanakkor sz├Īmos olyan eset van, amikor a beteg ell├Īt├Īsa nem TVK k├®rd├®se, nem sz├Īm├Łt, hogy hogy ├Īll "az oszt├Īly kerete" . Ezek az ell├Īt├Īsok nem ker├╝lnek kifizet├®sre semmilyen forr├Īsb├│l! A finansz├Łroz├Īs teh├Īt egy bizonyos (el├®g alacsony) szintig k├Čveti a teljes├Łtm├®nyt, majd t├Čred├®k├®t ├®s v├®g├╝l semmit nem fedez.
-
F├╝ggetlen a kereslett┼æl, hisz legt├Čbb esetben hossz├║ v├Īr├│list├Īk ut├Īn juthatunk csak hozz├Ī (sokszor k├®s┼æn) a megfelel┼æ diagnosztik├Īhoz vagy ter├Īpi├Īhoz. F┼▒ny├Łr├│ elv szerint korl├Ītozz├Īk teh├Īt a hozz├Īf├®rhet┼æs├®get.
-
Ezzel ├Čsszef├╝gg├®sben f├╝ggetlen a kapacit├Īsokt├│l is, hisz a kihaszn├Īlts├Īg van, ahol 100 sz├Īzal├®kos, de sok helyen maradnak kihaszn├Īlatlan kapacit├Īsok, ├®ppen a fenntart├│i forr├Īsok sz┼▒k├Čss├®ge, teh├Īt az alacsony TVK ok├Īn. Kihaszn├Īlatlan kapacit├Īsok eset├®n teh├Īt ├®pp├║gy kialakulhat a hossz├║ v├Īr├│lista, mint ahogy kialakulhat el├®gs├®ges forr├Īs melletti sz┼▒k├Čs kapacit├Īs eset├®n is.
-
Minden szerepl┼ænek, az alapell├Īt├│ h├Īziorvost├│l a szakrendel┼æn kereszt├╝l a fekv┼æbeteg-ell├Īt├Īst v├®gz┼æ int├®zetekig a beteg mind magasabb szintre "nyom├Īsa" az ├®rdeke a fenti t├®nyez┼æk miatt; az eleve deficitet gerjeszt┼æ finansz├Łroz├Īsnak k├Čsz├Čnhet┼æen eg├®sz egyszer┼▒en nem ├®ri meg ell├Ītni a beteget, ha az ell├Īt├Īs m├Īr egy kicsit is t├Čbb er┼æforr├Īst is ig├®nyelne. A magasabb szint┼▒ ell├Īt├Īs pedig feleslegesen magas k├Člts├®get jelent, nem is besz├®lve a beteg ├Īltal indokolatlanul ig├®nybe vett k├│rh├Īzi ├Īgyr├│l, t├Īpp├®nzr┼æl, sokszor hosszabb gy├│gyul├Īsr├│l ├®s ez├Īltal hosszabb munkaid┼æ-kies├®sekr┼æl.
A rendeletben foglalt v├Īltoz├Īs pedig igen egyszer┼▒. 2013 janu├Īrj├Īt├│l az akt├Łv fekv┼æbeteg-ell├Īt├Īsban 110% helyett csak 104 sz├Īzal├®kig finansz├Łroz az OEP ├®s a t├║lteljes├Łtett 4 sz├Īzal├®kot is csup├Īn az alapd├Łj 25 sz├Īzal├®k├Īban finansz├Łrozza az eddigi 30% helyett. A j├Īr├│beteg ell├Īt├Īsban a maximum a TVK 108%-a lett, a 8 sz├Īzal├®kos t├║ll├®p├®st pedig 20%-ban finansz├Łrozza az eg├®szs├®gp├®nzt├Īr (kor├Ībban 110%-ig 30%-ot, majd 120%-ig 20%-ot fizettek ki).
K├Čvetkezm├®nyk├®nt v├®lem├®nyem szerint egyr├®szr┼æl m├®g hosszabb v├Īr├│list├Īk, rosszabb k├│rh├Īzi k├Čr├╝lm├®nyek ├®s m├®g nagyobb betegel├®gedetlens├®g v├Īrhat├│. M├Īsr├®szr┼æl a cs├Čkkentett finansz├Łroz├Īs r├®v├®n a besz├Īll├Łt├│i hitel├Īllom├Īny elker├╝lhetetlen n├Čveked├®se tov├Ībb fokozhatja mind a besz├Īll├Łt├│i ├Īrak n├Čveked├®s├®t (ne legy├╝nk na├Łvak, a besz├Īll├Łt├│k a kiesett bev├®teleik, vagy az esetlegesen felvett saj├Īt hiteleik kamatait is k├®nytelenek az ├Īrba ├®p├Łteni), mind pedig a s├║lyos tartoz├Īsok k├Čz├Čtt minduntalan kialakul├│ korrupci├│ m├®rt├®k├®t. Mindezt n├®h├Īny milli├Īrd forint megsp├│rol├Īsa ├®rdek├®ben.
Mindezek ut├Īn tov├Ībb fog n┼æni ugyanakkor az ig├®ny (vagy nevezz├╝k k├®nyszer├Łtett keresletnek?) a mag├Īnszolg├Īltat├Īsok ├®s a mag├Īnbiztos├Łt├Īsok ir├Īnt, amelyeket egy├®bk├®nt ├®ppen 2013 janu├Īr 01-t┼æl biztos├Łthat a munk├Īltat├│ ad├│mentes juttat├Īs form├Īj├Īban. ├ültal├Īban nagyon t├Īvol ├Īll t┼ælem mindenf├®le h├Ītt├®ralkuk v├Łzion├Īl├Īsa ├®s ├Čsszeesk├╝v├®s-elm├®letek gy├Īrt├Īsa, de a jelen helyzet engem is egyre ink├Ībb errefel├® sodor... Hisz ├Łgy egyre t├Čbb ember fogja feltenni mag├Īnak (r├®szben jogosan) a k├®rd├®st: minek is fizetem a t├Īrsadalombiztos├Łt├Īst? ├ēs mi├®rt is ne ig├®nyeljek mag├Īnbiztos├Łt├Īst?
 Sokan j├Īrnak, j├Īrunk mind gyakrabban privatiz├Īlt, mag├Īnk├®zben l├®v┼æ szakrendel┼ækbe, n├®h├Īny szakm├Īban, mint p├®ld├Īul a n┼ægy├│gy├Īszat kifejezetten elterjedt form├Īja ez a betegell├Īt├Īsnak. A priv├Īt, for-profit eg├®szs├®g├╝gyi ell├Īt├Īs term├®szetes jelens├®g, a vil├Īgon m├Īshol is megjelenik, betegek ├®s szolg├Īltat├│k egyar├Īnt el┼ænyh├Čz jutnak ├Īltala. Itthon olykor viszont n├®h├Īny alapvet┼æ gond mer├╝l fel...
Sokan j├Īrnak, j├Īrunk mind gyakrabban privatiz├Īlt, mag├Īnk├®zben l├®v┼æ szakrendel┼ækbe, n├®h├Īny szakm├Īban, mint p├®ld├Īul a n┼ægy├│gy├Īszat kifejezetten elterjedt form├Īja ez a betegell├Īt├Īsnak. A priv├Īt, for-profit eg├®szs├®g├╝gyi ell├Īt├Īs term├®szetes jelens├®g, a vil├Īgon m├Īshol is megjelenik, betegek ├®s szolg├Īltat├│k egyar├Īnt el┼ænyh├Čz jutnak ├Īltala. Itthon olykor viszont n├®h├Īny alapvet┼æ gond mer├╝l fel...
1. a kett┼æs finansz├Łroz├Īs: amennyiben "fizet┼æs" eg├®szs├®g├╝gyi szolg├Īltat├│t vesz├╝nk ig├®nybe soha ne mutassunk be TAJ-k├Īrty├Īt! Sz├Īmos priv├Īt szolg├Īltat├│n├Īl elk├®rik a beteg TAJ-k├Īrty├Īj├Īt, holott ez az irat egy ├Īltalunk fizetett m├Īsik (├Īllami) biztos├Łt├│val k├Čt├Čtt meg├Īllapod├Īsunk "bizony├Łt├®ka", seg├Łts├®g├®vel az ├Īllami int├®zm├®nyek ├Īltal biztos├Łtott szolg├Īltat├Īsokat vehetj├╝k ig├®nybe, ehhez a priv├Īt szolg├Īltat├│nak semmi k├Čze! V├®geredm├®nyk├®nt pedig sz├Īmos esetben az ├Īltalunk fizetett d├Łjon fel├╝l a mag├Īnszolg├Īltat├│ az OEP-el k├Čt├Čtt szerz┼æd├®s ├®s a TAJ-sz├Īmunk alapj├Īn az eg├®szs├®g├╝gyi alapb├│l ├║jabb ├Čsszeget zsebel be.
2. a megfelel┼æ k├Čzpontos├Łtott, standardiz├Īlt szakmai min┼æs├®g-ellen┼ærz├®s hi├Īnya: ez term├®szetesen nem azt jelenti, hogy az egyes szolg├Īltat├│k, mag├Īnrendel┼æk ne feleln├®nek a hivatalos min┼æs├®gv├®delmi vagy higi├®niai el┼æ├Łr├Īsoknak. Ellenben viszont a szigor├║an vett szakmai kontroll jelenleg v├®lem├®nyem szerint nem megfelel┼æen biztos├Łtott, a betegek szakmai ├®rdekv├®delme legal├Ībbis hi├Īnyos. El├®g ehhez az egyik legink├Ībb kedvelt, viszonylag j├│l finansz├Łrozott, ├®s ez├®rt sok helyen "kiszervezett" szakm├Īt, a (for-profit) k├®palkot├│ diagnosztik├Īt felhozni p├®ldak├®nt; a c├®l a min├®l t├Čbb OEP finansz├Łrozott, illetve "fizet┼æs" beteg vizsg├Īlata adott id┼æn bel├╝l, a legkevesebb k├Člts├®ggel. V├®geredm├®nyben pedig ez ├│hatatlanul min┼æs├®groml├Īshoz vezet, aminek csakis a beteg issza meg a lev├®t, ak├Īr fizet, ak├Īr nem.
3. az egyik legnagyobb gond pedig v├®lem├®nyem szerint az, hogy a lakoss├Īg, annak ellen├®re, hogy fizeti a biztos├Łt├Īst (legal├Ībbis az a k├Čzel 4 milli├│ lakos...) egyre ink├Ībb r├Ī van k├®nyszer├Łtve arra, hogy mag├Īnszolg├Īltat├Īsokat vegyen ig├®nybe, azaz kett┼æs finansz├Łroz├Īs folyik az ├Īgazatban; hi├Ība fizet, a volumenkorl├Ītoz├Īs miatt egyszer┼▒en nem jut hozz├Ī az ell├Īt├Īshoz. Od├Īig jutottunk, hogy h├│napokat kell v├Īrni egy endokrinol├│giai szakrendel├®sre, egy aspir├Īci├│s citol├│giai vizsg├Īlatra (onkol├│giai diagnosztik├Īra), vagy a k├®palkot├│ diagnosztik├Īra. Mire a diagn├│zis fel├Īll, a ter├Īpia k├Člts├®ge j├│ esetben sokszoros, rossz esetben pedig m├Īr k├®s┼æ... Lassan m├Īr a fekv┼æbeteg szakell├Īt├Īsban is megjelenik a kereslet a "fizet┼æs" szolg├Īltat├Īsokra (a nagyobb k├Člts├®gek ellen├®re).
Persze sz├Īmos probl├®m├Īt lehetne m├®g felvetni az itthoni, egyel┼ære el├®g esetlegesen ├®s ├Ītl├Īthatatlanul m┼▒k├Čd┼æ priv├Īt eg├®szs├®g├╝gyi szolg├Īltat├│i "h├Īl├│zattal" kapcsolatban. J├│magam nem vagyok a mag├Īnszolg├Īltat├Īsok ellen, s┼æt, emellett az ├Īllami eg├®szs├®g├╝gy mellett sajnos mind nagyobb sz├╝ks├®g├®t l├Ītom, ├®s hiszem, hogy a mag├Īnbiztos├Łt├Īsok t├®rnyer├®s├®vel egyre nagyobb szerepet is fog kapni a k├®rd├®s. Pont emiatt ├®rzem s├╝rget┼ænek hogy egy ├Ītl├Īthat├│, j├│l szab├Īlyozott ├®s mindenki sz├Īm├Īra vil├Īgos hat├Īrok ment├®n fel├®p├╝lt eg├®szs├®g├╝gyi mag├Īnszolg├Īltat├│i rendszer t├Īruljon el├®nk. Ez mind a szolg├Īltat├│k, mind a biztos├Łt├│k, mind a betegek j├│l felfogott ├®rdeke, a piacba vetett bizalom ├®s biztons├Īg├®rzet n├®lk├╝l m├®g az eml├Łtett k├®nyszer├Łt┼æ t├®nyez┼æk ellen├®re is elk├®pzelhetetlen tartom, hogy megjelenjen a mag├Īnbiztos├Łt├Īsok ir├Īnti megfelel┼æ kereslet.
