A k├®rd├®s sajnos egyre ink├Ībb k├Člt┼æi. A medicalonline.hu tette k├Čzz├® azt a Budapesti Teljes├Łtm├®nymenedzsment Kutat├│k├Čzpont ├Īltal k├®sz├Łtett tanulm├Īnyt, melyben azt vizsg├Īlt├Īk, hogy az egyes magyarorsz├Īgi kist├®rs├®gek "eg├®szs├®g├╝gyi javakat" ├®rint┼æ (egy├®bk├®nt igen elt├®r┼æ) fogyaszt├Īsa milyen ├Čsszef├╝gg├®st mutat az adott ter├╝let demogr├Īfiai, t├Īrsadalmi-szoci├Īlis jellemz┼æivel. El┼ære lel├Čv├Čm a csattan├│t: az ├®g vil├Īgon semmilyet. Az ├│ri├Īsi ter├╝leti k├╝l├Čnb├Čz┼æs├®gek ellen├®re ugyanis semmilyen re├Īlis magyar├Īzat (├®rtsd logikus, val├│s eg├®szs├®g├╝gyi indok) nincs az anom├Īli├Īra.
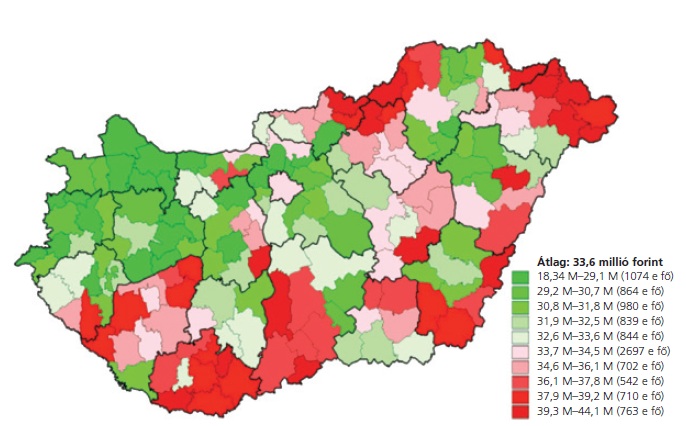 Kist├®rs├®gi "t├║lfogyaszt├Īs" - piros sz├Łnnel az ├Ītlagt├│l val├│ nagyobb elt├®r├®s, az ell├Īt├Īsra jut├│ k├Člts├®gek lak├│hely szerint, nem pedig az ell├Īt├│hely szerint sz├Īmolva (Budapesti Teljes├Łtm├®nymenedzsment Kutat├│k├Čzpont)
Kist├®rs├®gi "t├║lfogyaszt├Īs" - piros sz├Łnnel az ├Ītlagt├│l val├│ nagyobb elt├®r├®s, az ell├Īt├Īsra jut├│ k├Člts├®gek lak├│hely szerint, nem pedig az ell├Īt├│hely szerint sz├Īmolva (Budapesti Teljes├Łtm├®nymenedzsment Kutat├│k├Čzpont)
A tanulm├Īny szerz┼æi szerint mintegy 60 milli├Īrd forint folyik el az eg├®szs├®g├╝gyben tiszt├Īzatlan indik├Īci├│k ment├®n, azaz a fekv┼æbeteg-ell├Īt├Īsra sz├Īnt teljes kassza mintegy h├║sz sz├Īzal├®k├Īnak felhaszn├Īl├Īsa teljesen f├╝ggetlen a val├│s sz├╝ks├®gletekt┼æl. Mi id├®zheti el┼æ ezt a v├Īratlan(?) helyzetet?
Az akt├Łv fekv┼æbeteg-ell├Īt├Īs finansz├Łroz├Īsa ├║n. HBCS-k (homog├®n betegs├®gcsoport) alapj├Īn t├Črt├®nik, ez azt jelenti, hogy egy-egy fekv┼æell├Īt├Īst az OEP megfelel┼æ csoportokba rendez, majd ez alapj├Īn fizet egy bizonyos ├Čsszeget a k├│rh├Īz sz├Īm├Īra. Ez prospekt├Łv finansz├Łroz├Īst jelent, az ell├Īt├Īs k├Člts├®geit tulajdonk├®ppen el┼ære meghat├Īrozz├Īk (egy elvi ├Ītlag├®rt├®ket figyelembe v├®ve az adott beavatkoz├Īsra vonatkoztatva), majd maga a kifizet├®s term├®szetesen retrospekt├Łve folyik a lejelentett „teljes├Łtm├®ny” ut├Īn. Az int├®zm├®nyek teh├Īt a lejelentett esetek ut├Īn kapj├Īk a t├®r├Łt├®st, melyeket feloszthatunk nagy vonalakban s├╝rg┼æss├®gi, m┼▒t├®tes, nem m┼▒t├®tes ├®s „sz├Čv┼ædm├®nyes” kateg├│ri├Īkra. ├ültal├Īnoss├Īgban tal├Īn elmondhat├│, hogy min├®l dr├Īg├Ībb egy beavatkoz├Īs, min├®l t├Čbb a v├Īratlan sz├Čv├Čdm├®ny, vagy plusz (v├Īratlan) vizsg├Īlatra van sz├╝ks├®g, ann├Īl vesztes├®gesebb az adott eset, hisz az ├Ītlagnak kalkul├Īlt finansz├Łroz├Īst├│l val├│ elt├®r├®se is ann├Īl nagyobb lesz, ezzel azonban a prospekt├Łve meghat├Īrozott HBCS finansz├Łroz├Īs m├Īr nem sz├Īmol. A legt├Čbb k├Člts├®get term├®szetesen a nem m┼▒t├®tes esetekn├®l lehet visszafogni, hisz itt kiss├® szabadabban sp├│rolhat az int├®zm├®ny az ├Ītlagfinansz├Łroz├Īshoz k├®pest, m├Łg a m┼▒t├®tes esetekben a m┼▒szer-, hum├Īner┼æforr├Īs- m┼▒t┼æfelhaszn├Īl├Īs stb. k├Čtelez┼æen felmer├╝l┼æ k├Člts├®gk├®nt jelennek meg, ├Łgy a beavatkoz├Īsok nagy r├®sze - k├Čsz├Čnhet┼æen a sz┼▒k├Čs finansz├Łroz├Īsnak - ├│hatatlanul vesztes├®ges lesz. Vegy├╝nk p├®ld├Īul egy v├Īllalkoz├Īst, mely havonta egymilli├│ forintos leh├Łvhat├│ k├Člts├®gvet├®ssel rendelkezik, a v├Īllalat fix k├Člts├®geinek nagy r├®sz├®t pedig a szem├®lyi r├Īford├Łt├Īsok ├®s a k├Čz├╝zemi d├Łjak jelentik, egyebekben v├Īlaszthat n├®h├Īny j├│sz├Īg termel├®se k├Čz├Čtt, melyeknek el┼æ├Īll├Łt├Īsi k├Člts├®ge, teh├Īt forr├Īsig├®nye k├╝l├Čnb├Čz┼æ, r├Īad├Īsul van olyan term├®k, f┼æk├®nt a dr├Īg├Ībbak, amely ut├Īn kevesebbet kap, mint amennyibe az neki ker├╝lt. Az egymilli├│ forintos keret leh├Łv├Īsa a v├Īllalat sz├Īm├Īra teh├Īt ├║gy c├®lszer┼▒, hogy a profitot hoz├│ term├®keket termelje, ha lehet r├Īad├Īsul n├®mi anyag sp├│rol├Īssal, k├╝l├Čnben m├®g a fix k├Člts├®geit sem fogja tudni fedezni. Ugyanerre az anal├│gi├Īra: adott teh├Īt egy k├Člts├®gvet├®si int├®zm├®ny, melynek finansz├Łroz├Īs├Īt a neki meg├Łt├®lt TVK hat├Īrozza meg (az ├®ves TVK, b├Īr minim├Īlis v├Īltoz├Īst enged, de alapvet┼æen 1/12-ed r├®szekre osztott az ├®v sor├Īn); a beavatkoz├Īsok ut├Īn j├Īr├│ finansz├Łroz├Īs lesz az a sz├╝ks├®gletekt┼æl f├╝ggetlen ├Čszt├Čnz┼ærendszer, mely az ell├Īt├Īsok ar├Īny├Īt, alakul├Īs├Īt meghat├Īrozza. A szolg├Īltat├│ induk├Īlta kereslet pedig kiv├Īl├│ asszisztenci├Īt jelent ehhez a rendszerhez; a keresletet, teh├Īt a betegek orvoshoz fordul├Īsi kedv├®t ├®s ar├Īny├Īt az inform├Īci├│s asszimetria ├®s a paternalisztikus berendezked├®s teszi lehet┼æv├®. T├Čbbek k├Čz├Čtt ez is k├Čzrej├Ītszik abban, hogy ├│ri├Īsi t├║lfogyaszt├Īs alakulhat ki egyes r├®gi├│kban, mely v├®gs┼æ soron csup├Īn az int├®zm├®nyek t├║l├®l├®s├®t szolg├Īlja (nem hib├Īztatava ├®rte mag├Īt az int├®zm├®nyt!). R├Īad├Īsul - a rendszer jelleg├®b┼æl ad├│d├│an, hisz a finansz├Łroz├Īs minden szinten vesztes├®ges – a t├║lfogyaszt├Īs jelent┼æs r├®sze az ell├Īt├│rendszer legdr├Īg├Ībb szintj├®n, az akt├Łv fekv┼æbeteg-ell├Īt├Īsban realiz├Īl├│dik akkor is, amikor azt szakmai szempontok nem indokoln├Īk; a nehezebb, ├Čsszetettebb ├®s dr├Īg├Ībb esetek ell├Īt├Īs├Īban az als├│bb szintek (alap- ├®s j├Īr├│beteg-szakell├Īt├Īs) ellen├®rdekeltt├® v├Īlnak. Az akt├Łv ├Īgyak sz├Īm├Īnak cs├Čkkent├®se pedig jelent┼æs bev├®telkies├®st jelenthet ├®s az adott int├®zm├®ny fennmarad├Īs├Īt vesz├®lyeztetheti.
A fentiek f├®ny├®ben nem is csoda, hogy mind a k├│rh├Īzi elbocs├Īt├Īsok sz├Īm├Īban (teh├Īt a befekv├®sek sz├Īm├Īban), mind az ├Ītlagos bennfekv├®si id┼æben jelesked├╝nk (WHO adatb├Īzis, 2009):
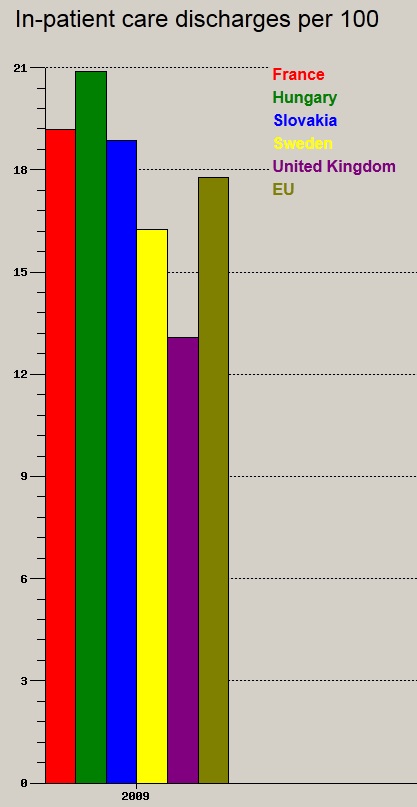
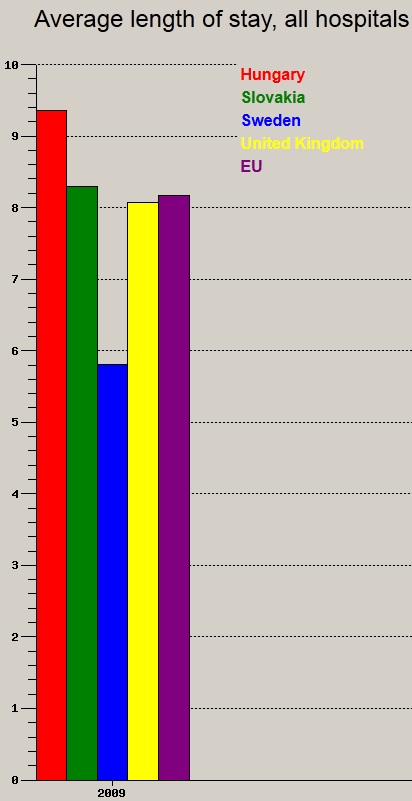
V├®gs┼æ soron teh├Īt a tanulm├Īny is ugyanarra a t├®nyre vil├Īg├Łt r├Ī, amit m├Īr n├®h├Īny kor├Ībbi ├Łr├Īsomban is kiemeltem, t├Čbbek k├Čz├Čtt a hepatitis-ell├Īt├Īs kapcs├Īn kialakult anom├Īli├Īk eset├®ben is; nem a val├│s ig├®nyek ├®s sz├╝ks├®gletek alak├Łtj├Īk az ell├Īt├Īst, hanem maga a finasz├Łroz├Īs, ├®s ezzel egy├╝tt a rendszer- ├®s betegidegen ├®rdekek ├®s ├Čszt├Čnz┼æk. A hepatitis-├╝gy kapcs├Īn, a k├®sleked┼æ laborat├│riumi vizsg├Īlatok ok├Īn is olvashattuk az ombudsmani jelent├®sben: „Az ├Īllamtitk├Īr a GYEMSZI vizsg├Īlat├Īnak eredm├®ny├®t is rendelkez├®semre bocs├Ītotta, mely szerint a PCR vizsg├Īlatra t├Črt├®n┼æ v├Īrakoz├Īs oka els┼æsorban az, hogy a laborok ink├Ībb m├Īs, nyeres├®gesebb vizsg├Īlatokat v├®geznek el a rendelkez├®sre ├Īll├│ keret├╝k terh├®re.”
Ugyanez a jelen tanulm├Īnyban ├Łgy hangzik, imm├Īr ├Īltal├Īnos├Łtva:
„ • a beteg a l├Īb├Īval nem a sz├╝ks├®gleteirôl szavaz;
• term├®szetes beteg├║t nem l├®tezik, csak olyan, amit az int├®zm├®nyrendszer a maga ├®rdekei ment├®n kialak├Łt;
• az ell├Īt├Īsok egy r├®sz├®t az ell├Īt├│rendszer saj├Īt maga, a saj├Īt fenntart├Īsa ├®rdek├®ben gener├Īlja.”!
Alapvet┼æ strukt├║r├Īlis ├Ītalak├Łt├Īsokra (az alap- ├®s j├Īr├│beteg-szakell├Īt├Īs meger┼æs├Łt├®se) ├®s a finansz├Łroz├Īsi politika ├Ītszab├Īs├Īra (a beavatkoz├Īsok val├│s ├Īr├Īnak t├®r├Łt├®se, k├Člts├®ghat├®konys├Īgi t├Črekv├®sekkel ├®s j├Īr├│beteg-ell├Īt├Īsi ├Čszt├Čnz┼ækkel) lenne sz├╝ks├®g ahhoz, hogy az egy├®bk├®nt is sz┼▒k├Čs forr├Īsokat val├│ban hat├®konyan tudjuk felhaszn├Īlni. A val├│di sz├╝ks├®gleteket mutat├│ betegutak addig nem tudnak kialakulni, am├Łg a rendszer ├Čnmag├Īnak gener├Īlja azokat.
Teljes├Łtm├®nyvolumen korl├Īt, v├Īr├│list├Īk - ├║ton a kik├®nyszer├Łtett mag├Īnbiztos├Łt├│i piac fel├®?
qaly | 2013-01-08 21:01:10
 A mai napon jelent meg egy ├Łr├Īs a medicalonline.hu port├Īlon, miszerint egy ├║jabb rendelet alapj├Īn az eg├®szs├®gbiztos├Łt├Īsi p├®nzt├Īr megszigor├Łtja a volumenkorl├Īt 100 sz├Īzal├®ka ut├Īni teljes├Łt├®sek kifizet├®s├®t. Mi volt az eddigi gyakorlat ├®s mit jelent mindez?
A mai napon jelent meg egy ├Łr├Īs a medicalonline.hu port├Īlon, miszerint egy ├║jabb rendelet alapj├Īn az eg├®szs├®gbiztos├Łt├Īsi p├®nzt├Īr megszigor├Łtja a volumenkorl├Īt 100 sz├Īzal├®ka ut├Īni teljes├Łt├®sek kifizet├®s├®t. Mi volt az eddigi gyakorlat ├®s mit jelent mindez?
Az eg├®szs├®g├╝gyi szolg├Īltat├│k, k├│rh├Īzak, rendel┼æint├®zetek a fenntart├Īshoz sz├╝ks├®ges finansz├Łroz├Īst t├Čbb forr├Īsb├│l kapj├Īk. Ennek legnagyobb r├®sze a OEP-t┼æl kapott t├®teles finansz├Łroz├Īs, kisebb r├®sze pedig az ├®pp aktu├Īlis fenntart├│ ├Īltali befizet├®sek (├Čnkorm├Īnyzat, korm├Īnyzat). Ebb┼æl a bev├®telb┼æl kell az int├®zeteknek kifizetni a szakmai eszk├Čz├Čkt┼æl ├®s felszerel├®st┼æl kezdve a b├®reken, gy├│gyszeren kereszt├╝l a k├Čz├╝zemi sz├Īml├Īkig mindent. Hozz├Īteszem van olyan int├®zet, ahol ezeknek a bev├®teleknek t├Čbb, mint 90 sz├Īzal├®ka b├®rk├Člts├®gre megy el! A j├Īr├│- ├®s fekv┼æbeteg szakell├Īt├Īs finansz├Łroz├Īs├Īra (az OEP r├®sz├®r┼æl) ├║n. teljes├Łtm├®ny-alap├║ finansz├Łroz├Īsi rendszert alak├Łtottak ki, melynek l├®nyege - ahogy neve is mutatja - hogy az ell├Īt├Īs finansz├Łroz├Īsa a biztos├Łt├│ r├®sz├®r┼æl a szolg├Īltat├│ fel├® a lejelentett teljes├Łtm├®ny ut├Īn ├®s alapj├Īn t├Črt├®nik. Persze az egyes beavatkoz├Īsok ut├Īn finansz├Łrozott ├Čsszeg sok esetben m├®g mag├Īt az anyagk├Člts├®get sem fedezi... Ezek ut├Īn el├®g hamar f├®ny der├╝lt arra, hogy - l├®v├®n a szolg├Īltat├│ legnagyobb bev├®teli forr├Īsa a teljes├Łtm├®nyfinansz├Łroz├Īs - a k├│rh├Īzak a min├®l t├Čbb ell├Īt├Īs, teh├Īt a lehet┼æ legnagyobb "output" el┼æ├Īll├Łt├Īs├Īban lettek ├®rdekeltek. Hiszen a legnagyobb k├Člts├®g, a szem├®lyi jelleg┼▒ kiad├Īsok, illetve a k├Čz├╝zemi k├Člts├®gek havi szinten egy├®bk├®nt is v├Īltozatlanok, a n├Čvekv┼æ teljes├Łtm├®ny mellett emelked┼æ m┼▒k├Čd├®si k├Člts├®gek pedig ar├Īnyaikban elmaradnak az el┼æz┼æekt┼æl, r├Īad├Īsul a besz├Īll├Łt├│i hitelekkel nagyobb is a lehet┼æs├®g a kifizet├®sekkel val├│ k├®sedelemre. A nagyobb bev├®tel rem├®ny├®ben teh├Īt maximaliz├Īlt├Īk a teljes├Łtm├®nyt ├®s a kapacit├Īsok kihaszn├Īlts├Īg├Īt. Ez term├®szetesen r├Čvid t├Īvon is a k├Člts├®gek gyors emelked├®s├®hez vezetett, a lejelentett teljes├Łtm├®nyek kontrollja pedig igen neh├®zkes volt, megold├Īsk├®nt teh├Īt a korm├Īnyzat k├®nytelen volt meghat├Īrozni egy korl├Ītot (teljes├Łtm├®nyvolumen korl├Īt-TVK) ; eddig ├®s nem tov├Ībb, az egyes eg├®szs├®g├╝gyi int├®zm├®nyek ennyit ├®s ennyit teljes├Łthetnek (ez az int├®zked├®s r├Čgt├Čn kiv├Īl├│ t├Īptalajk├®nt szolg├Īlt k├╝l├Čnf├®le lobbitev├®kenys├®gre az int├®zetek r├®sz├®r┼æl). Az eddigi rendszerben az akt├Łv fekv┼æbeteg int├®zm├®nyekben a meghat├Īrozott TVK plafon (100%) feletti 10 sz├Īzal├®kot m├®g finansz├Łrozta az OEP, igaz, ekkor m├Īr csup├Īn az alapfinansz├Łroz├Īs 30 sz├Īzal├®k├Īt fizett├®k ki.
Kialakult teh├Īt Magyarorsz├Īgon egy olyan teljes├Łtm├®ny-alap├║ finansz├Łroz├Īs, amely v├®lem├®nyem szerint f├╝ggetlen a teljes├Łtm├®nyt┼æl, a val├│s kereslett┼æl ├®s a kapacit├Īsokt├│l is, r├Īad├Īsul mindezt siker├╝lt egy olyan torz ├Čszt├Čnz┼æi rendszerbe ├╝ltetni, hogy az szolg├Īltat├│k egyetlen ├®rdeke a min├®l magasabb progresszivit├Īsi szinten t├Črt├®n┼æ, azaz min├®l dr├Īg├Ībb ell├Īt├Īs. Mi├®rt ├Īll├Łtom mindezt?
-
F├╝ggetlen a teljes├Łtm├®nyt┼æl, mert gyakorlatilag minden k├│rh├Īz minden oszt├Īlya t├║lteljes├Łt, nem ritka a korl├Īt 100 sz├Īzal├®kos t├║ll├®p├®se sem, hisz a korl├Īt - k├Čsz├Čnhet┼æen az egyre sz┼▒k├Čsebb er┼æforr├Īsoknak - igen alacsony, ugyanakkor sz├Īmos olyan eset van, amikor a beteg ell├Īt├Īsa nem TVK k├®rd├®se, nem sz├Īm├Łt, hogy hogy ├Īll "az oszt├Īly kerete" . Ezek az ell├Īt├Īsok nem ker├╝lnek kifizet├®sre semmilyen forr├Īsb├│l! A finansz├Łroz├Īs teh├Īt egy bizonyos (el├®g alacsony) szintig k├Čveti a teljes├Łtm├®nyt, majd t├Čred├®k├®t ├®s v├®g├╝l semmit nem fedez.
-
F├╝ggetlen a kereslett┼æl, hisz legt├Čbb esetben hossz├║ v├Īr├│list├Īk ut├Īn juthatunk csak hozz├Ī (sokszor k├®s┼æn) a megfelel┼æ diagnosztik├Īhoz vagy ter├Īpi├Īhoz. F┼▒ny├Łr├│ elv szerint korl├Ītozz├Īk teh├Īt a hozz├Īf├®rhet┼æs├®get.
-
Ezzel ├Čsszef├╝gg├®sben f├╝ggetlen a kapacit├Īsokt├│l is, hisz a kihaszn├Īlts├Īg van, ahol 100 sz├Īzal├®kos, de sok helyen maradnak kihaszn├Īlatlan kapacit├Īsok, ├®ppen a fenntart├│i forr├Īsok sz┼▒k├Čss├®ge, teh├Īt az alacsony TVK ok├Īn. Kihaszn├Īlatlan kapacit├Īsok eset├®n teh├Īt ├®pp├║gy kialakulhat a hossz├║ v├Īr├│lista, mint ahogy kialakulhat el├®gs├®ges forr├Īs melletti sz┼▒k├Čs kapacit├Īs eset├®n is.
-
Minden szerepl┼ænek, az alapell├Īt├│ h├Īziorvost├│l a szakrendel┼æn kereszt├╝l a fekv┼æbeteg-ell├Īt├Īst v├®gz┼æ int├®zetekig a beteg mind magasabb szintre "nyom├Īsa" az ├®rdeke a fenti t├®nyez┼æk miatt; az eleve deficitet gerjeszt┼æ finansz├Łroz├Īsnak k├Čsz├Čnhet┼æen eg├®sz egyszer┼▒en nem ├®ri meg ell├Ītni a beteget, ha az ell├Īt├Īs m├Īr egy kicsit is t├Čbb er┼æforr├Īst is ig├®nyelne. A magasabb szint┼▒ ell├Īt├Īs pedig feleslegesen magas k├Člts├®get jelent, nem is besz├®lve a beteg ├Īltal indokolatlanul ig├®nybe vett k├│rh├Īzi ├Īgyr├│l, t├Īpp├®nzr┼æl, sokszor hosszabb gy├│gyul├Īsr├│l ├®s ez├Īltal hosszabb munkaid┼æ-kies├®sekr┼æl.
A rendeletben foglalt v├Īltoz├Īs pedig igen egyszer┼▒. 2013 janu├Īrj├Īt├│l az akt├Łv fekv┼æbeteg-ell├Īt├Īsban 110% helyett csak 104 sz├Īzal├®kig finansz├Łroz az OEP ├®s a t├║lteljes├Łtett 4 sz├Īzal├®kot is csup├Īn az alapd├Łj 25 sz├Īzal├®k├Īban finansz├Łrozza az eddigi 30% helyett. A j├Īr├│beteg ell├Īt├Īsban a maximum a TVK 108%-a lett, a 8 sz├Īzal├®kos t├║ll├®p├®st pedig 20%-ban finansz├Łrozza az eg├®szs├®gp├®nzt├Īr (kor├Ībban 110%-ig 30%-ot, majd 120%-ig 20%-ot fizettek ki).
K├Čvetkezm├®nyk├®nt v├®lem├®nyem szerint egyr├®szr┼æl m├®g hosszabb v├Īr├│list├Īk, rosszabb k├│rh├Īzi k├Čr├╝lm├®nyek ├®s m├®g nagyobb betegel├®gedetlens├®g v├Īrhat├│. M├Īsr├®szr┼æl a cs├Čkkentett finansz├Łroz├Īs r├®v├®n a besz├Īll├Łt├│i hitel├Īllom├Īny elker├╝lhetetlen n├Čveked├®se tov├Ībb fokozhatja mind a besz├Īll├Łt├│i ├Īrak n├Čveked├®s├®t (ne legy├╝nk na├Łvak, a besz├Īll├Łt├│k a kiesett bev├®teleik, vagy az esetlegesen felvett saj├Īt hiteleik kamatait is k├®nytelenek az ├Īrba ├®p├Łteni), mind pedig a s├║lyos tartoz├Īsok k├Čz├Čtt minduntalan kialakul├│ korrupci├│ m├®rt├®k├®t. Mindezt n├®h├Īny milli├Īrd forint megsp├│rol├Īsa ├®rdek├®ben.
Mindezek ut├Īn tov├Ībb fog n┼æni ugyanakkor az ig├®ny (vagy nevezz├╝k k├®nyszer├Łtett keresletnek?) a mag├Īnszolg├Īltat├Īsok ├®s a mag├Īnbiztos├Łt├Īsok ir├Īnt, amelyeket egy├®bk├®nt ├®ppen 2013 janu├Īr 01-t┼æl biztos├Łthat a munk├Īltat├│ ad├│mentes juttat├Īs form├Īj├Īban. ├ültal├Īban nagyon t├Īvol ├Īll t┼ælem mindenf├®le h├Ītt├®ralkuk v├Łzion├Īl├Īsa ├®s ├Čsszeesk├╝v├®s-elm├®letek gy├Īrt├Īsa, de a jelen helyzet engem is egyre ink├Ībb errefel├® sodor... Hisz ├Łgy egyre t├Čbb ember fogja feltenni mag├Īnak (r├®szben jogosan) a k├®rd├®st: minek is fizetem a t├Īrsadalombiztos├Łt├Īst? ├ēs mi├®rt is ne ig├®nyeljek mag├Īnbiztos├Łt├Īst?
 A napokban megint f┼æ t├®ma volt az orvoselv├Īndorl├Īs, a b├®rrendez├®s t├®mak├Čre. A konkr├®t cikk, mely felkeltette a figyelmemet a magyar, a cseh ├®s a szlov├Īk orvosok b├®rhelyzet├®vel foglalkozik (link). Pedig most volt fizet├®semel├®s. Botr├Īny, a v├®g├®n m├Īr megint emel├®s lesz, pedig v├Īls├Īg van...A v├®g├®n m├®g marad itthon orvos. A b├®remel├®s igenis k├®t├®l┼▒ (h├Īrom├®l┼▒?) fegyver. Egyr├®szt itthon tarthatja az orvosokat, m├Īsr├®szr┼æl er┼æs antip├Īti├Īt, fesz├╝lts├®get gener├Īlhat a lakoss├Īg r├®sz├®r┼æl is. Nagyon ├Čsszetettnek l├Ītom a probl├®m├Īt ├®s ├®n magam sem tudom mi lesz a v├®ge. T├®ny, hogy a fizet├®s szem├®rmetlen├╝l kev├®s az eg├®szs├®g├╝gyben. Ahogy az iskol├Īkban a pedag├│gusoknak is. ├ēs ahogy sz├Īmos m├Īs ter├╝leten. Mi├®rt kaptak m├®gis valamennyi emel├®st, ├®s mi├®rt foglalkozunk vel├╝k ezek ut├Īn m├®g most is (azonk├Łv├╝l, hogy az orvos hi├Īnya akutan ├®rz┼ædik, m├Łg a pedag├│gus├® csak hossz├║t├Īvon)? Az orvosnak ugyanis van egy hatalmas el┼ænye! Az orvos "hi├Īnycikk". Nem csak itthon, hanem szerte a vil├Īgon, ├®s mint hi├Īnycikk az ir├Īnta fell├®p┼æ kereslet ├│ri├Īsi, ├®s egyre nagyobb lesz, ├Łgy a "piaci ├Īra" sz├®pen k├║szik felfel├®. R├Īad├Īsul el┼æ├Īll├Łt├Īsa k├Člts├®ges ├®s igen lass├║, minimum 24 ├®v...ez rengeteg. (Majdnem) mindenki hajland├│ teh├Īt komoly ├Čsszegeket ├Īldozni az eg├®szs├®g├╝gyi szem├®lyzetre, m├Īr csak az├®rt is, mert az eg├®szs├®g├╝gyben, ellenben m├Īs termel┼æi folyamatokkal, a "munk├Īs" nem p├│tolhat├│ g├®psorral, s┼æt! A technik├Īk fejl┼æd├®s├®vel ├®s a szakm├Īk specializ├Īl├│d├Īs├Īval nemhogy kevesebb, de t├Čbb szakemberre lesz sz├╝ks├®g. Itt rejlik teh├Īt az eg├®szs├®g├╝gyi dolgoz├│k ├│ri├Īsi el┼ænye. Tud├Īsuk ugyanakkor a vil├Īgon mindenhol ugyan├║gy alkalmazhat├│, ├®rt├®k├╝k nagy. Lehet besz├®lni ├®rzelmekr┼æl, m├®lt├Īnyoss├Īgr├│l, lojalit├Īsr├│l, de a v├®g├®n k├®t kimenet van: elmegy, vagy nem megy el, ├®s nek├╝nk csak ez sz├Īm├Łt. Ha elmegy m├®g t├Čbbet kell ├╝lni a rendel┼ækben, t├Čbbet kell v├Īrni a m┼▒t├®tre, m├®g t├Čbbet fog k├®sni p├®ld├Īul az onkol├│giai diagnosztika, s benne m├®g t├Čbb lesz a hiba stb. . A k├®s┼æi diagnosztika ├®s kezel├®s pedig m├®g t├Čbb kiad├Īst gener├Īl. V├®lem├®nyem szerint pedig alapelv: az eg├®szs├®g├╝gyben az id┼æ ├Īra a n├Čvekv┼æ kiad├Īsok ├®s a biztosan cs├Čkken┼æ k├Člts├®ghat├®konys├Īg, valamint a kezel├®s ut├Īni rosszabb eg├®szs├®gi ├Īllapot! A korai st├Īdiumban megkezdett adekv├Īt ter├Īpia mindenn├®l fontosabb lenne! A fegyver harmadik ├®le a mindenkori korm├Īny fel├® mutat; 22 ├®v alatt nem mutatkozott semmif├®le hajland├│s├Īg a b├®rrendez├®sre. Megjegyzem m├Īs k├Čzalkalmazottakn├Īl sem. A korm├Īnyzat nem tekintett befektet├®sk├®nt az eg├®szs├®g├╝gyre, holott ezt egyre ink├Ībb felismerik m├Īshol. Rendk├Łv├╝l sokat sz├Īm├Łt a lakoss├Īg v├Īrhat├│, j├│ eg├®szs├®gben, akt├Łvan elt├Člt├Čtt ├®lettartama a nemzetgazdas├Īg teljes├Łt┼æk├®pess├®ge szempontj├Īb├│l is, ├Łgy az eg├®szs├®g├╝gyre ├║gy tekinteni, mint "kiad├Īsn├Čvel┼æ" elemre legal├Ībbis biztosan butas├Īgra vall.
A napokban megint f┼æ t├®ma volt az orvoselv├Īndorl├Īs, a b├®rrendez├®s t├®mak├Čre. A konkr├®t cikk, mely felkeltette a figyelmemet a magyar, a cseh ├®s a szlov├Īk orvosok b├®rhelyzet├®vel foglalkozik (link). Pedig most volt fizet├®semel├®s. Botr├Īny, a v├®g├®n m├Īr megint emel├®s lesz, pedig v├Īls├Īg van...A v├®g├®n m├®g marad itthon orvos. A b├®remel├®s igenis k├®t├®l┼▒ (h├Īrom├®l┼▒?) fegyver. Egyr├®szt itthon tarthatja az orvosokat, m├Īsr├®szr┼æl er┼æs antip├Īti├Īt, fesz├╝lts├®get gener├Īlhat a lakoss├Īg r├®sz├®r┼æl is. Nagyon ├Čsszetettnek l├Ītom a probl├®m├Īt ├®s ├®n magam sem tudom mi lesz a v├®ge. T├®ny, hogy a fizet├®s szem├®rmetlen├╝l kev├®s az eg├®szs├®g├╝gyben. Ahogy az iskol├Īkban a pedag├│gusoknak is. ├ēs ahogy sz├Īmos m├Īs ter├╝leten. Mi├®rt kaptak m├®gis valamennyi emel├®st, ├®s mi├®rt foglalkozunk vel├╝k ezek ut├Īn m├®g most is (azonk├Łv├╝l, hogy az orvos hi├Īnya akutan ├®rz┼ædik, m├Łg a pedag├│gus├® csak hossz├║t├Īvon)? Az orvosnak ugyanis van egy hatalmas el┼ænye! Az orvos "hi├Īnycikk". Nem csak itthon, hanem szerte a vil├Īgon, ├®s mint hi├Īnycikk az ir├Īnta fell├®p┼æ kereslet ├│ri├Īsi, ├®s egyre nagyobb lesz, ├Łgy a "piaci ├Īra" sz├®pen k├║szik felfel├®. R├Īad├Īsul el┼æ├Īll├Łt├Īsa k├Člts├®ges ├®s igen lass├║, minimum 24 ├®v...ez rengeteg. (Majdnem) mindenki hajland├│ teh├Īt komoly ├Čsszegeket ├Īldozni az eg├®szs├®g├╝gyi szem├®lyzetre, m├Īr csak az├®rt is, mert az eg├®szs├®g├╝gyben, ellenben m├Īs termel┼æi folyamatokkal, a "munk├Īs" nem p├│tolhat├│ g├®psorral, s┼æt! A technik├Īk fejl┼æd├®s├®vel ├®s a szakm├Īk specializ├Īl├│d├Īs├Īval nemhogy kevesebb, de t├Čbb szakemberre lesz sz├╝ks├®g. Itt rejlik teh├Īt az eg├®szs├®g├╝gyi dolgoz├│k ├│ri├Īsi el┼ænye. Tud├Īsuk ugyanakkor a vil├Īgon mindenhol ugyan├║gy alkalmazhat├│, ├®rt├®k├╝k nagy. Lehet besz├®lni ├®rzelmekr┼æl, m├®lt├Īnyoss├Īgr├│l, lojalit├Īsr├│l, de a v├®g├®n k├®t kimenet van: elmegy, vagy nem megy el, ├®s nek├╝nk csak ez sz├Īm├Łt. Ha elmegy m├®g t├Čbbet kell ├╝lni a rendel┼ækben, t├Čbbet kell v├Īrni a m┼▒t├®tre, m├®g t├Čbbet fog k├®sni p├®ld├Īul az onkol├│giai diagnosztika, s benne m├®g t├Čbb lesz a hiba stb. . A k├®s┼æi diagnosztika ├®s kezel├®s pedig m├®g t├Čbb kiad├Īst gener├Īl. V├®lem├®nyem szerint pedig alapelv: az eg├®szs├®g├╝gyben az id┼æ ├Īra a n├Čvekv┼æ kiad├Īsok ├®s a biztosan cs├Čkken┼æ k├Člts├®ghat├®konys├Īg, valamint a kezel├®s ut├Īni rosszabb eg├®szs├®gi ├Īllapot! A korai st├Īdiumban megkezdett adekv├Īt ter├Īpia mindenn├®l fontosabb lenne! A fegyver harmadik ├®le a mindenkori korm├Īny fel├® mutat; 22 ├®v alatt nem mutatkozott semmif├®le hajland├│s├Īg a b├®rrendez├®sre. Megjegyzem m├Īs k├Čzalkalmazottakn├Īl sem. A korm├Īnyzat nem tekintett befektet├®sk├®nt az eg├®szs├®g├╝gyre, holott ezt egyre ink├Ībb felismerik m├Īshol. Rendk├Łv├╝l sokat sz├Īm├Łt a lakoss├Īg v├Īrhat├│, j├│ eg├®szs├®gben, akt├Łvan elt├Člt├Čtt ├®lettartama a nemzetgazdas├Īg teljes├Łt┼æk├®pess├®ge szempontj├Īb├│l is, ├Łgy az eg├®szs├®g├╝gyre ├║gy tekinteni, mint "kiad├Īsn├Čvel┼æ" elemre legal├Ībbis biztosan butas├Īgra vall.
A fenti cikkben a Workania ├Īll├Īsport├Īl felm├®r├®s├®re hivatkozva meg├Īllap├Łtja, hogy az eg├®szs├®g├╝gyben a havi brutt├│ ├Ītlagkereset elmarad├Īsa a szlov├Īk ├®s a cseh koll├®g├Īkt├│l 24% illetve 35%-os. Mi├®rt? Ez hogy lehet? Nem ├®rtem... M├®g jelenleg, az idei b├®remel├®s ut├Īn is!? Tekintettel a hazai eg├®szs├®g├╝gyi rendszerben jelen l├®v┼æ, igen er┼æs feud├Īlis viszonyokra, amely eleve nem teremt paradicsomi helyzetet a fiatal orvosok sz├Īm├Īra, sz├Īmomra ├®rthetetlen a jelenlegi hozz├Ī├Īll├Īs. Vagyis ├®ppens├®ggel ├®rthet┼æ, mert megint a "nincs p├®nz" elv├®hez folyamodhatunk. R├Īad├Īsul van az├®rt az orvost├Īrsadalomnak egy szignifik├Īns r├®tege, aki igen kellemesen ├®ldeg├®l a jelenlegi, itt-ott zavaros helyzetben, az ├║jabban f├®lig-meddig legaliz├Īlt h├Īlap├®nz mellett pedig nem is neh├®z. ├Źgy sosem lesz rend ├®s soha nem lesz transzparens, val├│ban mindenkinek jut├│ egyenl┼æ ell├Īt├Īsunk. Persze, mindenkinek minden j├Īr, ├®s mindenkinek a legjobb. Cs├Łp┼æprot├®zis? Hogyne, persze, hogy j├Īr. Igaz, hogy a k├Čvetkez┼æ 1 ├®vben tizedannyi, mint ah├Īnynak kellene, de j├Īr. Csak nem most. Most nem f├®r bele a TVK-ba. De am├║gy...am├║gy j├Īr. MR? J├Īr, persze, 3 h├│nap. Vagy f├®l ├®v. ├ēs itt j├Čn a baj. Mert tudjuk, hogy van ,aki meg tudja oldani ezt a probl├®m├Īt is, ├®s van, aki nem. Csak ebben a j├Īt├®kban annak a k├Īr├Īra fog megold├│dni aki k├®nytelen v├Īrni, ├®s a beavatkoz├Īs csak nem akar majd elj├Čnni...De ez most t├║l messzire vezet. A furcsas├Īg teh├Īt, hogy m├®g a saj├Īt gazdas├Īgi, fejletts├®gi szint├╝nk├Čn l├®v┼æ szomsz├®daink is ├®rzik a probl├®ma s├║ly├Īt. Nem nagyon, de kicsit jobban, mint Mi. A b├®rfesz├╝lts├®g ├│ri├Īsi t├Īrsadalmi fesz├╝lts├®get is gener├Īlhat, ez vil├Īgos, ├®s jogos. De ha ├Łgy folytat├│dik egyre er┼æsebb lesz (m├Īr most is az) az eltol├│d├Īs a jobb min┼æs├®g┼▒, gyorsabb ├®s ├Ītl├Īthat├│ (!!) mag├Īnszolg├Īltat├Īsok fel├®, amely int├®zm├®nyrendszer ├Čnmag├Īban nem az ├Črd├Čgt┼æl val├│!, de ├®rz├®sem szerint ez az eltol├│d├Īs ├Čnmag├Īt gener├Īlva egyel┼ære ├║gy alakul (kidolgozott k├Čzponti szab├Īlyoz├Īs ├®s min┼æs├®g-ellen┼ærz├®s n├®lk├╝l), hogy a lakoss├Īg ├®rdekeinek v├®delme kezdetben biztosan nem kap majd megfelel┼æ s├║lyt, ├®s ezt csak hosszas piaci verseny billentheti majd helyre (ami m├Īs ipar├Īgban nem olyan ├│ri├Īsi gond, de itt az eg├®szs├®g a "term├®k"!). Ezt komolyabb el┼æk├®sz├Łt├®s kell(ene), hogy megel┼æzze. A fekv┼æbeteg-ell├Īt├Īsban legal├Ībbis mindenk├®pp, jelenleg m├®gis ezt az utat v├Łzion├Īlom valamikor a (k├Čzel)j├Čv┼æben megval├│sulni. Itt is rengeteg k├®rd├®st lenne ├®rdemes boncolgatni, de most ez is t├║l messzire vezet...
V├®g├╝l ├║jfent egy egyszer┼▒ ├Ībr├Īval kanyarodn├®k vissza a probl├®m├Īk gy├Čker├®hez, mely meg is adja a "Mi├®rt?"-re a v├Īlaszt. Az ├Ībra azt mutatja, hogy h├Īny doll├Īrt sz├Īn az ├®n eg├®szs├®g├╝gyi kiad├Īsaimra az ├Īllam. Vagy a kedves Olvas├│├®ra. ├ēvente. ├ēs mennyit sz├Īn a fent eml├Łtett szlov├Īk vagy cseh korm├Īny ├Īllampolg├Īraira? Nem csak a dolgoz├│k fizet├®s├®ben van 30% k├╝l├Čnbs├®g. Na - t├Čbbek k├Čz├Čtt! - itt a baj....
Megjegyz├®s: a magyar ├Īllam teh├Īt v├Īs├Īrl├│er┼æ-parit├Īson(!) sz├Īn ├®vente, fejenk├®nt 1500 doll├Īrn├Īl kevesebbet az eg├®szs├®g├╝gyi kiad├Īsokra. Nem (csak) az ├®pp regn├Īl├│ korm├Īnyzatot szidom most, tiszt├Īban vagyok vele, hogy jelenleg nincs lehet┼æs├®g a makroallok├Īci├│ ├Ītrendez├®s├®re, csak pr├│b├Īlom ├®rz├®keltetni a realit├Īsokat, mi├®rt ├®rezz├╝k azt, hogy ez valahogy nem m┼▒k├Čdik. EZ NOMIN├üL├ēRT├ēKEN K├¢R├£LBEL├£L EGY DARAB(!) PET-CT VIZSG├üLAT FINANSZ├ŹROZ├üSA! De tulajdonk├®pp annyi sem....
