Fizetős ellátás - Miért terjed az "Uzsoki-modell"?
qaly | 2014-05-26 22:31:50
Az Uzsoki utcai kórház lehetőséget teremt bizonyos körülmények között a fizetős, magánfinanszírozású ellátások igénybevételére. A témáról a napokban a hvg is (és számos más médium) cikkezett, így a konkrét esetről én most nem írok, ugyanakkor ezzel kapcsolatban, illetve a korábbi, magánkiadásokat is érintő írásom után talán érdemes áttekinteni, hogy honnan és hogyan jutottunk el ahhoz az állapothoz, ami véleményem szerint a mai, Uzsoki utcai kórházban zajló kényszerhelyzetet szülte. Ehhez meg kell értenünk azokat az alapelveket is, amelyek a jelenlegi modern (európai) egészségügyi rendszerek forrásteremtésének fundamentumát jelentik.
Biztosítási alapmodellek - a Beveridge és a Bismarck rendszer
Alapvetően két fő forrásteremtési stratégiával találkozhatunk a (döntően) közfinanszírozású egészségügyi rendszerek tekintetében: az angol gyökerekkel rendelkező Beveridge-típusú és a német gyökerű bismarcki rendszert. Alapvető különbség a két szolidaritáson alapuló modell között, hogy míg a bismarcki rendszer célzott (egészségbiztosítási) járulékokból fedezi az egészségügyi kiadásokat, és ettől teszi függővé a biztosítotti viszonyt, addig a Beveridge rendszer mindezt adókból teszi, így biztosítva minden állampolgár számára alanyi jogon az ellátásokat. A Bismarck típusú, ún. „Szociális Egészségbiztosítás” alapvető feltétele a meglévő munkaviszony, a járulék befizetése és így a biztosítotti jogviszony feltétele a meglévő munkaviszony. Ez a legrégebbi modell, 1883 óta létezik, létrehozásakor nyilvánvaló cél volt a munkásosztály egészségesen tartása és így a produktivitás növelése. A Beveridge rendszer mintegy 60 éves múltra tekint vissza (1948), az Egyesült Királyságból kiindult rendszerben a központi költségvetésből finanszírozott egészségügyi rendszerben tehát minden állampolgárnak jár az ellátás, a szolgáltatók viszonylagos függetlensége mellett.
A harmadik nagy modell, a (profitorientált vagy non-profit) magánbiztosítói finanszírozáson alapuló rendszer természetesen nem sorolható a klasszikus, régi, szolidaritás-alapú társadalombiztosítási rendszerek, forrásteremtési stratégiák közé. A társadalombiztosítási rendszerek és a versengő piaci biztosítók közti fő különbséget ugyanakkor nem maga a kockázatközösség mértéke, vagy a kockázatkezelés módja adja, hanem a befizetés, a teherviselés viszonya az egyén kockázatával.
A társadalombiztosítás esetében a befizetők - egy bizonyos alsó és felső határig legalábbis – a fizetőképességük arányában járulnak hozzá az adott kasszához, a szolidaritás elvének megfelelően. A klasszikus biztosítás esetén ezzel szemben a biztosított díja az egyén kockázatának függvényében kerül megállapításra. Ebből a szempontból tehát a Beveridge és a bismarcki modell különbözősége csupán a forrásteremtés stratégia tekintetében mutatkozik meg.
A mai magyar rendszer
A bismarcki és a Beveridge rendszer – forrásteremtést tekintve - természetesen egymással keveredve is megtalálható számos országban. Ahogy az egészségügyi ellátórendszer forrásigénye növekszik, úgy válik relatíve egyre szűkösebbé a tisztán járulékokból előteremthető forrás . Magyarországon is ugyanez a folyamat figyelhető meg a kilencvenes évek közepe óta. A gyakorlatilag tisztán bismarcki típusú rendszer alakult át – forrásteremtés szempontjából – egy kevert, de döntően központi költségvetési forrásokból biztosított rendszerré. A folyamat nagy jelentőséggel bír, hisz látni fogjuk, hogy a demográfiai változások és a munkaerőpiac változásai már egész a kilencvenes évek közepétől gondokat okoztak a megfelelő források előteremtése körül, és veszélyeztették, valamint egyre jobban veszélyeztetik ma is az ágazat gazdasági fenntarthatóságát és stabilitását. A folyamat hátterében hazánkban részben a járulékfizetők számának erodálódása, részben pedig a járulékszint tudatos csökkentése áll. A munkáltatói oldalon az egészségbiztosítási járulék napjainkra gyakorlatilag megszűnt, annak ellenére, hogy 1995-ben még 19,5%-os járulékot fizettek a munkáltatók. Ez kormányokon átívelő, tudatos, fokozatos folyamat eredménye volt. Jelenleg a szociális hozzájárulási adó részeként, mintegy 2%-nyi járulék illeti (illetné) meg az egészségbiztosítási alapot. A munkavállalói oldal terhe ugyanakkor egyértelműen nőtt, a kilencvenes évek közepi 4%-ról a mai 7%-os szintre. A teljes, dedikált (egészségbiztosítási) járulékszint az elmúlt húsz évben tehát 23,5%-ról 7%-ra csökkent. Ez ma az egyik legalacsonyabb egészségbiztosítási járulék az Európai Unióban. A járulékfizetők számának csökkenésével együtt ez azt eredményezte, hogy 2013-ban az egészségbiztosítási alap (E. alap) bevételeinek már csupán mintegy 50%-t fedezte járulék jellegű hozzájárulás, szemben a kilencvenes évek eleji közel 90%-os fedezeti szinttel (nem figyelembe véve a 2012-től az E. alapot terhelő, mintegy 350 milliárd forintos rokkantsági, rehabilitációs ellátások fedezetére átvett pénzeszközt). 1993-ban a közel 300 milliárdos kassza mintegy 40 milliárd forintnyi központi költségvetési hozzájárulást tartalmazott, míg 2013-ban az 1450 milliárdos büdzsé több, mint fele már központi költségvetési hozzájárulás, azaz ma már többségében adókból finanszírozott, vegyes rendszerről beszélhetünk
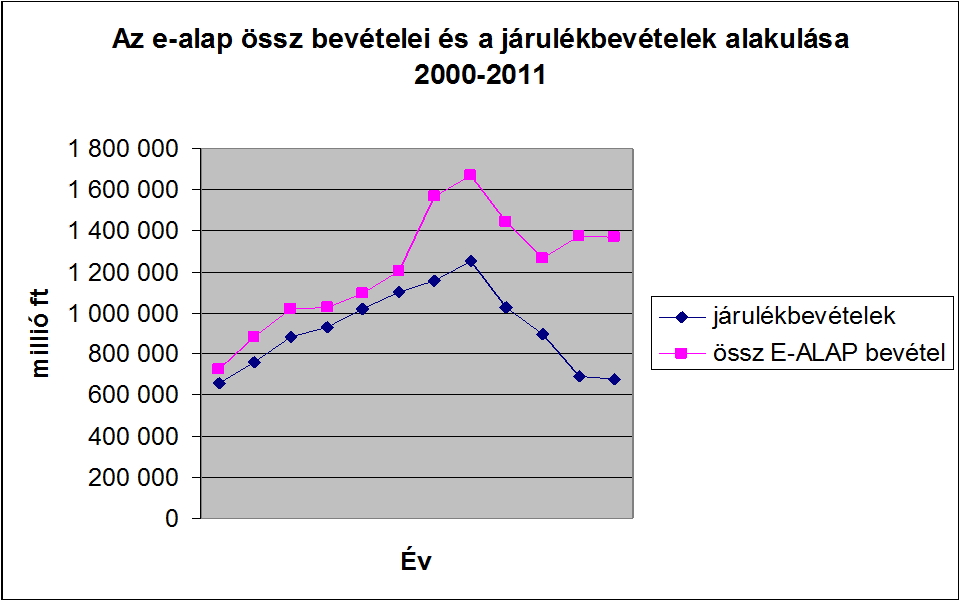
E.alap bevételeinek alakulása, forrás: ESKI
Természetesen csupán értékválasztás kérdése, hogy milyen forrásokból kívánjuk fenntartani az egészségügyi rendszert, azonban a nem deklarált források könnyen az aktuális gazdaságpolitika áldozatává tehetik az ágazatot. Beveridge rendszer irányába felveti a kérdést, hogy az állampolgári vagy biztosítotti jogon járó egészségügyi ellátás határa hol húzódik. Azaz mennyire kell ”beveridge-i jellegűnek”, adókból fenntartottnak lennie a finanszírozásnak ahhoz, hogy a biztosítotti jogviszony ilyen szempontból értelmetlenné váljék? A fentiekből is látható, hogy a fenntartható és kiszámítható finanszírozás a egyre nehezebben finanszírozható járulék-alapon. Jelenleg kevesebb, mint 4 millió állampolgár fizet járulékot, melyből közel 10 millió lakos egészségügyi ellátását kell(ene) biztosítani, egyre növekvő szükségletek, öregedő társadalom és növekvő forrásigény mellett. Tovább árnyalja a képet, hogy a viszonylag kiterjedt szürkegazdaság miatt a befizetők sem a valós jövedelmük után fizetik járulékaikat, sokszor csupán a munkáltató „tisztességén” múlik, hogy a bejelentett és a valós jövedelem mennyire esik messze egymástól.
Összegezve tehát a magyar helyzet nem teljesen egyedi, és meglehetősen típusos. Az egyre apadó járulék jellegű befizetések helyét központi költségvetési forrásokkal kell pótolni, ráadásul egyre nagyobb teherként nehezedik a költségvetés vállára a nyugdíjrendszer is, így az egészségügyi ágazat számára igen nehéz előteremteni a megfelelő forrásokat. Rövidesen találnunk kell tehát olyan alternatív megoldásokat, amelyek a csökkenő források ellenére, az egyre kevesebb befizető és egyre több „eltartandó” állampolgár ellenére lehetővé teszi a gazdasági szempontból is kiegyensúlyozott és fenntartható egészségügyi rendszer működtetését.
Tetszett a cikk? Kövessen minket a Facebookon!
